Виды доброкачетсвенных опухолей полости рта
Опухоли полости рта бывают несколько разновидностей. В первую очередь они делятся на две большие группы: эпителиальные и неэпителиальные опухоли. Как ясно по названию, первые разрастаются из тканей эпителия, а вторые из других тканей, например, из сосудов. Внутри этих больших групп также есть различные виды опухолей.
Эпителиальные опухоли
- Болезнь Боуэна – особая форма дискератоза, очень часто переходящая в рак;
- Лейкоплакия – белесые плоские участки на слизистой оболочке, при прощупывании мягкие и гладкие;
- Лейкокератоз – разрастание плоского эпителия, причем его поверхностные слои имеют свойство ороговевать. Внешне лейкокератоз выглядит как разные по форме и размеру белесые участки, выделяющиеся над слизистой оболочкой. Чаще всего они имеют бородавчатый вид, иногда на них видны эрозии и трещины. Консистенция у образований весьма плотная;
- Папилломатоз – сосочковые разрастания соединительных тканей, покрытые несколькими слоями эпителия. Внешне они выглядят как множественные образования овальной или округлой формы, диаметром до двух сантиметров. Белесые, склонны к ороговению, на ощупь мягкие. Папилломы очень часто воспаляются и изъязвляются, особенно из-за частой травматизации. В связи с этим довольно быстро перерождаются в раковую опухоль.
Неэпителиальные опухоли
Неэпителиальных доброкачественных опухолей полости рта тоже достаточно много, и они также часто перерастают в рак. Для неэпителиальных опухолей характерно длительное развитие, обычно в толще языка, очень медленный рост, четкие границы, а также практически полное отсутствие симптомов. Из-за этого часто опухоли очень сложно обнаружить вовремя. Более-менее клинически различимы только сосудистые опухоли.
Доброкачественные опухоли полости рта
Из несосудистых выделяют миомы, липомы, фибромы и нейрофибромы, однако, как уже было сказано, они практически не имеют симптомов. Отдельно стоит поговорить о гемангиомах и лимфангиомах, то есть сосудистых и лимфатических опухолях.
- Гемангиомы бывают трех видов: ветвистые, кавернозные и капиллярные, однако по клинической картине они похожи друг на друга. Гемангиома представляет собой синюшное или розово-красное образование, вырастающее из толщи языка и постепенно распространяющееся на соседние ткани ротовой полости. Консистенция у него мягкая, а окраска опухоли при нажатии слабеет. Лечить гемангиомы можно только удаляя их хирургически или при помощи жидкого азота. При лечении капиллярной гемангиомы неплохой эффект дает лучевая терапия;
- Лимфангиомы – это тестообразные по консистенции опухоли, абсолютно безболезненные и всегда покрытые слизистой. Постепенно они развиваются, приобретая склонность к изъязвлению.
Доброкачественные опухоли полости рта
ВАЖНО: Как правило, все доброкачественные опухоли ротовой полости являются предраковыми состояниями, которые без лечения быстро становятся злокачественными
Разновидности доброкачественных опухолей гортани и их описания
Фиброма
Состоит из соединительной ткани, обычно это одиночные опухоли. Имеют сферическую форму, локализуются на голосовой складке. Размеры – от 5 мм до 1,5 см. Окрас серый, поверхность гладкая, могут иметь ножку. Если в фиброме много кровеносных сосудов, она будет иметь красный цвет. Такая опухоль называется «ангиофиброма». Такие новообразования изменяют голос, а при вырастании до больших размеров нарушают дыхание.
Полипы
Подвид фибром. Кроме соединительной ткани, имеют в структуре много жидкости и клеточные элементы. Их консистенция мягче, чем у фибром, имеется толстая ножка либо широкое основание. По размерам бывают с горошину. Вырастают обычно в передней части голосовых складок, вызывают охриплость голоса.
Папилломы
У взрослых редко папилломы бывают множественными. Обычно это единичные опухоли грибовидной формы, которые крепятся на широком основании. Окрас – розоватый или белесый, встречаются темно-красные образования, которые интенсивно кровоснабжаются. В некоторых случаях папилломы поражают слизистую оболочку трахеи.
У детей папилломы называются «ювенильными». Чаще всего они появляются в возрасте 1-5 лет. В период полового созревания ребенка опухоли могут спонтанно исчезнуть. У детей чаще развивается папилломатоз – множественные папилломы.
Эти новообразования состоят из мелких долек и внешне похожи на соцветие цветной капусты. Обычно располагаются на голосовых складках, но могут поражать трахею, надгортанник, черпалонадгортанные складки, подскладочную зону.
Симптомы – охриплость с последующей потерей голоса, при прогрессировании – сужение гортани.
Кисты
Редко вырастают большими, поэтому почти никак не проявляются. Могут вырастать из зародышевых жаберных щелей на фоне нарушения развития эмбриона. У детей также бывают кисты, которые образуются на слизистой гортани при закупоривании выводных протоков.
Ангиомы
Новообразования сосудистого происхождения. Обычно врожденные, единичные.
- Гемангиомы (состоят из сосудов) имеют красный цвет, могут прорастать в окружающие ткани, при травмировании сильно кровоточат.
- Лимфангиомы (состоят из лимфососудов) желтоватые, не склонны к разрастанию.
Хондромы
Плотные новообразования из хрящевой ткани. Со временем могут становиться злокачественными и переходить в хрондросаркому.
Распространенность гемангиомы
Многочисленные исследования в разных популяциях выявили до 10% новорожденных, имеющих гемангиомы. Выявлены следующие факторы риска появления гемангиомы у детей:
- Гемангиомы чаще встречаются у девочек; так же у девочек чаще встречаются осложненные формы гемангиом
- У европейцев гемангиомы встречаются чаще, чем у представителей других рас
- У недоношенных детей встречаемость гемангиом выше. Чем ниже вес при рождении, тем больше вероятность выявления данной сосудистой аномалии
- У детей от многоплодной беременности вероятность появления гемангиомы выше, чем при одноплодной беременности
- Так же увеличивают риск заболевания возраст матери (чем старше мать на момент наступления беременности, тем выше вероятность), предлежание плаценты, преэклампсия
- Биопсия хориона, кажется, не играет существенной роли в формировании большинства гемангиом
Противопоказания к обрезанию
Невозможность проведения циркумцизии может быть у каждого, на первый взгляд, здорового человека. Чтобы минимизировать риски и выявить возможные осложнения в ходе операции, пациенту необходимо пройти предварительное обследование.
В ходе диагностических манипуляций могут быть выявлены определенные противопоказания, которые делятся на две группы:
- Абсолютные. В этом случае полностью исключается возможность обрезания в конкретный промежуток времени.
- Относительные. Выявленные противопоказания данной группы, решение о проведении хирургической операции принимает врач, уведомив пациента о возможных осложнениях и сложностях реабилитационного периода.
Наличие у пациента прогрессирующего инфекционного заболевания подразумевает предварительный курс лечения. Только после этого возможно повторное обследование и принятие решения о возможности проведения циркумцизии.
К другим противопоказаниям относятся:
- физиологическое строение полового члена, когда уретра полностью не закрывается;
- запущенное патологическое состояние парафимоза с уплотненной крайней плотью из-за длительного воспалительного процесса;
- язвы и гнойники на кожном покрове;
- выделения инфекционного характера при мочеиспускании;
- гемофилия;
- онкология и прочие хронические воспалительные процессы.
При обнаружении приведенных выше патологических состояний, требуется консультация с врачом урологом, после которой следует терапевтический курс, по результатам которого и принимается решение о возможности или невозможности проведения обрезания.
Причины возникновения
«Виновниками» могут оказаться вирусные или инфекционные болезни, которые перенесла женщина, будучи беременной. Больше подвержены такому риску недоношенные малыши или рождённые с недостаточным весом. Девочки заболевают в несколько раз чаще, чем мальчики.
Также гемангиома может возникнуть, если:
- беременность была многоплодной;
- низкий уровень местной экологичности, где проживает мать малыша;
- если будущая мама во время беременности принимала алкоголь, лекарственные медикаменты, курение;
- внутриутробное кислородное голодание ребёнка;
- заболевания не позволившие родиться доношенному ребёнку;
- какие-либо патологии, например, преэклампсия;
- родившей женщине уже больше 35 лет;
- будучи беременной, женщина имела заболевания в эндокринной системе или её обострение;
- передача по наследственности;
- гормональные сбои у беременной женщины;
- переболела вирусными заболеваниями, особенно в первом или втором триместре беременности.
Гемангиома может возникнуть не только у маленьких детей, но и у подростков. Заболевание проявляется из-за сбоев в гормональной системе растущего организма. Спровоцировать патологию может заболевание в печени. По какой бы причине она не появилась, кровоток этой части тела будет нарушен.
Базальноклеточный рак кожи
Базальноклеточный рак кожи (БКРК) – злокачественная опухоль кожи, развивающаяся из клеток эпидермиса. Название «базалиома» опухоль получила из-за сходства клеток опухоли с клетками базального слоя кожи. Базалиома встречается наиболее часто среди всех злокачественных опухолей кожи и является самым распространенным типом рака кожи.
В 90% случаев базалиома локализуется на коже, открытых участках тела (на коже головы и шеи). Заболевание в основном встречается среди белого населения, живущего в районе экватора, которое подвергаются воздействию солнечного УФ-излучения от солнца.
При этом заболеваемость БКРК выше в горной местности, чем над уровнем моря. Среди белого населения риск заболеть раком кожи особенно высокий у людей имеющих бледную кожу с веснушками, склонную к солнечным ожогам, голубые глаза, светлые или рыжие волосы. Заболеваемость базалиомой кожи значительно ниже у афроамериканцев и африканцев, чем у белых людей.
Возникает базалиома кожи, как правило, у людей преклонного возраста (старше 60 лет). Ионизирующее излучение, в виде лучевой терапии у больных, проходящих лечение по поводу обыкновенных угрей, гирсутизма, а также у рентгенологов (профессиональные вредности) увеличивало риск заболеть БКРК на 20%. При воздействии ионизирующего излучения БКРК возникал в 2 раза чаще, чем ПКРК. Базалиома кожи могла возникать у людей спустя 50 лет после воздействия ионизирующего излучения.
К другим причинам возникновения базалиомы кожи относятся контакты кожи с токсическими веществами и химическими канцерогенами (мышьяк, нефтепрлодукты и др.), механическая травма, рубцы, ожоги, иммунодефицит (терапия иммунодепрессантами), мутации гена PTCH1, кодирующего сигнальный белок Shh (синдром Горлина – Гольца).
Классификация базальноклеточного рака кожи (БКРК)
Существует несколько форм базалиомы:
Узелково-язвенная форма базалиомы кожи — самая распространенная форма базалиомы. Обычно возникает на лице в виде перламутрово-розовой папулы с валикообразными краями. Кровеносные сосуды пересекают поверхность опухоли. Иногда базалиома пигментирована и визуально не отличается от меланомы кожи.
Опухоль растет вширь (горизонтальный рост) и вглубь (вертикальный рост), разрушая подлежащие хрящи и кости, и часто изъязвляется (разъедающая язва с подрытыми краями – uncus rodens) со спонтанным кровотечением.
Неправильно проведенное специализированное (онкологическое) лечение узелково-язвенной формы базалиомы кожи может привести к тяжелой деформации лица и смерти от инвазии опухолью жизненно важных анатомических структур. Отдаленные метастазы данной формы БКРК наблюдаются крайне редко.
- Поверхностная форма базалиомы кожи. Данная форма базалиомы возникает на туловище в виде красного цвета шелушащейся бляшки с коричневыми или черными участками. Бляшек на кожи различных частей тела может быть несколько. Бляшки распространяются по коже и иногда вырастают в отдельный узел.
- Склеродермоподобная форма базалиомы кожи (морфемный базальноклеточный рак кожи) обычно поражает лицо, особенно часто лоб. Эта форма базалиомы напоминает рубец и может иметь размытые края цвета слоновой кости или цвета воска. В данной форме базалиомы значительно развита соединительнотканная строма.
- Склеродермоподобная форма БКРК чаще других форм заболевания дает рецидивы после специализированного лечения, и может распространяться по ходу кожных нервов (периневральное распространение).
- Кистозная форма базалиомы кожи встречается крайне редко. При этой форме заболевания кожи центральная часть опухоли распадается, образуя кисту.
- Плоская форма базалиомы кожи, как отдельная форма БКРК выделена относительно недавно и характеризуется неблагоприятными патоморфологическими признаками. При этой форме базальноклеточного рака кожи часто наблюдается инвазия опухоли во внешне неизмененные ткани.
- Мелкоузелковая форма базалиомы кожи. Данная форма БКРК клинически протекает (растет) скрыто. При гистологическом исследовании определяются мелкие скопления опухолевых клеток в виде узелков.
- Базально-плоскоклеточная форма базалиомы кожи – смешанная форма БКРК и плоскоклеточного рака кожи. Потенциально может протекать более агрессивно, чем другие формы БКРК.
Разновидности гемангиомы
Существует несколько разновидностей доброкачественной опухоли в зависимости от степени вреда на организм новорожденных. На фото можно увидеть их.
Простая гемангиома
Находится на самой поверхности кожи, обладает красным или фиолетовым цветом. По форме напоминает круг, овал с четко выраженными границами. Чуть-чуть выступает, поверхность гладкая, разрастается равномерно. Поражает не только внешний кожный покров, но и область под кожей. Не является опасной опухолью.
Кавернозная
Располагается преимущественно под кожей, припухлый участок, имеет синеватый оттенок. Разрастается быстро, является опасной опухолью, может вызвать внутреннее кровотечение.
Комбинированная
Смешение простой и кавернозной гемангиомы, захватывает не только кожный покров, но и другие ткани (мышечную, кровяную, нервную). Достаточно опасный вид опухоли, при обнаружении – обратиться к специалисту. На теле новорожденных можно обнаружить несколько типов гемангиом, это довольно распространенное явление.
Кавернозная и комбинированная гемангиомы лечатся с трудом, поэтому важно не затягивать с посещением врача. https://www.youtube.com/embed/4I54G7Sc5jc. https://www.youtube.com/embed/4I54G7Sc5jc
Особенности патологии
Для того чтобы отдифференцировать гемангиому от родимого пятна (невуса Унны, капиллярной мальформации) необходимо провести следующий тест: нужно легко надавить пальцем на образование и после этого сразу же убрать его. Если цветное пятно сразу же значительно побледнеет, а после вновь приобретет свою изначальную окраску, то можно смело предполагать наличие гемангиомы у новорожденного.
Данное образование располагается у грудничков на голове, а именно в области волосистой части черепа, лица и век. Также она может располагаться на шее, спине, верхних и нижних конечностях. Существует определенная закономерность — если на коже новорожденного удалось обнаружить более 5 гемангиом, это значит, что у ребенка велика вероятность поражения и внутренних органов, преимущественно печени.
Рост и развитие ребенка сопровождается увеличением гемангиомы в размерах, однако данная ситуация не должна являться причиной беспокойства. Ее разрастание длиться до 6-12 месяцев. После того как ребенок достигает годовалого возраста запускается процесс регресса новообразования, признаками которого является постепенное уменьшение и в последствии частичное или полное исчезновение цветного пятна.
Классификация гемангиом
Российские врачи используют классификацию на основе морфологических особенностей гемангиом, то есть уделяют внимание ее форме и строению. Выделяют:
- Простые или капиллярные – располагаются на коже. Встречаются в подавляющем большинстве случаев – около 95%.
- Кавернозные – расположены под кожей. 3% от общего числа ангиом.
- Комбинированные – состоят из видимой на коже и подкожной частей. 1,5% всех случаев ангиом.
- Смешанные – гемангиомы, сочетающиеся с другими опухолевыми образованиями, например с лимфомой, кератомой, фибромой и др. (0,5% случаев).
По внешнему виду простая гемангиома на своей начальной стадии представляет собой красное пятно с неровной поверхностью округлой формы и с нечеткими краями, возвышающееся над поверхностью кожи. Если надавить в области перехода здоровой кожи в гемангиому, то пятно побледнеет, но если палец убрать, оно снова примет прежний цвет. При крике или плаче ребенка образование наливается кровью и приобретает ярко-красный оттенок.
Также возможно развитие обширной капиллярной гемангиомы, которая может распространяться на большие участки. Она представляет собой пятно неопределённой формы с неровными краями и часто локализуется на спине или конечностях.
Располагающуюся в подкожно-жировой клетчатке кавернозную гемангиому характеризуют как мягкую опухоль с дольчатым на ощупь строением, с неизмененной над ней кожей. По своей сути это сообщающиеся между собой полости, заполненные кровью. Цвет образования обычно или телесный, или синеватый, иногда в нем видны проходящие сосуды. Опухоль может быть либо окружена тонкой капсулой, либо не иметь четких границ и прорастать в окружающие ткани. Её размер может варьироваться от нескольких миллиметров до десятков сантиметров.
Обширная капиллярная гемангиома на ноге
Комбинированные гемангиомы обладают признаками простой и кавернозной формы заболевания. Часто имеют обширную подкожную часть. Опасны тем, что при своей локализации на спине или брюшной стенке могут прорастать во внутренние органы.
Склеротерапия гемангиом
Это способ относится к малоинвазивным. Травматичность его минимальна и заключается только в наличии небольших проколов, наносимых иглой шприца. Суть метода — во введении в полость опухоли специального склерозирующего вещества. Попадая внутрь гемангиомы, оно действует, склеивая ее стенки. Таким образом, новообразование удаляется бережно и безопасно для кожи.
Как и удаление гемангиомы лазером, этот метод идеально подходит для самых деликатных зон тела, где даже лазерное или азотное удаление могут оказаться опасными или чересчур грубыми. Это нежная кожа вокруг глаз, места возле слухового хода и в непосредственной близости к слизистым оболочкам. Часто его применяют и при комбинированном лечении, когда пациенту требуется удаление опухолей, локализующихся глубоко под кожным покровом. По сравнению с лазерным методом, процедура может оказаться весьма болезненной для пациента, поэтому желательно использовать анестетик местного действия.
Признаки патологии у детей
Уже в первую неделю у малыша на теле появляется красное родимое пятно, которое на несколько миллиметров возвышается над дермой. Далее опухоль продолжает расти и нередко достигает больших размеров. Зачастую диаметр точки не превышает 2–5 сантиметров. Отличимый симптом – побледнение бляшки при нажатии на нее из-за оттока крови. Если малыш кричит или плачет, то гемангиома сосудов становится более яркого цвета. Все объясняется притоком и оттоком крови. Гемангиомы очень похожи на другие новообразования, поэтому необходимо уметь их отличать. div class=»adaptive-table»>
| Заболевание | Локализация | Форма, размер, цвет | Сопутствующие симптомы |
| Гемангиомы | Лоб, веки, губы, шея и грудная клетка. Очень редко пятно появляется на ноге или руки | Неправильная форма с размытыми краями, слегка выпирает на кожей. Очаги сливаться в большие пятна, имеют красный, синий и фиолетовый оттенок | Обычно не доставляют дискомфорта, не считая психологического. Боли, зуда, кровотечения нет |
| Злокачественные опухоли | Зачастую поражаются открытые участки тела, подвергающиеся негативному воздействию окружающего мира: лицо, руки, шея | Как правило, новообразование возвышается над кожей, обладает красным, коричневым и черным цветом. Нередко покрывается бугорками, на ощупь опухоль плотная и жесткая | Покраснение, болезненность при пальпации, шелушение. В запущенной стадии выделяется кровь, часто образуется корка, увеличиваются лимфоузлы вблизи нароста |
В редких случаях специалисты выявляют местное повышение температуры, то есть сухое пятно и область вокруг горячее других участков тела. Отличить от кровяной родинки венозную гемангиому возможно по структуре (на поверхности бывают маленькие бугорки, темные крапинки и шелушение), нечетким краям и различной форме.
Виды и характеристики
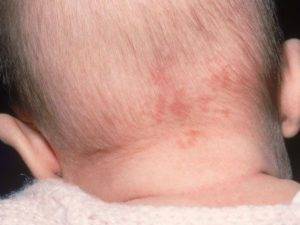
Ребенок нуждается в постоянном врачебном контроле, если образования были обнаружены на поверхности мышечного слоя, печеночной капсулы или позвоночнике.
Внутренние гемангиомы почти никогда не возникают изолированно. Обычно при данной патологии у ребенка сначала диагностируются множественные опухоли (более 3-4 штук) на поверхности тела, после чего врач назначает ребенку комплексное обследование для выявления скрытых образований.
С этой целью могут применяться биохимические исследования крови, ультразвуковая диагностика, компьютерная томография и другие способы обследования.
По типу образования делятся на три группы, каждый из которых имеет свои особенности и отличия в применяемых методах лечения.
Простые гемангиомы.
Другое название опухоли — капиллярная гемангиома. Внешне она выглядит как небольшое пятно малинового или бордового цвета, которое теряет свою окраску, если на него надавить пальцем. Данный тип образований не прорастает вглубь здоровой кожи и имеет четко определенные границы. Капиллярные образования относятся к самым распространенным гемангиомам и встречаются почти у 88% новорожденных с данным диагнозом.
Кавернозные гемангиомы.
Более опасный тип образований, который может стать причиной летального исхода в случае разрыва, если опухоль находилась на поверхности жизненно важных органов: головного мозга, сердца, селезенки, печени. Внешне такая опухоль напоминает плотную губку красного цвета. В некоторых случаях может присутствовать синеватый оттенок.
Смешанные гемангиомы.
Образования, имеющие признаки капиллярной и кавернозной гемангиомы.
Диагностировать, какой именно тип образования у ребенка, может любой детский хирург после визуального осмотра и сбора медицинского анамнеза. Если у врача возникнут сомнения, или потребуется необходимость хирургического вмешательства, ребенок может быть отправлен на дополнительные обследования: УЗИ с допплерографией, ангиографию, МРТ и т. д.
О происхождении гемангиом, о том, какие нужно удалять, и какие пройдут сами, можно посмотреть в видео.
https://youtube.com/watch?v=rzsvTzU1jH8
Хирургическое иссечение гемангиомы
Этот вид операции сосудистого новообразования был и остается самым эффективным. Одновременно с этим он же и самый травматичный, поэтому врачи обращаются к нему только в крайних случаях. При наличии крупной гемангиомы удаление проводится только хирургическим путем. В ходе операции хирург делает надрезы кожного покрова и иссекает тело гемангиомы скальпелем. После этого он накладывает необходимое количество швов и обрабатывает операционную рану антисептическим средством для заключительного санирования.
Восстановительный период в данном случае наиболее долог и сложен. Он может сопровождаться осложнениями в виде кровотечения из рассеченного сосуда. В редких случаях, когда пациент не придерживается предписаний врача, случается инфицирование раны и расхождение швов. Спустя указанное врачом время ему надлежит явиться на снятие швов, иногда необходимо приезжать на перевязки с интервалом примерно в сутки-двое.
Что такое гемангиома?
В последнее время все чаще и чаще молодым родителям приходится сталкиваться с таким понятием как гемангиомы у детей. Так что же это такое – гемангиома? И чем это грозит нашим деткам?
Гемангиома – доброкачественное сосудистое образование, являющееся следствием нарушения развития сосудов в эмбриональный период.
Гемангиомы имеют следующие особенности:
– большинство гемангиом возникают в первые две-три недели жизни и проявляются в первый год жизни ребенка, нередки стали случаи врожденных гемангиом;
– эти новообразования кровеносных сосудов могут принять быстро прогрессирующий характер. Может также наблюдаться спонтанное исчезновение гемангиомы.
Читайте еще
- Гемангиома у ребенка. Советы родителям
- Синдром PHACE
В зависимости от места расположения гемангиомы выделяют следующие ее виды:
- плоская;
- бугристо-уплощенная;
- бугристо-узловатая;
- кавернозная.
Встречаются и смешанные формы. Интенсивность окраски гемангиом различна – от розового до красного, от вишневого до темно бордового. Цвет гемангиомы зависит от глубины распространения и величины просвета задетых сосудов.
Нужно ли лечить гемангиомы?
Не менее 10% гемангиом могут в течение жизни ребенка приводить к различного рода осложнениям. Наступившие осложнения служат незамедлительным сигналом к лечению гемангиомы. Это могут быть не только изъязвления с инфекцией, но и нарушения в функционировании органа, сильная анемия вследствие кровотечения, сильный рост гемангиом с нарушением прилегающих тканей.
Для показаний к лечению гемангиом служит также психологическое состояние родителей и ребенка. Известно, что обратное развитие гемангиом может растягиваться на годы, а если гемангиома находится на открытых участках, то это может приносить определенный дискомфорт больному. Нельзя недооценивать возникающих при этом проблем, страхов и тревог, возможных уединений и изоляций, семейных конфликтов. Например, при nevus flammeus не происходит осложнений, но можно только предполагать, насколько тяжело приходится родственникам и самому больному (в немецком языке это переводится как родимое пятно или позорное пятно):
– очень часто мамы винят себя за такие заболевания у детей;
– нередко проявляется страх возникновения кровотечений в результате повреждений и царапин, которые больные и их близкие не смогут остановить;
– начиная с детского сада могут возникать проблемы с другими детьми, часто товарищи по играм начинают дразниться или вообще исключать из игр больного ребенка;
– психологически дети могут реагировать на всё это агрессивностью, депрессиями, боязливостью или снижением внимания.
Утверждение о том, что гемангиомы необходимо лечить с самого раннего этапа диагностирования или возникновения, не является бесспорным. До сих пор среди врачей преобладает выжидательная тактика, основанная на том, что гемангиома может подвергнуться обратному развитию. Необходимость лечения признается лишь при наличии осложнений. В результате этого затягивания терапевтического лечения теряется много времени на ранней стадии заболевания.
В последнее время развитие лазерной терапии существенно изменило прежний подход к выжидательной терапии гемангиом. В руках врачей оказался эффективный метод ранней терапии в амбулаторных условиях.
На сегодняшний день врачи придерживаются следующих подходов в лечении гемангиом:
– Гемангиома в районе глаз может может оказать давление на поверхность глаза и вызвать пониженное зрение.
– Гемангиома на лице и в области половых губ и анального отверстия рассматривается как экстренный косметический случай и требует лечения в течение трех дней.
– Гемангиомы с явной тенденцией к росту (увеличение площади распространения в два раза за одну неделю) должны быть обработаны сразу же, а при ином увеличении – в течение недели.
– Гемангиомы во рту и внутри щек также рассматриваются как экстренный случай и должны быть обработаны лазером перед тем, как возникнет необходимость в их хирургическом удалении.
Учитывая простоту лазерного метода удаления гемангиом можно существенно расширить перечень осложнений гемангиом, при которых показана лазерная терапия.
Учитывая рекомендации экспертной группы «Гемангиомы в детском возрасте», можно придерживаться следующих шагов.
– Если гемангиома расположена на лице или в аногенитальной области, то, в соответствии с упомянутыми рекомендациями, она рассматривается как экстренный случай и соответствующая лазерная терапия начинается непосредственно после установления диагноза. Если же гемангиома находится на другой части тела, то ее можно наблюдать и дальше и при выраженной тенденции к росту – подвергнуть лазерному удалению.
– Если же, наоборот, наблюдается остановка роста, рекомендуется выждать и применять лазерную терапию только в случае появления осложнений. Если спонтанно исчезающая гемангиома оставляет после себя следы, их также следует подвергнуть лазерной обработке для достижения хорошего косметического результата.
При любом типе гемангиомы необходимо фотографически документировать исходное состояние, ее проявления для того, чтобы в дальнейшем можно было осуществлять контроль за распространением гемангиомы и за ходом лечения.
Опухоли мягких тканей
К мягким тканям относят расположенные между костным скелетом и кожей мышцы, фасции, жировую клетчатку, сосуды, а также нейроэктодермальные ткани периферической нервной системы. Для опухолевых поражений всех этих тканей характерно сходство биологического поведения и клинической картины. Также данные опухоли могут поражать любые органы, где есть вышеперечисленные ткани.
Саркомы мягких тканей у собак встречаются сравнительно редко. Современная классификация большей частью основана на идентификации тканей, послуживших источником формирования опухоли.
У собак охарактеризовано около 30 морфологических типов доброкачественных и злокачественных новообразований мягких тканей, а также опухолеподобных поражений.
Опухоли фиброзной ткани
- Фиброма (твердая, мягкая)
- Фибросаркома
- Опухоли жировой ткани
- Липома
- Липосаркома
- Опухоли мышечной ткани
- Лейомиома
- Леймиосаркома
- Рабдомиома
- Рабдомиосаркома
Опухоли кровеносных и лимфатических сосудов
- Гемангиома
- Ангиосаркома
- Гемангиоэндотелиома
- Гемангиоперицитома
- Лимфангиома
- Лимфангиосаркома
- Тучноклеточная опухоль
- Мастоцитома
- Гистиоцитома
Сегментарные младенческие гемангиомы
Сегментарные младенческие гемангиомы (то есть в определённом участке тела вырастет обширная по площади гемангиома) встречаются реже, чем локальные. Они могут появляться как в области головы и шеи, так и в области поясничного отдела позвоночника и в области копчика. Обычно размер сегментарных младенческих гемангиом больше, чем у локальных форм. Кроме того они чаще появляются тогда, когда в организме начинается неправильное развитие сосудов или внутренних органов (в этом случае врачи говорят о пороках развития или об аномалиях развития). Характерным для сегментарных гемангиом является то, что они очень большого размера и охватывают определённый отдел (сегмент) организма. Они практически не заметны при рождении ребёнка. Но они могут вырастать очень быстро и тогда у малыша нередко появляются разные проблемы со здоровьем.
Например, сегментарные младенческие гемангиомы в области лица или в плечевой области врачи связывают с так называемом синдромом PHACES (синдром P.H.A.C.E.S. – это набор нескольких врождённых пороков, каждая буква сокращения обозначает определённый порок развития). Сначала у малыша находят аномалии развития грудной клетки, аорты, а также пороки сердца и кисты в головном мозге (на языке специалистов так называемый вариант Денди-Уолкера), а потом появляется сегментарная гемангиома. Другим осложнением является склонность к образованию язв и склонность к частым м.
Гемангиомы, которые вырастают в промежности, являются частью синдромов PELVIS (в области таза) и SAKRAL (в области крестца). Они сопровождаются кожными наростами, а также аномалиями развития мочевого пузыря, спинного мозга и оболочек спинного мозга, неправильным развитием ануса.
В редких случаях младенческие гемангиомы также могут вырастать в области внутренних органов, например, печени или почек.
Могут ли гемангиомы проходить без лечения?
Многие гемангиомы могут подвергаться спонтанной регрессии.
При спонтанном исчезновении гемангиом преобладают три фазы: до конца первого года жизни; от года до пяти (ранняя инволюция); до конца полового созревания (поздняя инволюция).
Появление в центре гемангиомы участков беловатой кожи свидетельствует о начинающемся процессе выздоровления. Далее посветление распространяется от центра к краям гемангиомы. Беловатые участки могут возникать и на периферии, могут располагаться хаотично, но с течением времени они расширяются и сливаются. Этот процесс может длиться годами. В 30% случаев обратное развитие не завершается полностью с успешным результатом и требует в дальнейшем дополнительных манипуляций. Спонтанное исчезновение не является гарантией отличного косметического результата.
Выздоровление может проходить по-разному:
- изменение цвета на более светлый (депигментация);
- уплощение;
- рубцевание.
Наибольшие шансы на ремиссию с хорошим косметическим эффектом у плоских гемангиом. При этом нужно иметь ввиду, что если выздоровлению предшествовали изъязвления гемангиомы, то их месте могут появляться рубцы.
Итоги
После выявления гемангиомы у грудного ребенка нужно руководиться следующими правилами:
Для начала нужно провести описанный ранее тест. Дифференцировку опухоли можно провести посредством легкого нажатия на нее (исчезновение или побледнение пятна при механическом воздействии на его поверхность).
После этого необходимо определить разновидность новообразования в зависимости от его структуры и цвета
Это даст возможность быстро подобрать необходимую тактику лечения.
Выявить этиологические факторы, повлиявшие на развитие заболевания сложно, поэтому внимание стоит уделить контролю над развитием патологии у новорожденного.
Выбор лечебной тактики основывается на возрасте малыша, виде гемангиомы и локализации опухоли (ссылки на виды лечения вы можете получить у лечащего врача).
Главное, что должен помнить каждый родитель — первые недели жизни ребенка наиболее опасные, так как его организм лишь адаптируется к окружающей среде. Именно поэтому он нуждается в постоянном уходе и наблюдении. При выявлении каких-либо отклонений от нормы (пятен, высыпаний, припухлостей) нужно обращаться за помощью к специалисту, так как лишь врачи могут оказать надлежащую помощь!





