Диагностика
Ночное апноэ – не приговор, и чтобы понять, как его лечить, достаточно обратиться к врачу. Родителям недоношенного малыша следует записаться на прием к неонатологу. Остальным – к педиатру, который направит к узкому специалисту. Задачей отоларинголога, невролога, пульмонолога, кардиолога станет выявление причин, спровоцировавших нарушения.
У новорожденных
Полисомнография – основной метод, помогающий выявить патологию у детей, рожденных в срок Диагностика осуществляется во сне. К телу малыша подсоединяются электроды и датчики, которые фиксируют работу органов дыхания. Врач визуально контролирует остановки дыхания, их количество, частоту и продолжительность.
Для выявления причин проводятся дополнительные обследования. Например, при подозрении:
Также врач может назначить МРТ, КТ, энцефалограмму мозга и другие обследования.
У недоношенных
При выявлении отклонений назначается люмбальная пункция. С ее помощью в мозге ищут кровоизлияния или воспаления.
Почему развивается апноэ у ребенка?
обструктивное апноэхрапаголовные болиФакторы, которые могут спровоцировать апноэ у детей
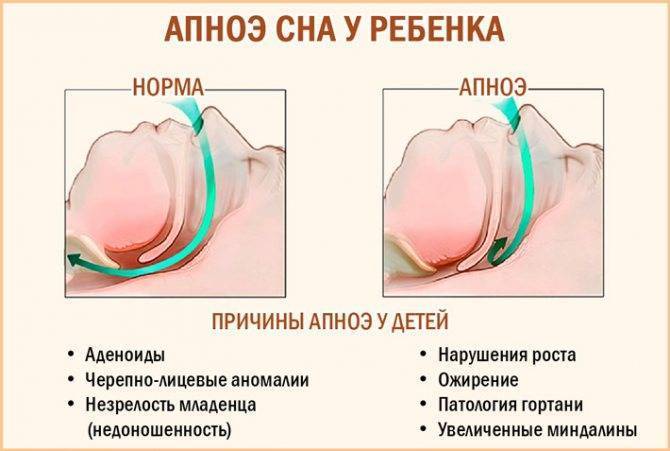
- Гипертрофия аденоидов – увеличение носоглоточной миндалины.
- Острые и хронические риниты, искривление носовой перегородки. Из-за насморка ребенок дышит ртом, что может вызвать временное ослабление мышц глотки.
- Любые простудные заболевания, вызывающие воспаление и отек слизистой глотки и гортани, которые сопровождаются воспалением верхних дыхательных путей, болью в горле, осиплостью, сухим кашлем.
- Избыточный вес. Когда ребенок лежит, излишек жировой клетчатки в области шеи сдавливает глотку, сужая ее просвет.
- Акромегалия или болезнь Дауна, при которых увеличенный язык перекрывает глотку.
- Ларингомаляция – спадение на вдохе мягкого хряща в гортани, находящегося над голосовыми связками. Она может быть вызвана генетическим отклонением или воздействием неблагоприятных факторов на плод во время беременности.
- Нервно-мышечные заболевания:
- миодистрофии – наследственные заболевания, вызывающие дегенерацию (слабость) скелетных мышц;
- миастения – аутоиммунное заболевание, характеризующееся слабостью поперечно-полосатых мышц.
- Аномалии строения лицевого скелета:
- ретрогения – сдвиг нижней челюсти кзади при нормальных ее размерах;
- микрогнатия – недоразвитие верхней и нижней челюсти.
Лечение апноэ у детейсужение дыхательных путей
- удаление увеличенных аденоидов – 70-100% после аденотонзиллэктомии апноэ исчезает;
- тонзиллэктомия – удаление увеличенных воспаленных гланд, нарушающих дыхание;
- выправление искривленной носовой перегородки нормализует носовое дыхание;
- операции по восстановлению мягкого неба и челюсти при врожденных патологиях.
Симптомы апноэ
Апноэ проявляется следующим образом: человек как будто пытается судорожно вдохнуть воздух или задыхается во сне, а после того, как дыхание выравнивается, может начать храпеть. В некоторых случаях происходит до 500 остановок дыхания за ночь общей продолжительностью до 4 часов, что может привести к недостатку кислорода и развитию различных осложнений.
Люди, страдающие апноэ, как правило, об этом не догадываются, но, просыпаясь по утрам, чувствуют себя разбитыми и не отдохнувшими. Мучительная сонливость днем – один из основных симптомов апноэ и храпа. Это объясняется тем, что у страдающих апноэ нарушается сон в фазе быстрого движения глаз, в которой обычно восстанавливаются силы.
Другими признаками нарушения дыхания во сне являются потливость, учащенное мочеиспускание по ночам, головные боли по утрам, раздражительность, снижение внимания и памяти.
Нарушение дыхания во сне у детей
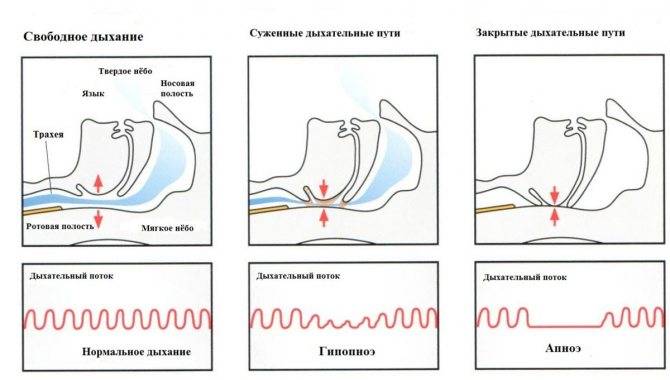
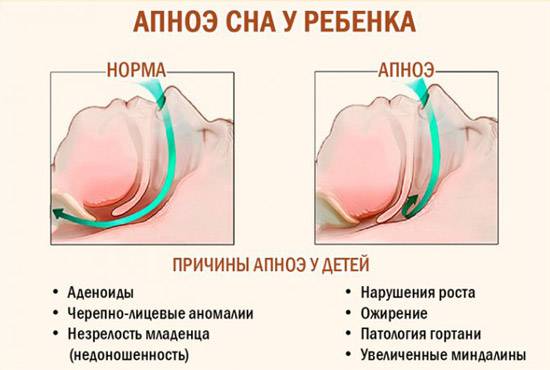
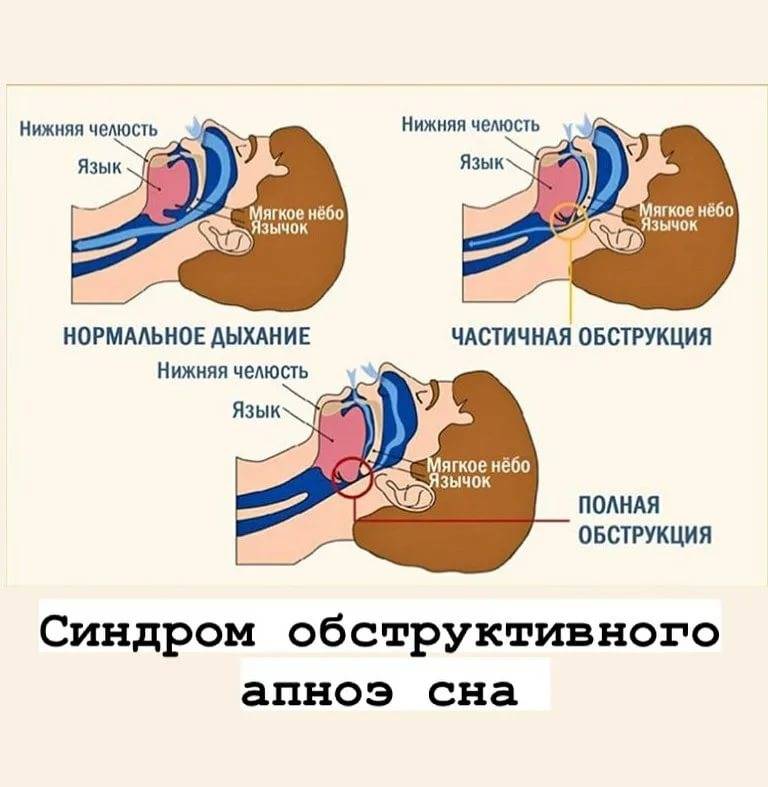
Обструктивные нарушения дыхания во сне можно предположить, когда у ребенка родителями или родственниками замечены остановки дыхания в период ночного сна. Сокращение периода дыхания обычно вызвано блокадой дыхательных путей. Тонзиллит и аденоиды могут у детей вырастать до размеров больших, чем просвет дыхательных путей ребенка. Воспаление и инфицирование лимфоидной ткани носоглотки, расположенной по бокам и задней стенке глотки, приводят к их росту и блокаде просвета дыхательных путей.
Во время эпизодов блокады дыхания ребенок может выглядеть как старающийся вдохнуть (грудная клетка вздымается и опускается в фазах дыхания), но воздух при этом не проникает в легкие. Часто эти эпизоды сопровождаются спонтанным преждевременным пробуждением ребенка для того, чтобы компенсировать недостаточность дыхания. Такие периоды блокады дыхания (обструкций) возникают несколько раз за ночь и являются причиной нарушения физиологии сна ребенка.
Иногда, из-за невозможности проведения воздуха и кислорода в легкие для обеспечения полноценного дыхания, возникает снижение уровня оксигенации крови. Если эти ситуации продолжительны – возникает риск выраженного нарушения функции сердца и легких.
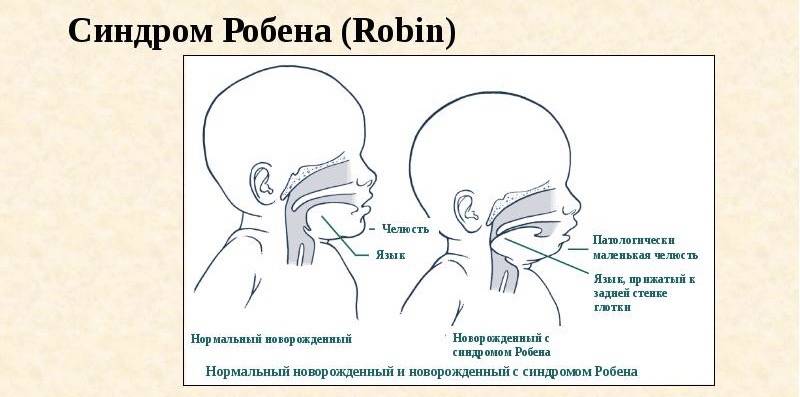
Обструкция ночного дыхания чаще всего выявляется у детей в возрасте от 3-х до 6 лет. Часто наблюдается у детей с синдромом Дауна и при других врожденных патологиях, вызывающих нарушение движение воздуха по дыхательным путям (например, при увеличении размера языка или аномальном уменьшении нижней челюсти).
Какие причины обструктивного апноэ сна у детей?
У детей наиболее частой причиной обструкции дыхательных путей во время сна являются увеличенные миндалины и аденоиды, препятствующие нормальному потоку воздуха на уровне верхних дыхательных путей. Инфекционные процессы способствуют увеличению размеров этих лимфоидных образований. Большие аденоиды могут даже полностью блокировать носовые проходы и сделать невозможным свободное дыхание через нос.
Существует множество различных мышц в структуре головы и шеи, которые помогают поддерживать в бодрствовании дыхательные пути открытыми для прохождения воздуха при дыхании. Когда же ребенок засыпает, тонус мышц физиологически снижается, таким образом позволяет тканям спадаться и нарушать дыхание. Если дыхательный поток частично перекрыт (увеличенными миндалинами) в период бодрствования, то во время сна дыхательные пути могут быть полностью закрытыми для воздуха.
Ожирение так же может приводить к обструкции дыхательных путей во время сна. В то время как у взрослых это основная причина, у детей ожирение реже вызывает апноэ сна.
Редкой причиной обструктивного апноэ сна у детей являются опухолевые процессы или разрастание других тканей в дыхательных путях. Некоторые синдромы или врожденные дефекты, такие как синдромы Дауна или Пьерра-Робена, могут также вызывать обструктивные апноэ сна.
Какие симптомы обструктивного апноэ сна у детей?
Можно указать на самые типичные симптомы обструктивного апноэ сна, но у каждого ребенка эти симптомы могут проявляться по-разному.
Симптомы апноэ сна включают:
Симптомы обструктивного апноэ сна могут напоминать другие состояния или медицинские проблемы. Вам необходимо всегда проконсультироваться у врача для точной постановки диагноза.
Метод лечения обструктивного апноэ сна будет выбран вашим врачом на основании некоторых моментов:
Лечение обструктивного апноэ сна базируется на причинах его возникновения. Поскольку наиболее частой причиной является увеличение аденоидов и миндалин, лечение состоит в их хирургическом удалении. Ваш врач отоларинголог обсудит с вами этапы лечения, риски и необходимость того или иного лечения.
Следует обратиться к врачу за обследованием, если у вашего ребенка шумное дыхание во время сна или храп становятся заметными. Вам может быть рекомендована консультация врача-отоларинголога.
В дополнение к общему клиническому обследованию, диагностическим процедурам может быть рекомендовано:
Во время сна будут записаны все эпизоды апноэ или гипопноэ:
Основывающееся на лабораторном тесте, апноэ сна становится значительным у детей, если более 10 эпизодов наблюдается за ночь, или один или более эпизод каждый час. Некоторые эксперты определяют проблемы как значительные если комбинация одного или более эпизодов апноэ и/или гипопноэ зарегистрированы каждый час.
Симптомы обструктивного апноэ сна могут отражать другие состояния или медицинские проблемы. Необходима в любом случае консультация врача-педиатра.
Почему люди храпят
Причин, приводящих к храпу, может быть несколько:
-
затрудненность носового дыхания. Которая, в свою очередь, может быть вызвана аллергический ринитом, хроническим гайморитом, полипами носа, искривлением носовой перегородки, в том числе в результате травмы, мешающим нормально дышать носом.
-
Особенности строения лицевого скелета. Чаще всего это – маленькая от рождения, смещенная назад нижняя челюсть.
-
В некоторых случаях храп возникает из-за длинного небного язычка или слишком больших миндалин.
-
Ожирение. Чем больше лишнего веса, тем больше выражена жировая прослойка в стенках глотки и тем уже верхние дыхательные пути.
-
Гипотиреоз – заболевание щитовидной железы, сопровождающиеся уменьшением выработки ее гормонов, которое приводит к хроническому отеку слизистых и способствует ожирению,
-
Изменение гормонального фона организма. Например, многие женщины начинают храпеть в период менопаузы, когда выработка женских половых гормонов понижается.
-
Возрастные изменения тканей со снижением тонуса мышц глотки.
Храп с остановками дыхания во сне (или по-научному – ронхопатия с синдромом обструктивного апноэ сна) – заболевание широко распространенное и его статистика имеет выраженную тенденцию к росту. Наиболее часто от храпа страдают лица среднего и старшего возраста мужского пола. В возрасте 30-35 лет храпят 40% мужчин и 20% женщин.
Лабораторные исследования
Существует несколько лабораторных исследований, которые полезны при первичной оценке ребенка со свистящими хрипами. В большинстве случаев диагноз астмы будет установлен только на основании анамнеза и физического обследования.
Роль лабораторных исследований, при наличии к ним показаний, будет заключаться либо в подтверждении диагноза астмы, либо в выявлении других, менее вероятных диагнозов. Общий анализ крови важен у пациентов с хроническими или системными симптомами и может выявить анемию, лейкоцитоз или лейкопению. Эозинофилия в данном контексте будет поддерживать основную версию аллергического процесса или же говорить о возможной паразитарной инфекции. Дальнейшие исследования должны быть назначены в зависимости от предполагаемого диагноза (табл
5).
Тестирование на инфекции Вирусная инфекция является важной причиной хрипов у детей, действующей через многочисленные механизмы. Взаимосвязь вирусной инфекции, одышки и развития астмы у детей является весьма сложной и меняется в зависимости от возраста пациента, наличия атопии и некоторых экологических факторов
Вирусы семейства Paramyxoviridae (например, респираторно-синцитиальный вирус и вирус парагриппа) и семейства Picornaviridae (например, человеческие риновирусы) являются частыми провокаторами свистящих хрипов у детей раннего возраста. Metapneumovirus – еще один член семьи Paramyxoviridae – недавно был также признан человеческим патогеном, способным приводить к инфекциям верхних и нижних дыхательных путей, сопровождающихся свистящими хрипами. Таким образом, вирусные исследования могут быть полезны в подтверждении этиологии хрипов у детей раннего возраста с симптомами, указывающими на бронхиолит.
Микроскопия и посев мокроты могут быть полезны при подозрении на бактериальную инфекцию, в том числе на атипичных возбудителей (например, микобактерий или грибковых инфекций), которые также могут приводить к хрипам. С этой же целью могут быть применены некоторые серологические исследования
В частности, серологические тесты могут быть использованы для верификации микоплазмы, так как этому возбудителю уделяют все большее внимание как частой причине свистящих хрипов с последующим развитием бронхиальной астмы. Тест на хлориды пота
Позволяет врачам исключить муковисцидоз, как одну из причин свистящих хрипов в легких и других длительных симптомов со стороны дыхательной системы. Ожидается, что большинству пациентов с муковисцидозом будет поставлен этот диагноз уже при рождении, так как сейчас проводится поголовный неонатальный скрининг на муковисцидоз. Тем не менее, не следует забывать о возможности ложноотрицательного неонатального скрининга и при клиническом подозрении на муковисцидоз нужно назначать тест на хлориды пота.
Наличие хронической диареи и/или задержки физического развития должно вызвать у врача подозрение на муковисцидоз и потребовать дальнейших лабораторных исследований. Кроме того, следует быть настороженным в плане муковисцидоза при наличии у пациента постоянных или рецидивирующих симптомов, не поддающихся противоастматической терапии, особенно если хрипы ассоциированы с хроническим кашлем. Тест на хлориды пота желательно проводить в лаборатории, имеющей большой опыт работы с такими пациентами, и лечащий врач должен быть осведомлен о других состояниях, также приводящих к повышению концентрации хлоридов пота. (табл. 6)
Другие исследования Уровни иммуноглобулинов могут быть изучены при подозрении на иммунодефицит. Повышение общего IgE может свидетельствовать об аллергическом процессе. При подозрении на иммунодефицит уместна и подробная иммунограмма. (см. таблицу 5).
К какому специалисту обратиться за помощью, если ребенок храпит?
Не затягивайте течение симптомов, не бросайте все «на самотек», обратитесь в специализированную ЛОР клинику к врачу оториноларингологу. С помощью видеоэндоскопического осмотра носо- и ротоглотки врач осмотрит аденоидные вегетации и небные миндалины, оценит степень их увеличения, наличие воспалительных изменений, состояние ушей (в связи с возможной дисфункции слуховых труб и формирования экссудативного отита, как следствия блока слуховых труб аденоидными вегетациями). А также будет определена тактика лечебных мероприятий, направленных на сокращение объема аденоидных вегетаций и небных миндалин, снятие воспаления и отечности слизистой носа и носоглотки.
В тяжелых случаях, при неэффективности консервативной терапии и частых апное, будет рекомендована аденотомия и тонзилотомия.
Ребёнок дышит ртом из-за аденоидов
У некоторых детей ещё с рождения есть определённые отклонения в строении эндокринной и лимфатической систем, которое они наследуют от родителей. Данное состояние врачи называют лимфатико-гипопластический диатез. Слово «диатез» может означать одно — это склонность детского организма к заболеваниям, как аденоиды.
Ряд вирусов оказывает токсические влияния на аденоидную ткань. Воспаление аденоидной системы ведёт к повышению массы миндалины, и ребёнок начинает дышать ртом. Такое бывает при детских заболеваниях инфекционного характера как: дифтерии, скарлатины, корь и коклюш. Спустя несколько лет, а именно к периоду полового созревания, аденоидная ткань ликвидируется самостоятельным образом.
Основное проявление — это заложенность носа с насморком, который нелегко поддаётся лечению. Ребенок почти постоянно дышит ртом из-за аденоидов, что впоследствии ведёт к нарушению формирования скелета лица. Верхняя челюсть удлиняется, приобретает клинообразный вид, также изменяется расположение зубов. Начинает формироваться характерный апатичный тип лица: полуоткрытый рот, отвисшая нижняя челюсть, складки кожи между верхней губой и нижним краем носа. Так выглядит аденоидный тип лица у ребёнка, когда он постоянно дышит ртом из-за аденоидов.
Нужно ли переживать, если у ребенка шумное дыхание во сне?
Причину нарушенного дыхания
Шумные и тяжелые вдохи у грудничков, не достигших возраста двух лет, может быть связано с физиологической особенностью их организма. Основной причиной такого нарушения становится повышенная эластичность самих тканей дыхательных путей.
Если при этом ребенок хорошо кушает, ночью крепко спит и при этом не отстает в росте, тогда родителям не следует беспокоиться. При достижении ребенком полутора лет, хрящевая ткань гортани начнет уплотняться и проблема пройдет сама по себе.
Если грудничок громко дышит во сне, то это может быть связано с некоторыми заболеваниями и патологиями. Это:
- ларингит острой формы;
- ложный круп;
- пневмония.
Самой распространенной причиной того, что дети сталкиваются с проблемами дыхательной системы, является ларингит острой формы. Это заболевание считается опасным, но оно хорошо лечится.
Развивается оно после перенесенной простуды, которая не была вылечена до конца. К остальным симптомам такого недуга можно отнести сухой, раздражающий глотку кашель, который со временем становится отрывистым и сиплым.
Может пропасть голос, у малыша пропадает аппетит, во время глотания он испытывает боль.
При ложном крупе организм ребенка поражает вирусная инфекция, которая локализуется на уровне самой гортани. Протекающие воспалительные процессы вызывает отека этой области, из-за чего затрудняется дыхание. Детям особенно тяжело становится сделать вдох. Основой лечения в таком случае становится медикаментозная терапия, направленная на устранение инфекции.
Шумное дыхание у ребенка во сне может быть связано с пневмонией, протекающей в острой форме. При этом малыша беспокоить мучительный сухой кашель, появляется одышка, повышается температура, дыхание становится частым
Важно вовремя обратиться к врачу, чтобы комплексное лечение было назначено своевременно
Другие причины
Тяжелые и шумные вдохи у детей, возникающее во сне, может быть причиной протекания некоторых детских инфекций. К таким заболеваниям можно отнести:
- ветрянку;
- корь;
- скарлатину;
- краснуху;
- коклюш;
- дифтерию.
При возникающем воспалительном процессе во время таких недугов затрагивается гортань и слизистая оболочка трахеи. В итоге просвет начинает сужаться. У грудничка во время ночного отдыха образуется дефицит кислорода. Именно по этой причине дыхание становится очень глубоким и тяжелым.
Дополнительно может охрипнуть голос, появляется кашель лающего характера. Если вовремя не начать лечить основное заболевание, тогда происходит постепенное поражение всей дыхательной системы. Дыхание приобретает жесткость.
Врач в таком случае помимо основного лечения назначает ингаляции на основе лекарственных трав.
Мягкие ткани могут отекать, прохождение воздуха затрудняется, усиливается слезотечение, ребенка может беспокоить аллергический насморк
Важно установить тип аллергена и исключить его контакт с грудничком
Также врач должен назначить лекарственные средства в зависимости от возраста, блокирующие аллергические приступы. Малышу становится тяжело дышать во сне, если в дыхательных путях возникает какое-либо препятствие.
Чаще всего это бывает связано с тем, что там скапливается слизь, может присутствовать инородное тело, развивается воспаление легких. В этих случаях дыхание малыша становится приглушенным, его грудная клетка достаточно высоко поднимается и опускается, а сам ребенок моментами может задыхаться.
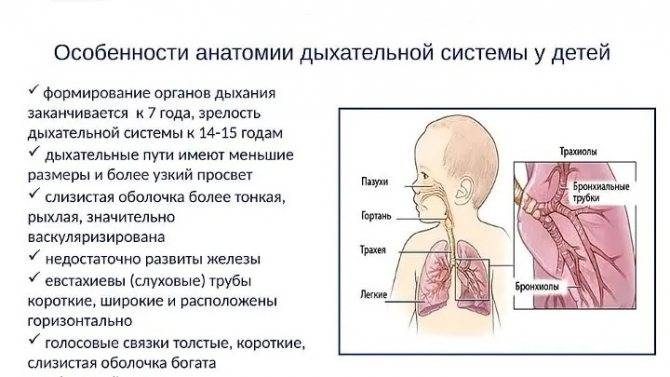
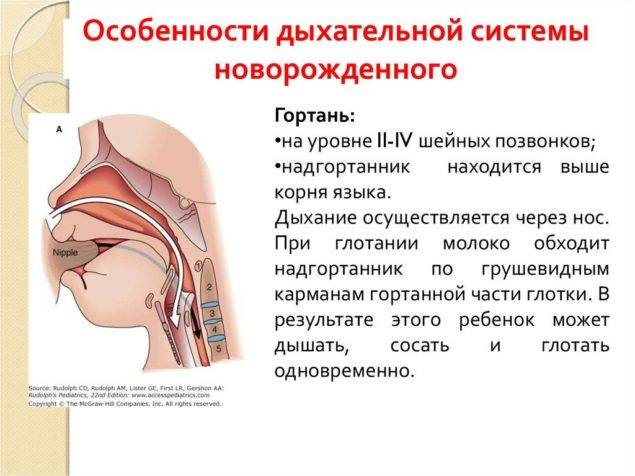
Респираторная система младенцев
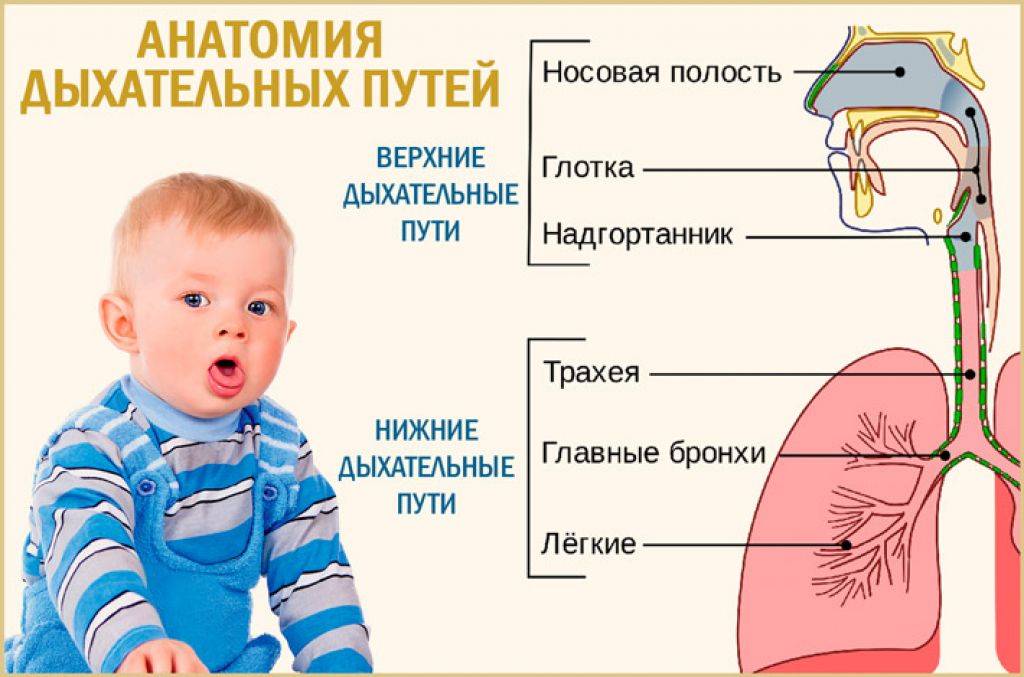
Дыхательная система ребенка, который только родился, отличается от системы взрослого. У малыша еще не так развит носовой ход, узкие бронхи, голосовая щель и просвет трахеи, недоразвитая глотка. Пока органы продолжают формироваться, новоиспеченным родителям стоит внимательно следить за малышом.
Когда ребенок еще находится в утробе, его легкие пребывают в спящем состоянии. После появления на свет малыш вдыхает и выдыхает, потом кричит. Стенки альвеол легких покрыты сурфактантом, который отвечает за всасывание кислорода и вырабатывается еще во внутриутробный период. При нехватке сурфактанта возможно развитие респираторного дистресс-синдрома новорожденных.
Особенности верхних дыхательных путей грудничка:
- расширенный и недлинный нос;
- слаборазвитый нижний носовой ход;
- тонкая слизистая;
- слаборазвитые пазухи.
Гортань у младенца воронкообразной формы, слизистая тонкая, в ней есть лимфоидная ткань. Из-за такого строения дети подвержены разным болезням, среди которых гортанный стеноз (сужение гортани, препятствующее поступлению воздуха в дыхательные пути).
У новорожденных звонкий голос. Это обусловлено укороченными голосовыми связками, узкой голосовой щелью. Трахея в период до года воронкообразной формы, у нее неширокий проход. Отличается податливостью хрящей, которые без усилий можно сместить. Слизистых желез мало, что тоже становится причиной развития воспалений, опасных процессов, среди которых стеноз.
В первые 12 месяцев жизни у младенца суженые бронхи с нетвердыми эластичными хрящами. Правый бронх находится в вертикальном положении и продолжает трахею, а левый отходит от нее под углом. Слизистая оболочка небогата на железы, зато хорошо снабжена кровью.
У детей до года плохо развита ткань в легких, которая отличается эластичностью. В самих легких много кровеносных сосудов. После рождения ребенка, альвеол в легких становится больше, и они продолжают появляться до того, как ему исполнится восемь лет.
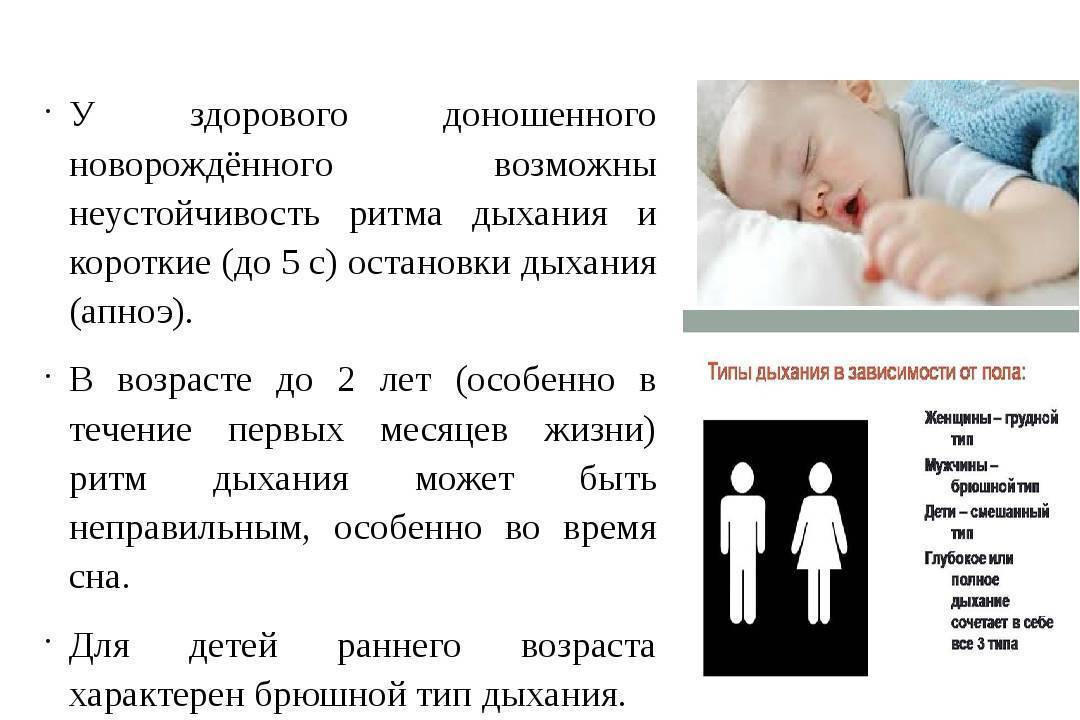
Норма
Неравномерное дыхание у новорожденных во сне не всегда является проблемой. Родителям не стоит переживать, если остановки дыхания:
Если же дыхание малыша вызывает беспокойство, стоит найти время и посетить детского сомнолога – врача, который лечит нарушения сна.
Младенческое апноэ – что это такое? Специалисты различают несколько видов данной патологии.
У грудничка, рожденного в срок, может наблюдаться апноэ следующих типов:
У недоношенных новорожденных может возникнуть:
Для вторичного апноэ характерна не только остановка дыхания, но также снижение давления и общее ослабление мышечного тонуса. Это состояние может спровоцировать в дальнейшем развитие осложнений.
Причины и последствия
У новорожденных патология может развиться из-за проблем:
У недоношенных синдром часто развивается из-за несформированной нервной системы. Причинами также может стать:
Кроме того, апноэ нередко является осложнением наследственных болезней, а также заболеваний, которыми ребенок уже успел переболеть – менингита, воспаления аденоид, асфиксии, кислородного голодания и пр.
Проблемы с дыханием крайне опасны для здоровья малыша. Они также могут угрожать его жизни. При остановках дыхания на 20 секунд начинается гибель нейронов. При более длительном отсутствии кислорода начинаются необратимые проблемы со всеми жизненно важными органами – сердцем, легкими, бронхами.
У малышей старше полугода при хроническом апноэ развиваются неврологические проблемы. Ребенок не может сконцентрироваться. Ухудшается память. При гиперактивности малышу крайне трудно находить контакт с другими детьми. Возникают проблемы с социализацией на детской площадке или в яслях.
Как поступить, если ребенок плохо спит и плачет во сне?
Большинство детей перерастает проблемы со сном, но некоторым малышам нужна дополнительная помощь.
Если ребенок плачет не просыпаясь, рекомендуется не допускать сильного переутомления и перевозбуждения в течение дня. Это поможет сделать сон более крепким и устранить ночные кошмары.
В некоторых случаях хороший эффект дает запланированное пробуждение. Родителям предлагается разбудить малыша за полчаса до того времени, когда его начинают одолевать ночные страхи. После пробуждения надо позволить ему самостоятельно уснуть. Процедуру повторять каждую ночь до исчезновения кошмаров.
Если ребенок часто плачет ночью, рекомендуется:
- Сделать спальню малыша максимально комфортной.
- Составить постоянное расписание пробуждения и отхода ко сну и строго его придерживаться.
- За два часа до сна ограничить активные игры и просмотр телепередач.
- У ребенка старше пяти лет убрать из дневного расписания дневной сон.
- Исключить из меню продукты, содержащие кофеин.
При тревожных расстройствах у подростков хороший результат дает дыхательная гимнастика. Полезна работа с психологом.
Медикаментозное лечение зависит от причины нарушения сна. В настоящее время седативные препараты используются не только для купирования острых состояний при различных заболеваниях нервно-психической сферы. Иногда медикаментозная помощь необходима при адаптации к новым условиям жизни, позволяет устранить последствия социального неблагополучия. Мягкое и деликатное действие современных препаратов сокращает период лечения детских нарушений сна.
|
Аутизм |
Применяется Мелатонин – гормон шишковидной железы. |
|
Тревожные расстройства, депрессии у подростков |
Антидепрессанты (Доксепин или Амитриптилин). Эффективны ноотропные препараты, обладающие седативным действием (Фенибут). |
|
Поведенческие расстройства |
Если ребенок спит и плачет, проблему помогут решить гомеопатические препараты (Дормикинд). Также разрешены настои и чаи из лекарственных растений с успокаивающим эффектом (пион, валериана, мелисса, мята). Хороший результат дают сборы из 2-3 лекарственных растений. |
Гомеопатический препарат Дормикинд был разработан специально для детей. Активные компоненты, входящие в его состав, снижают возбудимость нервной системы. Средство безопасно и может применяться с первых дней жизни до 6 лет. Мягкий снотворный эффект Дормикинда позволит малышу и его родителям безболезненно перейти к новым установкам и закрепить достигнутые успехи.
https://cyberleninka.ru/article/n/narushenie-sna-u-deteyhttps://www.rmj.ru/articles/nevrologiya/Diagnosticheskiy_ilechebnyy_algoritm_pri_ghalobah_nanarushenie_sna/https://cyberleninka.ru/article/n/sovremennye-printsipy-kompleksnoy-diagnostiki-i-lecheniya-narusheniy-sna-u-deteyhttps://www.rmj.ru/articles/nevrologiya/Sposoby_korrekcii_nevroticheskih_proyavleniy_u_detey/
Дыхательная система младенцев
В первые месяцы жизни ребенка его дыхательная система адаптируется к окружающим условиям. Она считается анатомически недостаточно зрелой, по сравнению с органами взрослого человека. Поэтому груднички не умеют контролировать работу дыхательной системы. Норма частоты пульса грудного ребенка достигает 140 ударов в минуту, что почти в два раза больше показателей взрослого человека. Ребра и мышцы грудной клетки недостаточно развиты, они не способны помогать полноценным вдохам и выдохам. Дыхание малыша поверхностное и недостаточно ровное. К отличительным особенностям дыхания грудничков относят:
- небольшой объем грудной клетки;
- короткая носоглотка и носовые проходы;
- узкие воздушные пути;
- слабые мышцы дыхательной системы.
Для достаточного обеспечения организма кислородом младенец часто и поверхностно дышит во сне.
Это считается абсолютно нормальным. Но при малейшей простуде организм новорожденного активизирует защитные силы, что проявляется в отеке слизистой носа. В этом случае дыхание затрудняется. Появляется одышка и хрипы. Такая ситуация требует проведения лечебной терапии.
4.Лечение заболевания
Вообще, методика лечения апноэ сна зависит от тяжести заболевания. При легкой форме болезни от нее можно избавиться, к примеру, сбросив лишний вес, отказавшись от курения (оно может увеличивать отек верхних дыхательных путей и способствовать апноэ), не спать на спине.
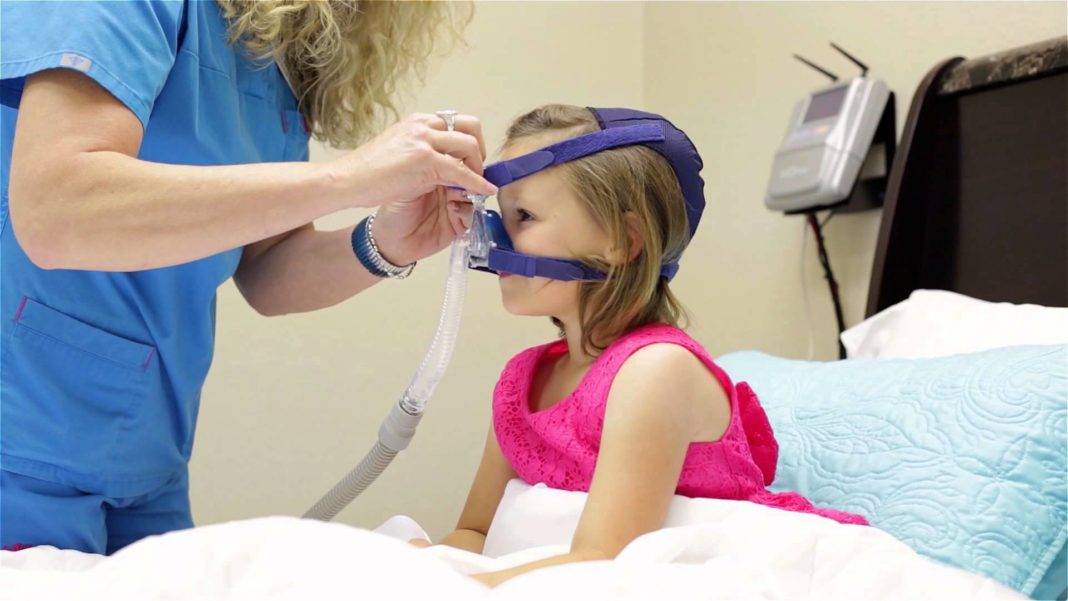
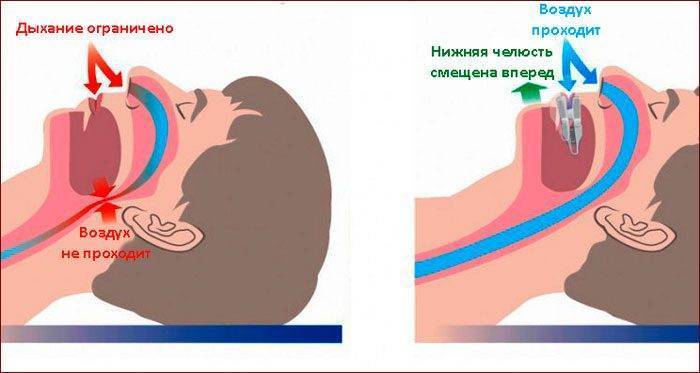
В более серьезных ситуациях таких мер может быть недостаточно, и требуется специальная терапия. Одним из методов лечения является поддержание постоянного положительного давления в дыхательных путях. Для этого пациент надевает специальную маску, которая подключается к аппарату, обеспечивающему непрерывное поступление потока воздуха в нос. Воздушный поток помогает держать дыхательные пути открытыми и, тем самым, обеспечивается непрерывность дыхания.
Иногда для того, чтобы избежать блокировки дыхательных путей во время сна, используются специальные стоматологические приспособления.
Возможности лечения храпа у детей в ЛОР клинике номер 1
В ЛОР клинике номер 1 кроме широких диагностических возможностей, есть большой арсенал аппаратного и физиотерапевтического лечения (УЗОЛ – терапия, фотохромотерапия, лазеротерапия и т.д.), направленного на максимально эффективное снятие воспаления с аденоидной ткани и ткани миндалин, уменьшение этих лимфоидных образований в диаметре, облегчения носового дыхания уже после первых процедур.
Для Вашего удобства ЛОР врачами ЛОР клиники номер 1 разработаны различные программы лечения аденоидитов и тонзиллитов, позволяющие не только эффективно и максимально быстро справиться с проблемой, но и сделать это за минимальную стоимость (на проведение программ предусмотрена скидка 20-25% от общей стоимости курса).
Помните, чем раньше Вы обратитесь при появлении симптома храпа у Вашего ребенка в ЛОР клинику, тем больше вероятность безоперационного восстановления носового дыхания.
Не теряйте время, обратитесь к специалисту оториноларингологу и сон Вашего малыша будет здоровым и безмятежным!