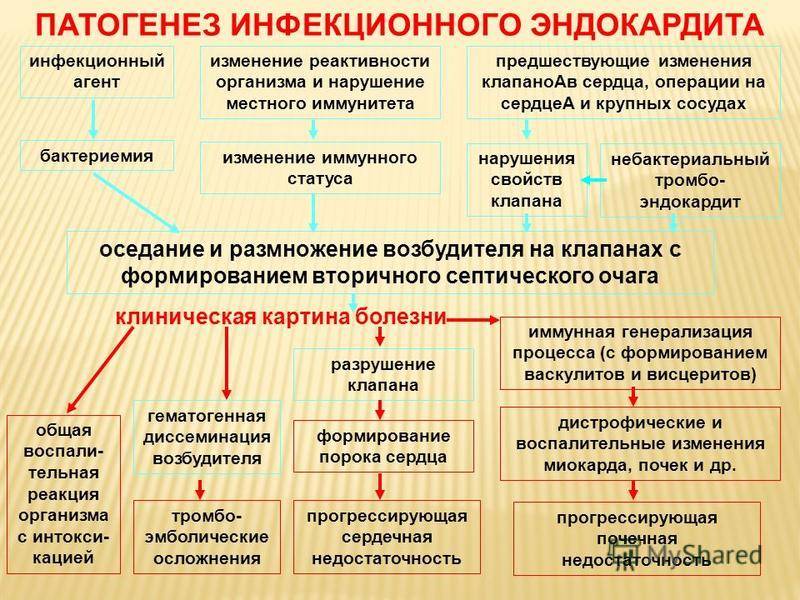
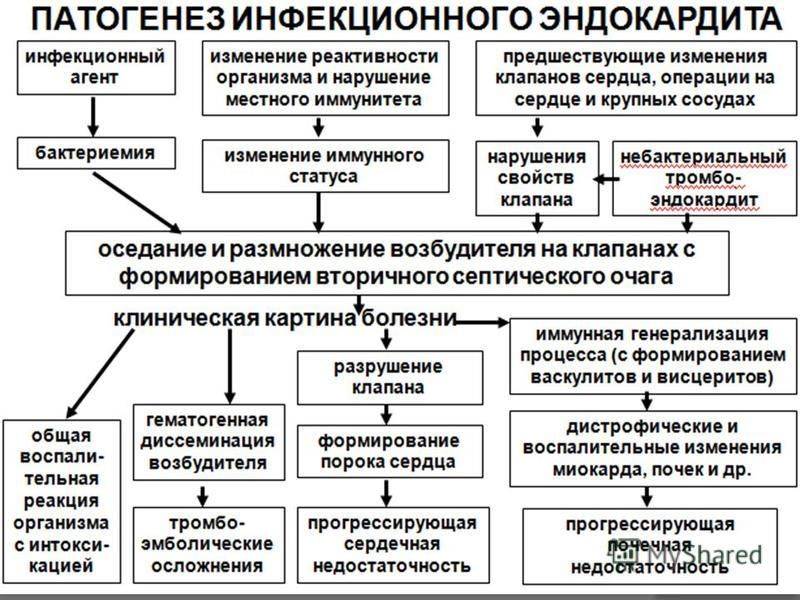
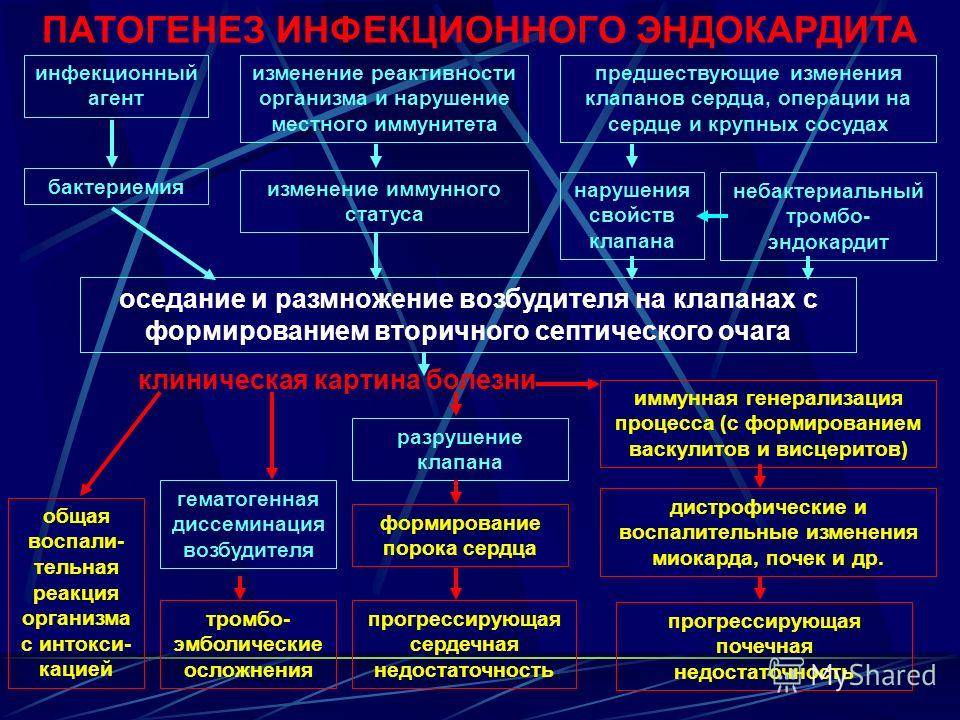
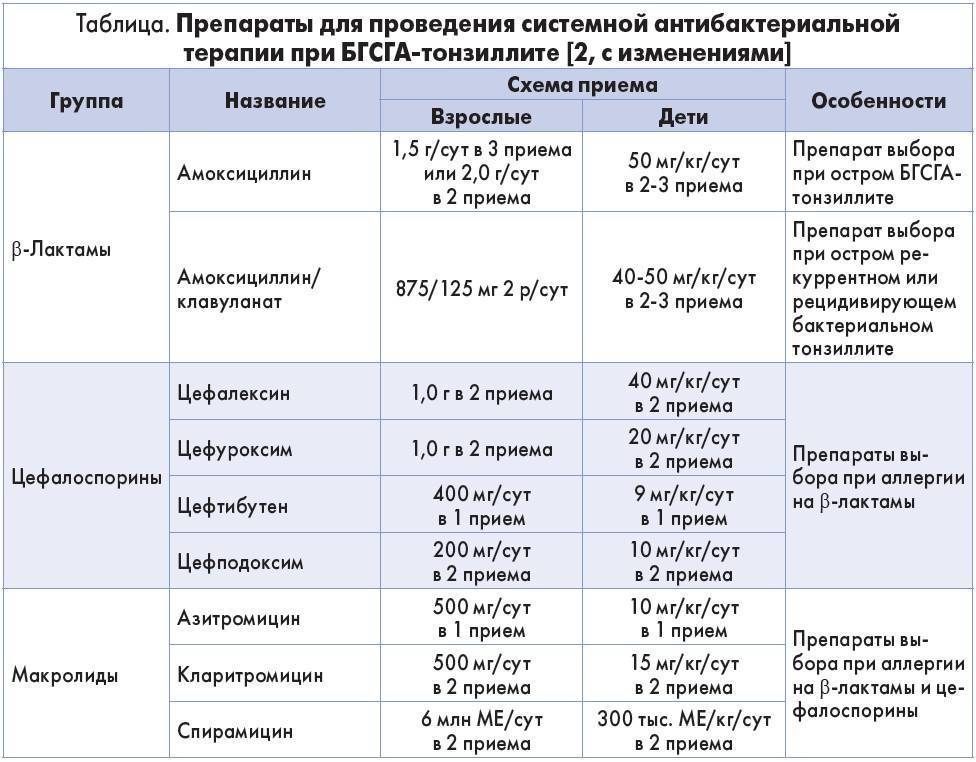
Этиология
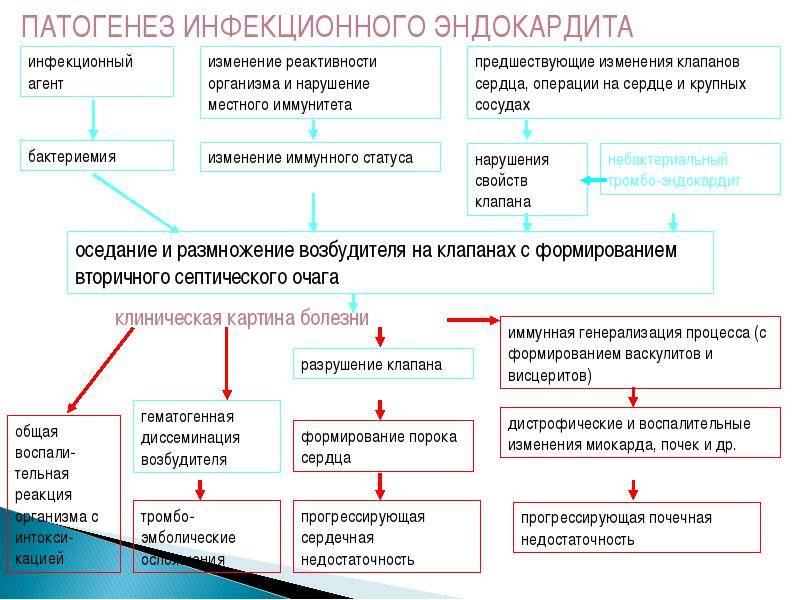
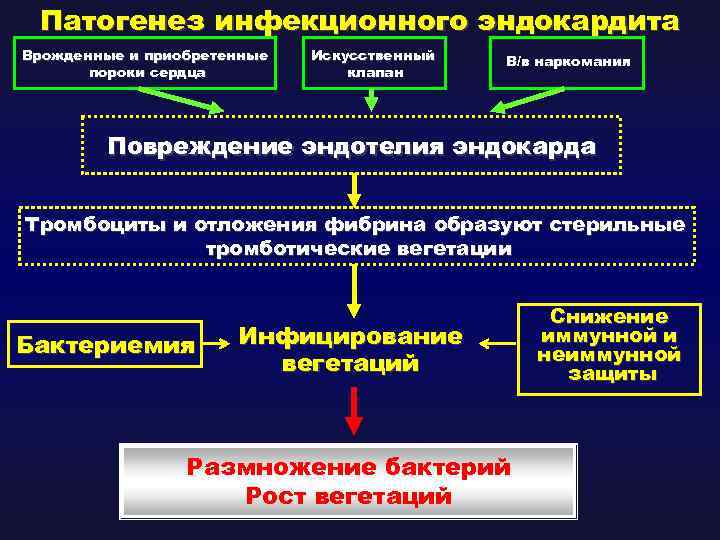
Инфекционный эндокардит представляет собой полиэтиологичное заболевание, возникновение и развитие которого может быть обусловлено возбудителями, составляющими чрезвычайно обширный перечень. Теоретически все известные бактерии могут вызвать ИЭ. Наиболее частыми возбудителями заболевания являются стрептококки, стафилококки, энтерококки, реже – грамотрицательные бактерии.
Обитающий в желудочно-кишечном тракте представитель зеленящих стрептококков S. bovis в последние годы приобретает
все большее значение в развитии ИЭ, являясь причиной последнего более чем в 10% случаев, особенно на фоне
воспалительных и онкологических заболеваний толстого кишечника.
Грибковый эндокардит чаще встречается у наркоманов, пациентов с искусственными клапанами сердца и
больных с подавленным иммунитетом. Среди больных с грибковым ИЭ, развившемся на фоне длительного лечения
антибиотиками, Candida albicans фигурировала в качестве этиологического агента в 52% случаев.
Среди прочих возбудителей ифекционного эндокардита особое упоминание заслуживают грамположительные
палочки рода Corynebacterium (дифтероиды), входящие в состав нормальной микрофлоры кожи и полости рта.
Они чаще являются причиной как раннего, так и позднего ИЭ клапанных протезов (8,9 и 3,2%, соответственно).
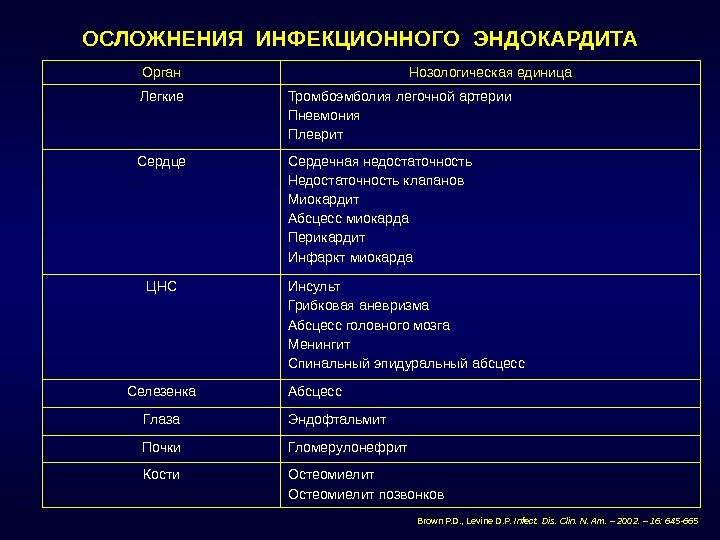
Структура и характеристика неврологических осложнений ИЭ
Тромбоэмболические проявления – одни из самых частых системных осложнений ИЭ. Например, в многоцентровом
исследовании МАЭСТРО частота их составила 38,2% и превышала таковую иммунопатологических проявлений заболевания
(11,1%) (рис. 1) . При стафилококковой этиологии ИЭ тромбоэмболические осложнения возникают чаще, чем при
стрептококковой или энтерококковой (рис. 2) . Результаты ряда современных исследований свидетельствуют о том,
что при ИЭ чаще всего развиваются тромбоэмболии сосудов селезенки и головного мозга (табл. 1) .

в%(исследование МАЭСТРО).
Ряд экспертов констатировали достоверно более высокую летальность в группе пациентов с тромбоэмболиями (39%,
p<0,001) по сравнению с таковой у пациентов, у которых данные осложнения не отмечались (9%) .
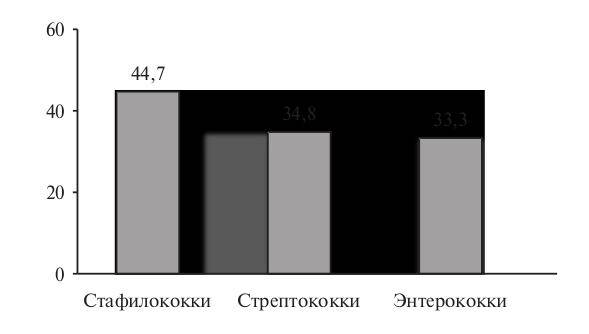
зависимости от возбудителя (%).
ИЭ может осложниться внутримозговым или субарахноидальным кровоизлияниями, сопровождающимися высокой
летальностью . Первичное внутримозговое кровоизлияние у больных с ИЭ наблюдается в 2,4% случаев .
Основной причиной вторичных геморрагических осложнений ИЭ является геморрагическая трансформация ишемического
инсульта как следствие септической эмболии церебральных сосудов. К более редким причинам внутримозговых
кровоизлияний относятся гнойный артериит, некроз сосудистой стенки, не приводящий к образованию аневризмы, а
также сопутствующее назначение антиагрегантов и антикоагулянтов .
Микотические аневризмы встречаются у 2-5% пациентов с ИЭ (рис. 3) и могут быть обусловлены как прямым
воздействием инфекционного агента на стенку сосуда, так и септической эмболией vasa vasorum . Mикотические
аневризмы чаще развиваются в бифуркациях дистальных отделов средней мозговой артерии. Окклюзия сосудов
септическими эмболами, сопровождающаяся вторичным артериитом и деструкцией стенки сосуда, как правило,
наблюдается при ИЭ, вызванным S. aureus, в то время как поражение сосудистой стенки vasa vasorum ассоциировано с
выделением Streptococcus viridans . Микотические аневризмы могут быть бессимптомными, а клинические
проявления их варьируются от легкой головной боли до менингеального синдрома, расстройств чувствительности,
поражения черепно-мозговых нервов, эпилептических приступов, внезапно развившегося гемипареза и гемианопсии
.
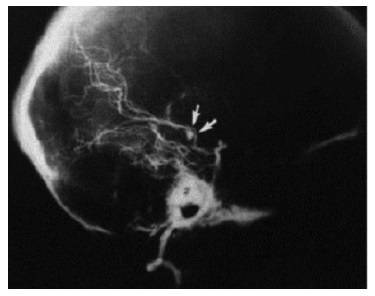
церебральных сосудов.
Менингит и менингоэнцефалит в последние десятилетия осложняют течение ИЭ примерно в 3% случаев. Они вызывают
существенное ухудшение состояния больных и прогноза. Развитие воспаления мозговых оболочек связывают с
воздействием высоко вирулентных возбудителей, присутствующих в составе тромботических масс, прежде всего S.
aureus .
Абсцессы головного мозга при ИЭ встречаются редко. Они формируются в результате септических эмболий на фоне
ограниченного инфекционного воспаления нервных волокон, которое может трансформиро ваться в микро- и/или
макроабсцессы. Чаще развиваются микроабсцессы, которые могут проявляться головной болью, эпилептическими
приступами и энцефалопатией .
Классификация
Течение заболевания может быть острым или подострым.
Острое течение ИЭ чаще связано с высоковирулентной микрофлорой преимущественно на неизмененных клапанах, развивается с ярко выраженной клинической картиной сепсиса, быстрым (иногда в течение нескольких дней) формированием деструкции и перфорации клапанных створок, множественными тромбоэмболиями, прогрессирующей сердечной недостаточностью и при отсутствии экстренного кардиохирургического лечения чаще заканчивается летальным исходом.
При подостром течении ИЭ клиническая картина разворачивается постепенно, в течение 2–6 недель, и отличается разнообразием и варьирующей степенью выраженности симптомов, как правило, развивается у больных с предшествовавшей сердечной патологией и характеризуется более благоприятным прогнозом.
Современная клинико-патогенетическая концепция ИЭ предусматривает только однонаправленность развития патологических процессов в сторону их усугубления (при отсутствии лечения) без какой- либо хронизации и тем более самокупирования. Следовательно, применение термина “хронический ИЭ”, в настоящее время является необоснованным.
Лечение ИЭ
1. использовать антимикробные препараты (АМП), активные в отношении потенциальных и установленных возбудителей;
2. применять бактерицидные АМП, так как в вегетациях микро-организмы находятся в состоянии низкой метаболической активности;
3. использовать комбинации АМП, обладающих синергизмом;
4. вводить АМП парентерально для получения более высоких и предсказуемых сывороточных концентраций;
5. антимикробная терапия должна быть длительной для обеспечения стерилизации вегетаций клапанов.
Длительность комбинированной терапии должна составлять не менее 4 нед.,
а для осложнившихся случаев, у пациентов с симптомами на протяжении более 3 мес. и при наличии
протезированного клапана – не менее 6 нед.
Лечение эндокардита
Лечение рассматриваемого заболевания проводится только в стационарном отделении лечебного учреждения, больному назначается покой и диета. Основа терапии при инфекционном эндокардите – прием антибактериальных препаратов, которые назначаются в индивидуальном порядке и после получения результатов исследования бакпосева крови (выявляется истинный возбудитель патологии). Предпочтения отдаются антибиотикам широкого спектра действия.
Если на фоне инфекционного эндокардита протекает какое-то другое заболевание (например, полиартрит или миокардит), то больному одновременно с антибактериальными препаратами будут назначаться нестероидные противовоспалительные средства.
Большое значение играет и диета – организму пациента требуется щадящий режим работы, но одновременно с этим нельзя допускать недостаточное поступление витаминов и микроэлементов. При инфекционном эндокардите рекомендуется составлять меню по следующим правилам:
Любая жирная, острая, пряная пища исключается.
Вводятся молочные и кисломолочные продукты, но только без ароматизаторов и вкусовых добавок (если йогурт, то только натуральный).
Фрукты и овощи употребляют в вареном, тушеном или запеченном виде.
Ежедневно употребляются свежие овощные и фруктовые соки (фреши из 2-3 компонентов – например, морковь + тыква)
Разрешены к употреблению каши и первые блюда, приготовленные на “вторичном” мясном бульоне.
Важно отказаться от кофе и черного чая, исключить из жизни любые, даже не крепкие, алкогольные напитки.
Прогнозы по инфекционному эндокардиту разнообразны. Если больной своевременно получил квалифицированную медицинскую помощь, то он может вернуться к обычной жизни, но с некоторыми ограничениями и обязательным наблюдением у . Если же лечение отсутствует или протекает с нарушениями (например, больной не соблюдает рекомендации), то подострая форма патологии максимум через 6 месяцев может привести к летальному исходу, а острая – через полтора месяца.
Клиническая картина заболевания
Клиника инфекционного эндокардита образована тремя компонентами.
Первый – септический (при попадании в кровь любой инфекции развивается высокая температура, выраженная слабость, учащение пульса, нарушения свертывающей системы крови).
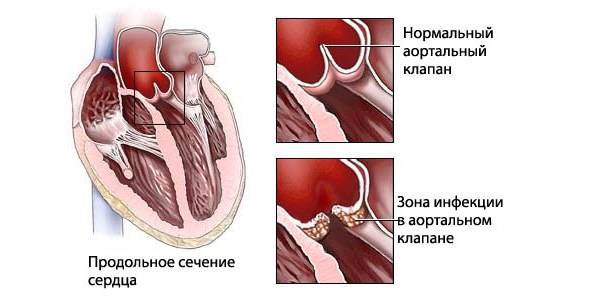
Второй компонент – это проявление местной инфекции. Микроорганизмы образуют колонии на внутренней оболочке сердца, чаще всего на клапанах – так называемые вегетации. Вегетации могут выявляться при ультразвуковом исследовании сердца. Иногда при обычной эхокардиографии они не видны, и тогда для диагностики необходимо ультразвуковое исследование через пищевод (похожее на гастроскопию, только специальным ультразвуковым датчиком).
Третий компонент – последствия отрыва вегетаций от клапанов – закупорка вегетациями кровеносных сосудов (эмболия). Куски вегетаций могут “улетать” в любые кровеносные сосуды – мозга, сердца, почек, конечностей, легких, вызывая отмирание соответствующих тканей из-за нарушения кровотока, что сопровождается клиническими проявлениями поражения конкретного органа.
Если у пациента с высокой температурой (лихорадкой) неизвестного происхождения длительностью более недели, не поддающейся обычному лечению антибиотиками, возникают дополнительные симптомы (шум в сердце или нарушения в органах, в сосуды которых “улетел” оторвавшийся кусок вегетации), необходимо обследование на наличие инфекционного эндокардита.
Диагностика инфекционного эндокардита
Изменения лабораторных показателей:
1. анемия;
2. сдвиг лейкоцитарной формулы влево при нормальном (чаще) или уменьшенном количестве лейкоцитов;
3. тромбоцитопения;
4. резко увеличенная СОЭ;
5. гипопротеинемия, гипергаммаглобулинемия, появление С- реактивного белка;
6. положительный ревматоидный фактор, высокий уровень цир-кулирующих иммунных комплексов, антинуклеарный фактор в низких титрах;
7. протеинурия, гематурия.
Любой пациент с подозрением на клапанный эндокардит должен быть направлен на ЭхоКГ-исследование. Разрешающая диагностическая способность трансторакальной двухмерной ЭхоКГ с использованием допплеровской техники при ИЭ составляет 80%. Применение чреспищеводной ЭхоКГ повышает чувствительность данного метода для диагностики ИЭ до 90–94%. Чреспищеводная ЭхоКГ проводится в случаях, если:
1. клинически вероятность ИЭ высокая, а стандартная ЭхоКГ негативна;
2. при подозрении на ИЭ протеза клапана;
3. при положительной трансторакальной ЭхоКГ и подозрении на повреждения клапанов, а также перед операцией при остром ИЭ.
В случае высокой вероятности ИЭ по клиническим данным и нормальной чреспищеводной ЭхоКГ,
рекомендуется повторить обследование через неделю. Негативный результат при повторном
обследовании фактически исключает диагноз ИЭ. В случае, если на изображении хорошего качества
изменений нет, а клинические признаки неубедительны, то наличие ИЭ маловероятно.
В этом случае рекомендуется искать другие причины заболевания.
Используемые источники
- Данилов А.И., Козлов Р.С., Козлов С.Н. и др. Особенности антимикробнойтерапии инфекционного эндокардита в Российской Федерации.Антибиотики и химиотерапия 2018;63(9-10):48-52 .
- Данилов А.И., Осипенкова Т.А., Нанкевич И.Н. Современные особенностиклинической картины инфекционного эндокардита в РоссийскойФедерации. Трудный пациент 2019;17(6-7):6-8 .
- Habib G, Lancellotti P, Antunes MJ, et al. 2015 ESC Guidelines for the manage-ment of infective endocarditis: The Task Force for the Management of InfectiveEndocarditis of the European Society of Cardiology (ESC). Endorsed by:European Association for Cardio-Thoracic Surgery (EACTS), the EuropeanAssociation of Nuclear Medicine (EANM). Europ Heart J 2015;36(44):3075-128.
- Baddour LM, Wilson WR, Bayer AS, et al. Infective endocarditis: diagnosis,antimicrobial therapy, and management of complications: a statement for health-care professionals from the Committee on Rheumatic Fever, Endocarditis, andKawasaki Disease, Council on Cardiovascular Disease in the Young, and theCouncils on Clinical Cardiology, Stroke, and Cardiovascular Surgery andAnesthesia, American Heart Association: endorsed by the Infectious DiseasesSociety of America. Circulation 2005;111(23):394-434.
- Abdallah L, Habib G, Remadi JP, et al. Comparison of prognosis of Staphy-lococcusaureusleft-sided prosthetic endocarditis and prosthetic endocarditiscaused by other pathogens. Arch Cardiovasc Dis 2016;109(10):542-9.
- Yombi JC, Yuma SN, Pasguet A, et al. Staphylococcal versus streptococcal infec-tive endocarditis in a tertiary hospital in Belgium: epidemiology, clinical charac-teristics and outcome. Acta Clinica Belgica 2017;4:1-7.
- Пономарева Е.Ю., Ландфанг С.В. Анализ госпитальной летальности приинфекционном эндокардите. Фундаментальные исследования 2015;1-6:1222-5 .
- Саковец Т.В., Хузина Г.Р. Неврологические осложнения при инфекцион-ном эндокардите: клиника, диагностика, лечение. Практическая медицина2018;16(10):25-9 .
- Тюрин В.П. Инфекционные эндокардиты. Москва, 2001 .
- Carneiro TS, Awtry E, Dobrilovic N, et al. Neurological complications of endo-carditis: a multidisciplinary review with focus on surgical decision making.Seminars Neurol 2019; 39(04): 495-506..
- Morotti A, Gamba M, Costa P, et al. Infective endocarditis presenting withintracranial bleeding. J Emerg Med 2016;51(1):50-4.
- Соболева В.Н., Гордеев И.Г., Волов Н.А., Отарова С.М. Инфекционныйэндокардит и микотические аневризмы (клинические наблюдения).Терапевт 2013;7:65-70 .
- Glucksman A., Naut E. Cerebral aneurysm from cardiobacterium hominis endo-carditis. Connecticut Med 2016;80(5):297-300.
- Chambers J, Sandoe J, Ray S, et al. The infective endocarditis team: recommen-dations from an international working group. Heart 2014;100(7):524-27.
- Toyoda N, Chikwe J, Itagaki S, et al. Trends in infective endocarditis inCalifornia and New York State, 1998-2013. J Amer Med Ass 2017;317(16):1652-60.
- Berdejo J, Shibayama K, Harada K, et al. Evaluation of vegetation size and itsrelationship with embolism in infective endocarditis: a real-time 3-dimensionaltransesophageal echocardiography study. Circulation Cardiovasc Imag2013;7(1):149-54.
- Fukuda W., K. Daitoku, M. Minakawa et al. Management of infective endocardi-tis with cerebral complications. Annals of Thoracic and Cardiovascular Surgery2014; 20(3):229-236.
- Данилов А.И., Абраменкова Н.Ю., Милягин В.А., Осипенкова Т.А.Эхокардиографическое исследование пациентов с инфекционным эндокар-дитом в Российской Федерации. Вестник Смоленской государственноймедицинской академии 2019; 18(1):95-98 .
- Hodges KE, Hussain ST, Stewart WJ, Pettersson GB. Surgical management ofinfective endocarditis complicated by ischemic stroke. J Cardiol Surg 2017;32(1):9-1
Лечение осложнений ИЭ
Основное средство избежать осложнений – ранняя и эффективная антимикробная терапия. Если пациент находится на терапии непрямыми антикоагулянтами, необходимо перевести его на гепаринотерапию сразу после установки диагноза ИЭ.
Риск развития повторных эмболических событий очень высок. Вот почему после первой эмболии в головной мозг может быть рекомендовано проведение операции на сердце в первые 72 ч после события, но после исключения геморрагического инсульта непосредственно перед операцией. Если операцию невозможно провести в ранние сроки, рекомендуется отложить ее на 3–4 нед.
При выраженных клинических и/или иммунопатологических про-явлениях ИЭ оправдано назначение преднизолона в дозе 20–30 мг в сутки.
Хирургическое лечение
В случаях неэффективности лекарственной терапии необходимо хирургическое лечение.
Активный ИЭ не является противопоказанием к оперативному лечению!
Лечение инфекционного эндокардита
Лечение инфекционного эндокардита начинается с высоких доз серьезных антибиотиков, как правило, внутривенных. Продолжается лечение, в зависимости от конкретного вида микроорганизма-возбудителя, от двух до шести недель. В случае неэффективности лечения (высокая температура, дальнейший рост вегетаций по данным эхокардиографии) принимается решение о хирургическом лечении (сердце вскрывается, вегетации вычищаются, при необходимости пораженный клапан заменяется на искусственный). Однако, как было описано ранее, лечение не всегда бывает успешным, и, несмотря на прогресс медицины, летальность при инфекционном эндокардите существенно не снижается.
Меры профилактики инфекционного эндокардита
Если вам необходимо какое-либо оперативное вмешательство (от удаления зуба до полостной операции), обязательно спросите у лечащего врача, нужны ли какие-либо действия с вашей стороны для антибиотикопрофилактики инфекционного эндокардита (иногда превентивная антибиотикотерапия уже включена в план стационарного лечения). Если доктор даст рекомендации по “домашнему” приему антибиотиков, обязательно выполните их.
Если вы случайно незначительно повредили кожные покровы (порез), обязательно обработайте ранку антисептиком (спирт, зеленка или йод). Если порез или прокол глубокий, нужно сразу принять антибиотик (например, при отсутствии аллергии на пенициллин аугментин 1 грамм однократно).
Заключение
Проблема неврологических осложнений ИЭ остается одной из наиболее серьезных в кардионеврологии. Для ее успешного
решения необходимы усилия широкого круга специалистов – кардиологов, кардиохирургов, неврологов, нейрохирургов,
врачей функциональной диагностики и других. Современная диагностика ИЭ основывается на предложенных в 1994 г. и
впоследствии дополненных Duke критериев, согласно которым ключевая роль отводится бактериологическому
исследованию крови и визуализирующим методам диагностики. Вместе с тем, в Российской Федерации отмечается
чрезвычайно низкая частота выделения этиологически значимых возбудителей из крови, а также недостаточно широкое
использование чреспищеводной эхокардиографии, позволяющей диагностировать поражение клапанов сердца на начальных
стадиях заболевания. Ранняя диагностика ИЭ и назначение адекватной АМТ способствуют максимальному сокращению
риска неврологических осложнений. В случае развития таких осложнений показания к хирургическому лечению
сохраняются, но потенциальная польза его должна быть сопоставлена с операционным риском и послеоперационным
прогнозом.
Среди неврологических осложнений ИЭ чаще всего встречается ишемическое поражение головного мозга вследствие
тромбоэмболии церебральных сосудов. Наиболее высокий риск тромбоэмболических осложнений наблюдается в первые 2
недели заболевания и ассоциирован с размерами и подвижностью вегетаций, наличием в анамнезе эпизода
тромбоэмболии, а также видом этиологически значимого микроорганизма. Знание вариантов поражения нервной системы
при ИЭ, которое может маскировать основное заболевание, позволит в более ранние сроки поставить правильный
диагноз и своевременно назначить лечение, способствующее снижению смертности и улучшению прогноза у данной
категории пациентов.