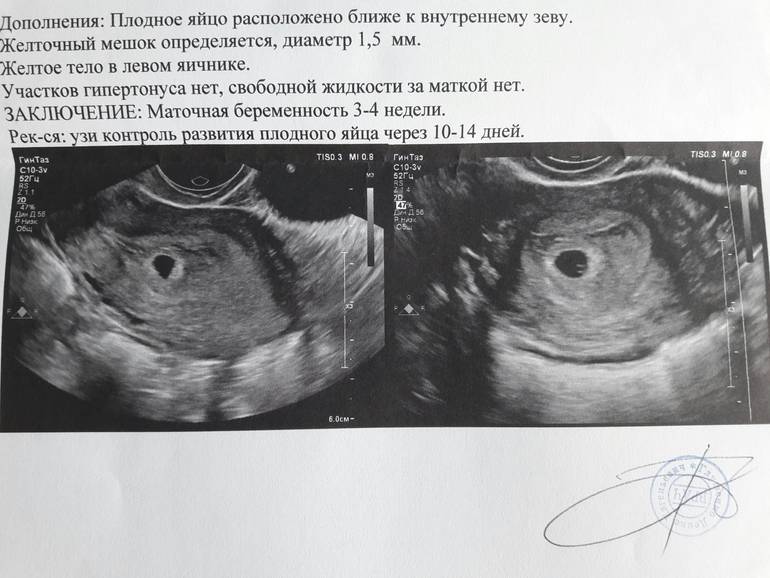
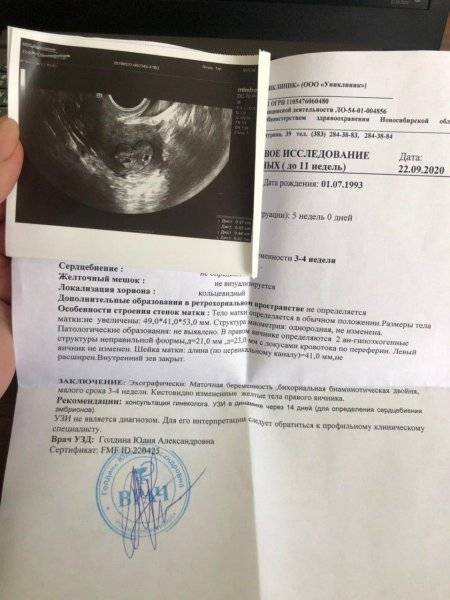
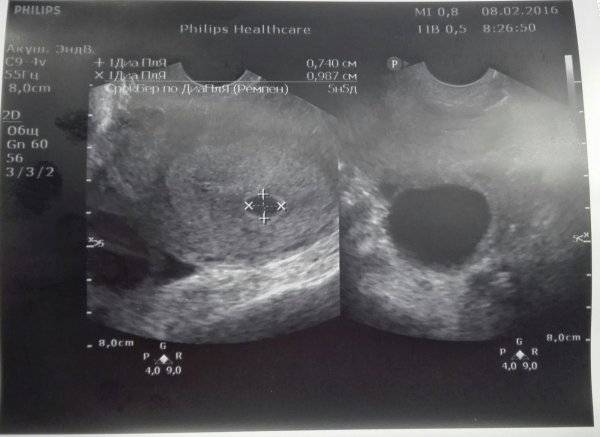
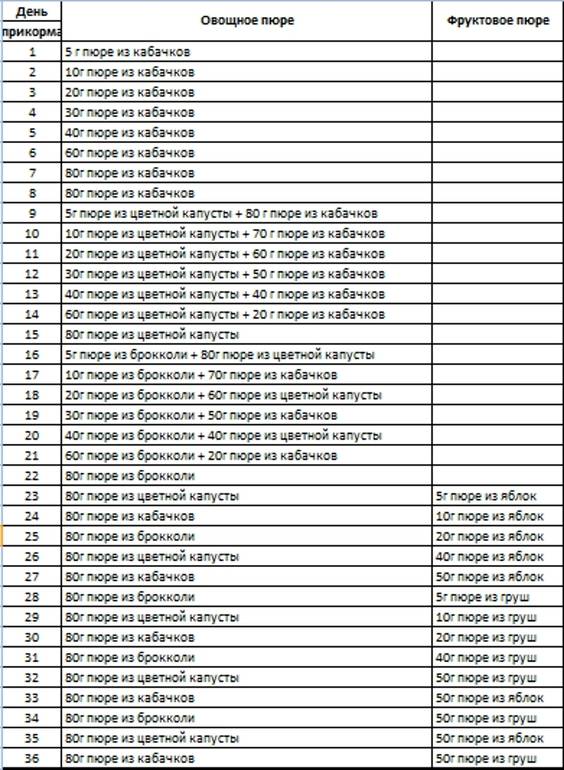
Местоположение
Оплодотворенная и прикреплённая к полости матки яйцеклетка может располагаться в различных частях репродуктивного органа:
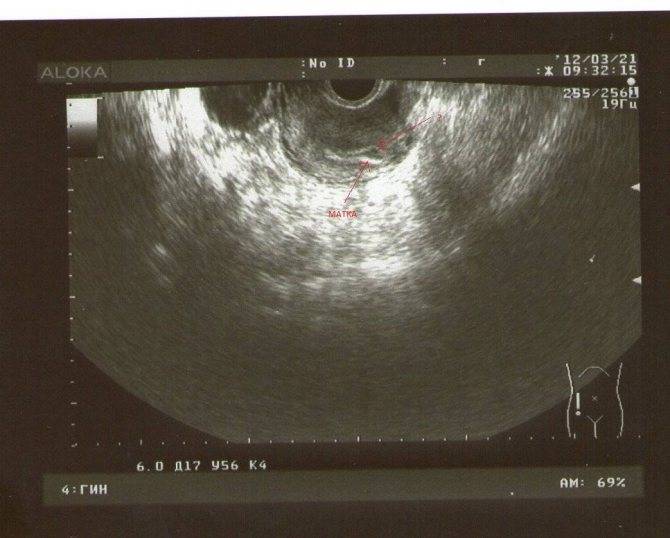
- Если плод находится на дне матки, то это свидетельствует о том, что он принял максимально удобное положение. Располагаясь на дне, кроха будет спокойно расти и развиваться, ему ничего не помещает. Такое расположение считается правильным и не свидетельствует об угрозе выкидыша или повышенном тонусе органа. Если плодное яйцо в дне матки располагается с момента начала беременности, то по мере развития и роста малыш может изменить положение, но это уже не будет считаться патологией или ее признаком.
- Если располагается плодное яйцо в углу матки, то это говорит о том, что оно прикрепилось близко к маточной трубе, из которой вышла оплодотворенная яйцеклетка. В гинекологии такое расположение не считается патологией, поскольку вернуться в маточную трубу плод уже не сможет. Находясь в углу, он имеет возможность изменить местоположение, при этом такого рода «миграция» нередко сопровождается появлением кровянистых выделений, они носят необильный характер и не способны стать причиной выкидыша.
- Если плодное яйцо в нижней трети матки, есть вероятность выкидыша. Оно находится слишком близко к зеву, что чревато последствиями. Если плодное яйцо располагается в нижней трети полости матки, то при неблагоприятном стечении обстоятельств: в случае стресса или нервного перенапряжения может начаться самопроизвольный выкидыш. При этом у женщины появятся боли в нижней части живота, начнутся выделения кровянистого характера.
Резюме
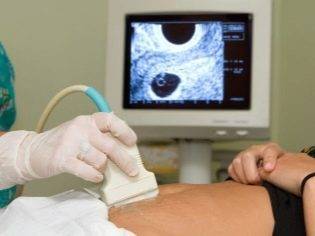
Делать УЗИ или нет, сколько раз и в каком месте, решать только вам самим. Если Вы встаете на учет в женскую консультацию, по приказу 572н Вам сделают УЗИ 3 раза (по одному в каждом триместре). Иногда делают еще одно УЗИ на самых ранних сроках для исключения внематочной беременности.
В соответствии с принципами ALARA, приоритеными являются безопасность, высокая точность, наглядность, воспроизводимость и простота ультразвукового исследования. Настрой, эмоциональная окраска, формулирование пояснений к увиденному – целиком и полностью зависит от компетентности врача и его понимания нужд пациента.
Будьте здоровы!
Дополнение от Татьяны Румянцевой:
Во многих странах нет такого свободного доступа к УЗИ во время беременности, как в России. Поэтому все данные о безопасности УЗИ при беременности относятся к 2-4 исследованиям за беременность, а не к 20-30. И хотя теоретических предпосылок к существованию реального вреда крайне мало, научно пока не доказано, что 20 УЗИ за беременность – это совершенно безвредно.
Международные руководства по безопасности ультразвуковой диагностики
Ведущей в мире организацией по безопасности ультразвуковой диагностики, на документы которой ссылаются все инструкции к современным ультразвуковым аппаратам, является American Institute of Ultrasound in Medicine (AIUM – Американский Институт Ультразвука в Медицине).
Основной регламентирующий документ – руководство Medical Ultrasound Safety (Безопасность медицинского ультразвука, 2-е издание, 2009 г., 63 с.). Этот документ является базовым, на нем основаны рекомендации по безопасности ультразвуковой диагностики других ответственных организаций, приведенных в списке ниже.
В европейских странах действуют свои регламентирующие документы, определяющие безопасное использование ультразвуковой диагностики.
В практической работе российских врачей работают Гигиенические требования к условиям труда медицинских работников, выполняющих ультразвуковые исследования. Руководство Р 2.2.4/2.2.9.2266-07.Требования по безопасности ультразвуковых сканеров регулируются ГОСТом 2683-86 и Стандартами международной электротехнической комиссии (МЭК) от 1988 года. Эти требования учитываются при сертификации сканеров
Важной рекомендацией по безопасному использованию диагностического ультразвука является правило ALARA (As Low As Reasonably Achievable) — настолько мало, насколько разумно использовать
- Основной регламентирующий документ – руководство Medical Ultrasound Safety (Безопасность медицинского ультразвука, 2-е издание, 2009 г., 63 с.).
- European Committee of Medical Ultrasound Safety (ECMUS – Европейский Комитет по Безопасности Медицинского Ультразвука).
- Statement on Use of Diagnostic Ultrasound for Producing Souvenir Images or Recordings in Pregnancy (Рекомендации в отношении использования ультразвуковой диагностики с целью изготовления «сувенирных» изображений или видеозаписей при беременности, 2011 г.).
- Clinical Safety Statement for Diagnostic Ultrasound (Клинические рекомендации по безопасности ультразвуковой диагностики, 2011 г.).
- The British Medical Ultrasound Society (BMUS – Британское Общество Медицинского Ультразвука).
- Guidelines for safe use of diagnostic ultrasound equipment (Указания по безопасному использованию диагностического ультразвукового оборудования, 2009 г.).
- National Council on Radiation Protection and Measurements (NCRP – Национальный Совет по Защите от Радиации и Измерениям, США).
- Exposure Criteria for Medical Diagnostic Ultrasound (Факторы риска при ультразвуковой диагностике)
- Гигиенические требования к условиям труда медицинских работников, выполняющих ультразвуковые исследования. Руководство Р 2.2.4/2.2.9.2266-07.
- Safety of ultrasonography in pregnancy: WHO systematic review of the literature and meta-analysis. Torloni MR1, Vedmedovska N, Merialdi M, Betrán AP, Allen T, González R, Platt LD; ISUOG-WHO Fetal Growth Study Group. Ultrasound Obstet Gynecol. 2009 May;33(5):599-608. doi: 10.1002/uog.6328.
Когда переносятся эмбрионы
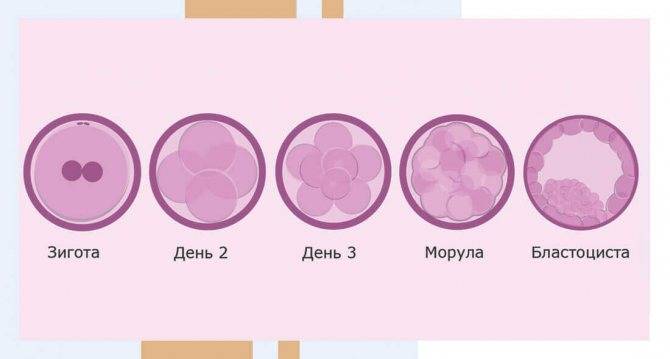
Оптимальный период для подсадки – 2-5 сутки эмбрионального развития. К этому моменту эндометрий будущей матери должен быть полностью подготовлен. Иногда для этого требуется медикаментозная терапия. Если поверхностная оболочка матки будет с дефектами, воспаленная, истонченная, то имплантация может не наступить, либо на ранних сроках случится прерывание. Как развиваются эмбрионы в эмбриональной лаборатории:
| Дни развития | Характеристик |
| Первый | Оценка оплодотворения (произошло или нет). Отделяют дефектные клетки: безъядерные, одно- или трех-ядерные. Это бракованный биоматериал |
| Второй | Деление на бластомеры (2-4 клетки), образование полноценных эмбрионов. Оценивается их качество, на этом основании проводится маркировка (цифрой и буквой). Перенос двухдневок выполняется редко |
| Третий | Ключевые сутки в развитии, активизация собственных механизмов. Пересадить зародыши могут, если они не очень качественные, поскольку естественных условиях жизнеспособность повышается |
| Четвертый | Образуется морула из 10-16 клеток, в которой появляется полость к концу дня |
| Пятый | При расширении полости более, чем на половину, формируется бластоциста. Оболочка истончается и разрывается |
Повысить шансы на получения положительного результата ЭКО позволяет преимплантационная диагностика. Ее делают во время культивирования эмбрионов. Исследуются бластомеры (дочерние клетки зиготы), трофэктодерма (поверхностный слой зародыша), полярные тельца (клетки-спутники ооцита).
Для переноса с ПГД имеются показания:
- больше двух неудачных циклов ЭКО;
- невынашивание;
- замершие беременности в анамнезе;
- 35-летний и старше возраст матери, отца – 42 и более лет;
- тяжелые нарушения сперматогенеза у партнера;
- генетические аномалии у одного или обоих родителей, или их ближайших родственников.
Специалисты нашей клиники считают, что ПГД эмбрионов будет полезна всем парам, проходящим искусственное оплодотворение, поскольку обследование:
- снизит риск появления малыша с хромосомными пороками;
- уменьшит частоту спонтанных абортов;
- сократит время для достижения беременности;
- повысит результативность процедуры.
Многое зависит от того, на какие сутки состоится перенос эмбрионов. Самое благоприятное время – 5-й день, когда эмбриолог отбирает наилучшие зародыши после анализа генотипа. Если переносится трехдневный эмбрион, то он уже внутри женского организма достигает стадии бластоцисты. Таким образом двух- или трехдневки оказываются в естественной среде, но они гораздо слабее бластоцист и хуже имплантируются. Дальнейшее формирование происходит одинаково, допускается 1-2-дневное отставание из-за адаптации.
Первый скрининг в 11-14 недель
В этой стадии беременности УЗИ беременности по неделям оценивает состояние плода и матки, а биохимическое исследование крови беременной показывает уровень гормонов и наличие показателей-маркеров.
Результаты анализа крови совместно с изучением размера плода, наличие частей кровеносной системы, показатели сердцебиения позволяют подтвердить с высокой долей вероятности нормальное развитие плода. В случае необходимости, назначить дополнительные исследования при неблагоприятных факторах.
В 12 недель беременности (акушерский срок) происходит переход из эмбрионального периода развитие в плодное. На этом сроке можно распознать наиболее распространенные отклонения и оценить реакцию организма матери на плод.
Измерение воротниковой зоны
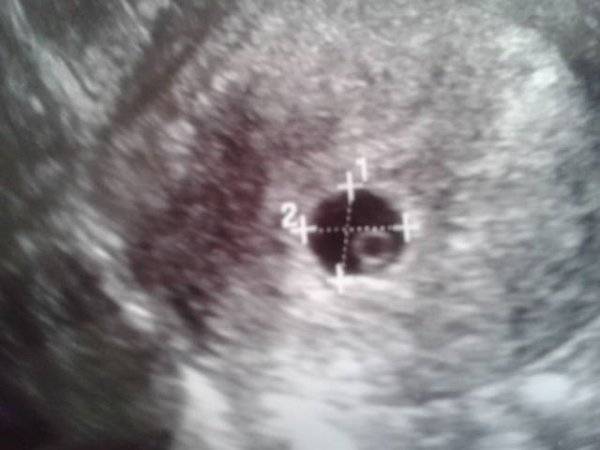
С 90-х годов 20 века на УЗИ беременности по неделям измеряют воротниковую зону для выявления хромосомных аномалий у плода.
Воротниковая зона – это расстояние между внутренней поверхностью кожи и наружной поверхностью мягких тканей. Если возраст беременной 35-40 лет, то это приводит к более высокому риску хромосомных болезней. Нормальное значение (точнее верхняя граница) – около 2,5-3 мм. По статистике, при ТВП = 3 мм вероятность хромосомных заболеваний равна 7%, при ТВП = 9 мм частота хромосомных нарушений равна 100%.
Самой распространенной патологией из хромосомных болезней является синдром Дауна.
Так как в более поздние сроки информативность снижается, то важно пройти УЗИ беременности на сроке 11-13 недель. Первое УЗИ стоит пройти у врача– высокой квалификации и в клинике с современным оборудованием, так как для измерения воротниковой зоны требуется самое современное оборудование, а от врача – большой опыт работы.
Некоторые хромосомные заболевания невозможно увидеть до второго скрининга, но отклонения ТВГ при первом скрининге дают возможность обратить особое внимание на этот фактор. Чтобы выявить отклонения в развитии раньше, в данном случае нужно изучить ТВГ в динамике. . При отклонении ТВП может быть рекомендована инвазивная диагностика
Инвазивная диагностика – это вторжение в полость матки для получения биологического материала. Этот способ диагностики назначается только при крайних показания, так как он является опасным и более трудоемким. Решение о проведении инвазивных процедур остается за беременной, и решение принимается на основе той информации о показаниях и противопоказаниях, которую предоставил лечащий врач.
При отклонении ТВП может быть рекомендована инвазивная диагностика. Инвазивная диагностика – это вторжение в полость матки для получения биологического материала. Этот способ диагностики назначается только при крайних показания, так как он является опасным и более трудоемким. Решение о проведении инвазивных процедур остается за беременной, и решение принимается на основе той информации о показаниях и противопоказаниях, которую предоставил лечащий врач.
Каким категориям женщин УЗИ беременности обязательно:
- если женщина старше 35 лет. Это связано с тем, что у женщины старше 35 лет значительно возрастает процент хромосомных отклонений в развитии эмбриона;
- если у беременной были диагностированы трудности с вынашиванием беременности: риск угрозы прерывания беременности, замершая беременность, самопроизвольный выкидыш;
- если у родителей плода есть генетические нарушения или в предыдущих беременностях был диагностирован риск хромосомных аномалий;
- если в течение первого триместра женщина перенесла инфекционное заболевание (орви, грипп);
- если родители плода являются близким родственниками;
- женщины с алкогольной или наркотической зависимостями;
- если беременная была вынуждена принимать, запрещенные к приему препараты во время беременности.
Внеплановое исследование — для чего нужно?
Сегодня ультразвуковое исследование более, чем доступно, а потому отправиться на него женщина может и без ведома врача и его направления. Многие так и делают, и после того, как домашний тест покажет две полоски, отправляются в ближайшую клинику, чтобы подтвердить факт при помощи такого сканирования.
Однако, кроме желания самой женщины точно знать, состоялось ли зачатие, для первого УЗИ раньше планового срока могут быть и медицинские показания. Бывает, что до скрининга женщина успевает сделать уже несколько подобных обследований.
Медицинские показания, по которым исследование может быть рекомендовано ранее установленных рекомендациями Министерства здравоохранения сроков, многообразны:
- Невынашивание беременности. Если ранее у женщины было два и более выкидыша на самых начальных сроках гестации, первое УЗИ рекомендуется пройти при постановке на учет в женскую консультацию, чтобы убедиться, что на этот раз плод развивается.
- Замершие беременности в анамнезе. Если до текущей беременности у женщины были случаи неразвивающейся беременности, анэмбрионии (отсутствия эмбриона в плодном яйце), то раннее УЗ-сканирование настоятельно рекомендуется, чтобы выяснить, нет ли рецидива.
- Внематочная беременность в анамнезе или подозрение на внематочную беременность. В этом случае задача раннего обследования — выявить возможное внематочное закрепление плодного яйца как можно раньше, пока оно не представляет серьезной угрозы для жизни женщины. Подозрение возникает в том случае, если уровень ХГЧ в крови женщины значительно ниже положенного уровня, если имеются боли, выделения, не похожие на менструальные, задержка месячных, при этом матка не увеличена.
- Травмы и операции на матке в анамнезе. Если до наступления беременности женщине были проведены хирургические вмешательства, затрагивающие главный женский репродуктивный орган, то задачей первого УЗИ на самом раннем сроке будет оценка места прикрепления плодного яйца. Чем дальше от послеоперационных рубцов закрепится малыш, тем более благоприятен прогноз на нормальное вынашивание и роды.
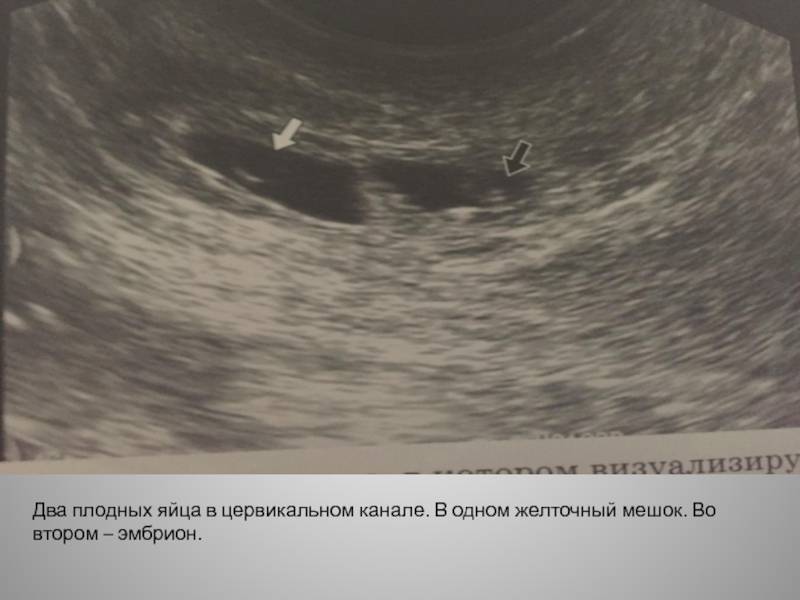
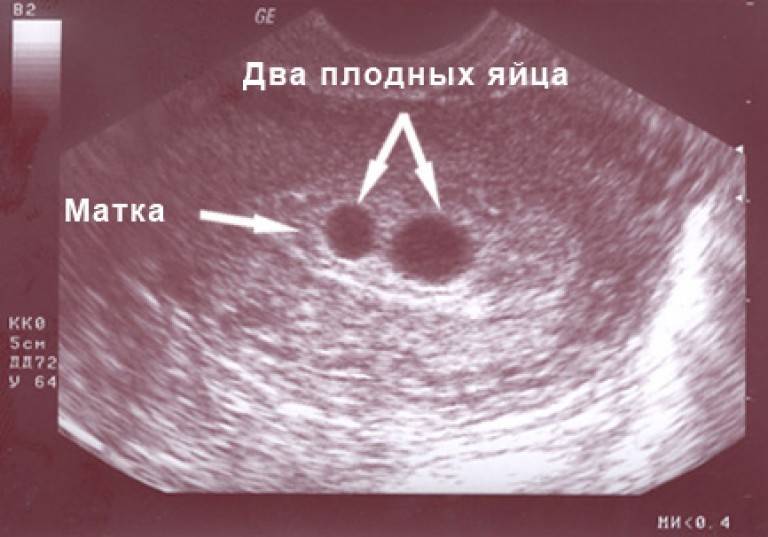
- Подозрение на многоплодную беременность. В этом случае УЗ-исследование ранее скрининговых сроков необходимо для подтверждения самого факта вынашивания двух или более малышей. Догадаться об этом доктор может по превышению уровня ХГЧ в крови беременной в два и более раз.
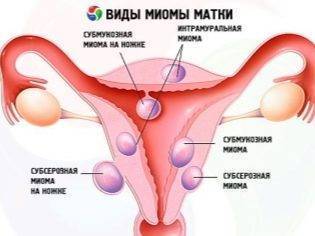
- Хронические заболевания, опухоли, миома. Имеющиеся патологии репродуктивной системы могут повлиять не только на возможность зачать ребенка, но и на возможность его выносить. А потому женщинам, имеющим такие недуги, показано досрочное обследование на УЗИ, чтобы оценить место имплантации и темпы роста плодного яйца.
- Угроза прерывания. На самых ранних сроках тоже может возникнуть угроза выкидыша. Обычно она проявляется мажущими выделениями из половых органов, тянущими (как при месячных или чуть сильнее) болями в нижней части живота и в области поясницы, ухудшением общего состояния женщины. При таких симптомах УЗИ рекомендовано с пометкой «cito», что означает – «срочно, неотложно».
- Сомнительные результаты тестов. По самым разным причинам могут возникнуть «разногласия» между тестами-полосками, анализом крови на определение характерного для беременности гормона ХГЧ и результатами «ручного» гинекологического осмотра. Если разногласия таковы, что акушер-гинеколог не может с уверенностью сказать, беременна ли женщина вообще, он обязательно направит ее на УЗИ.
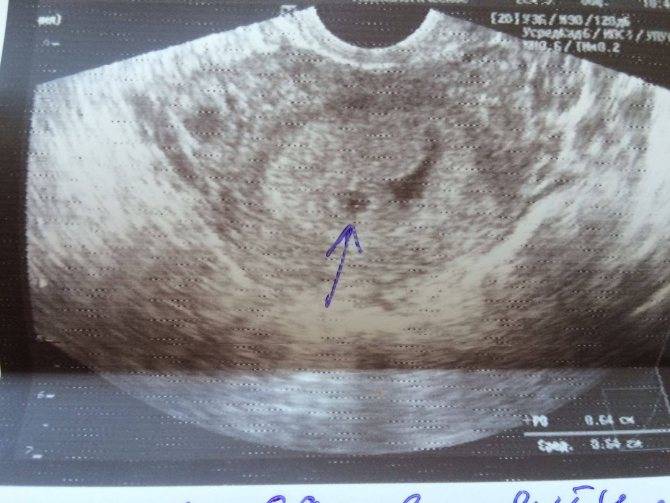
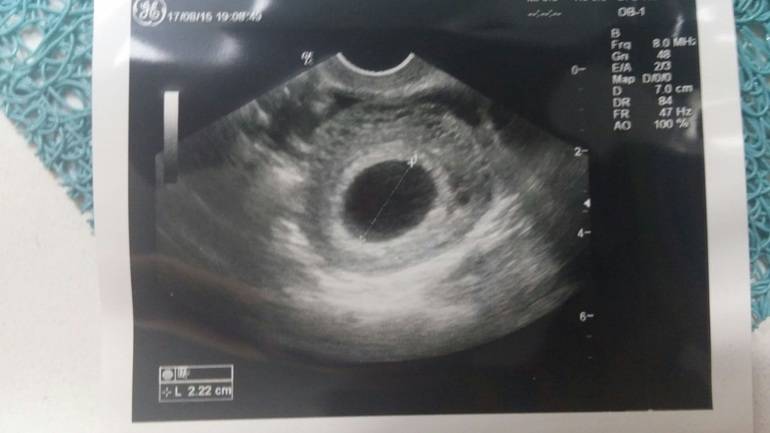
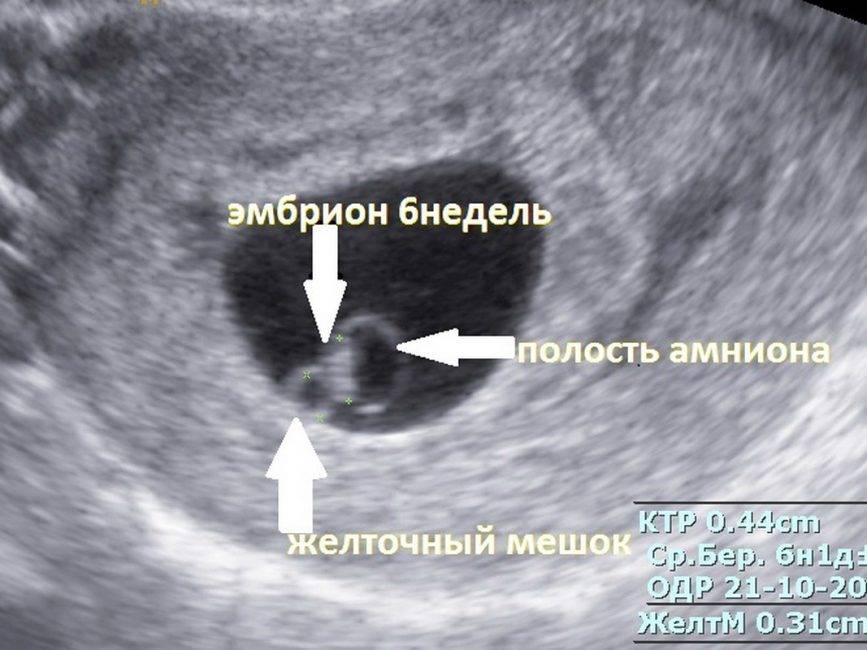
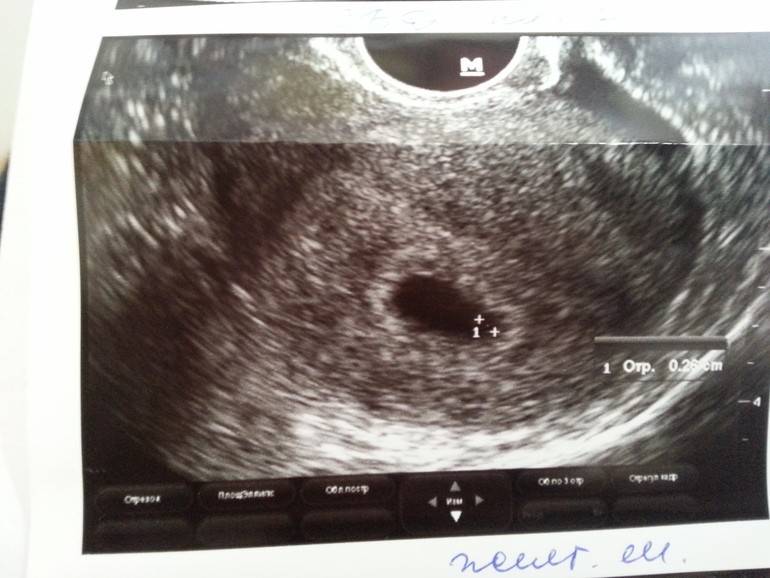
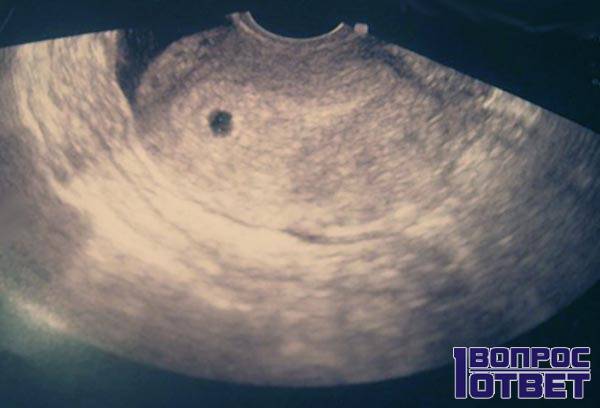
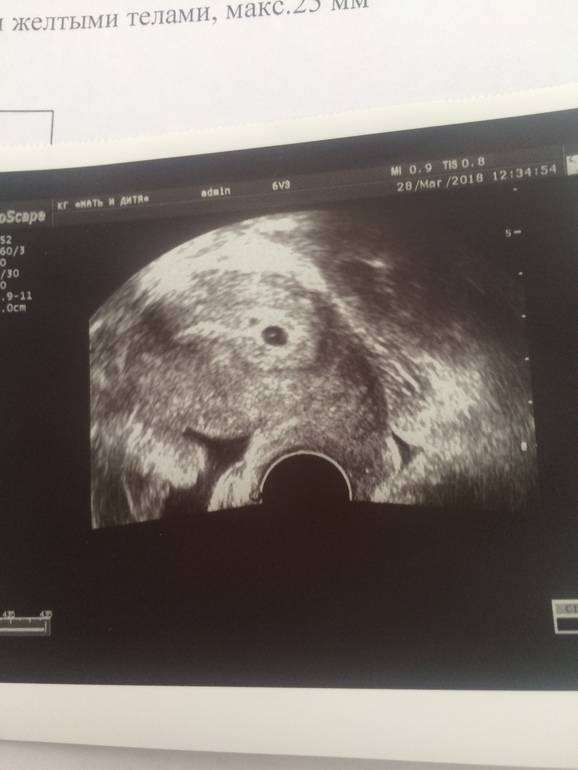
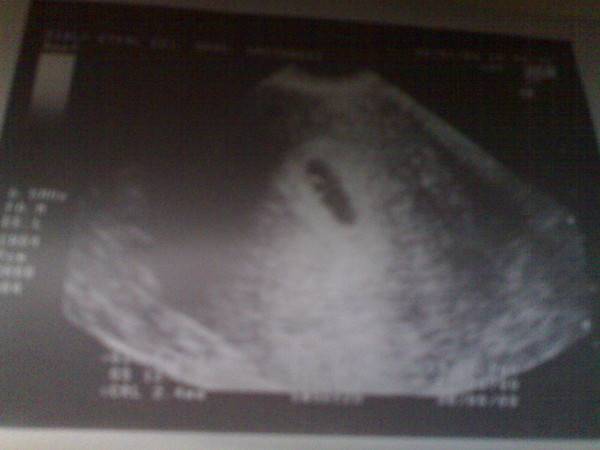
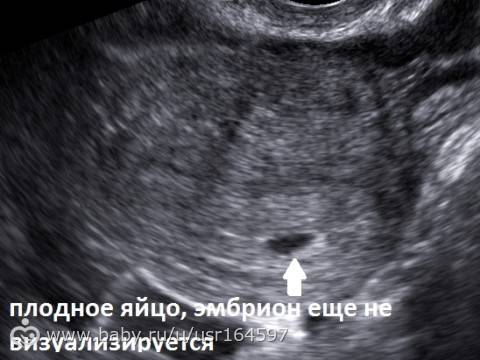
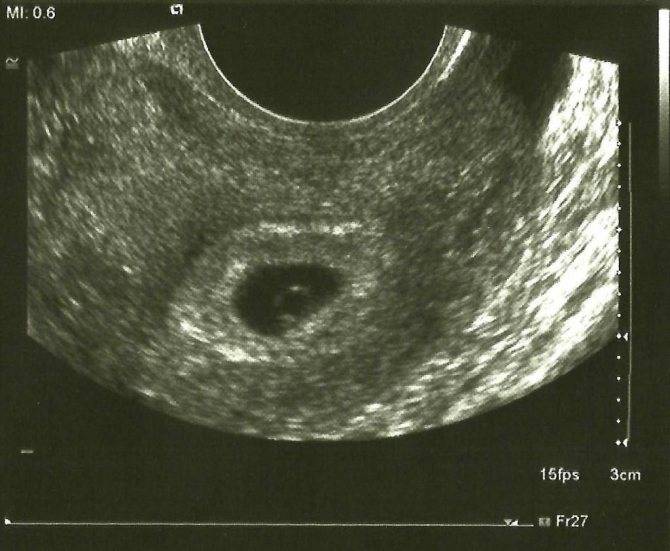
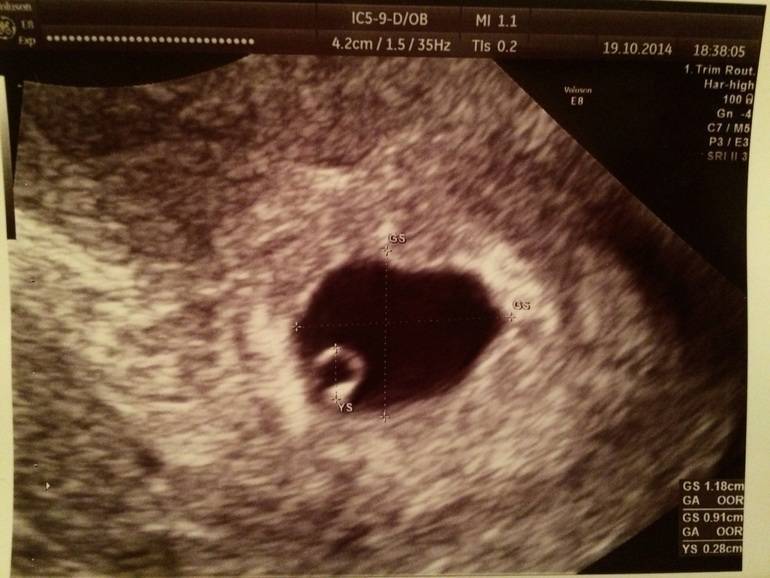
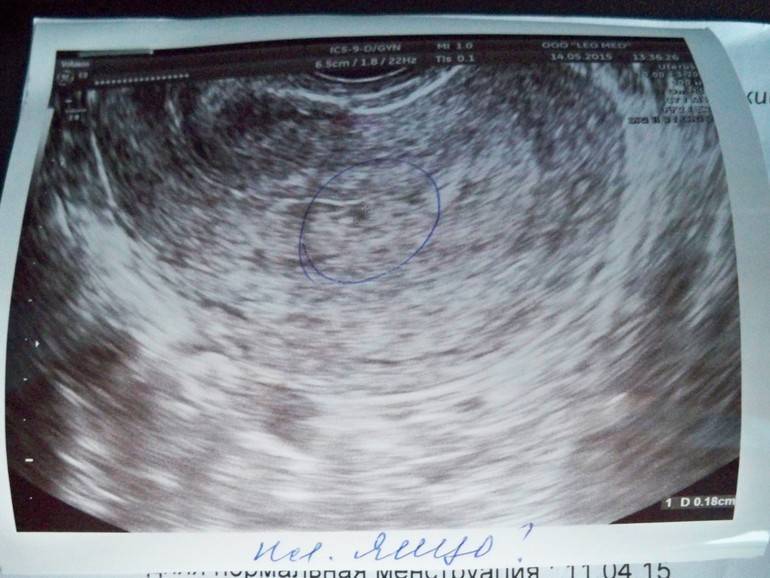
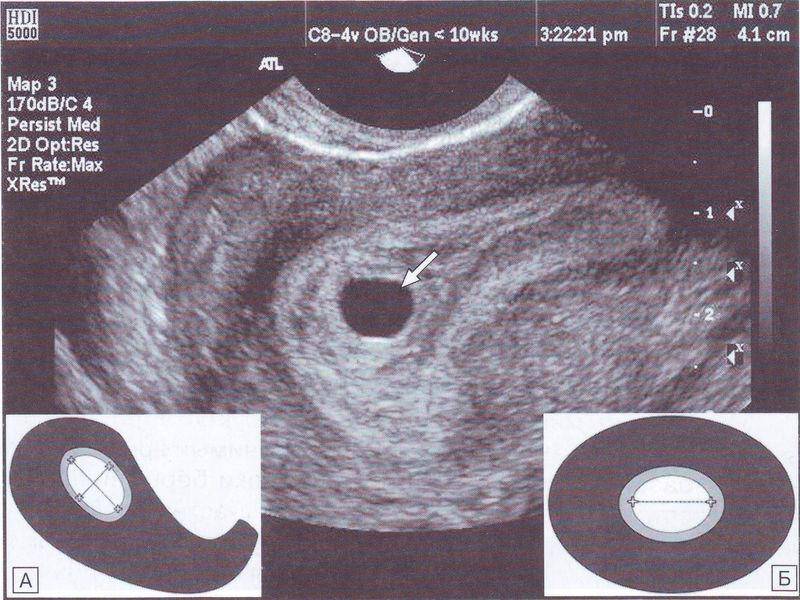
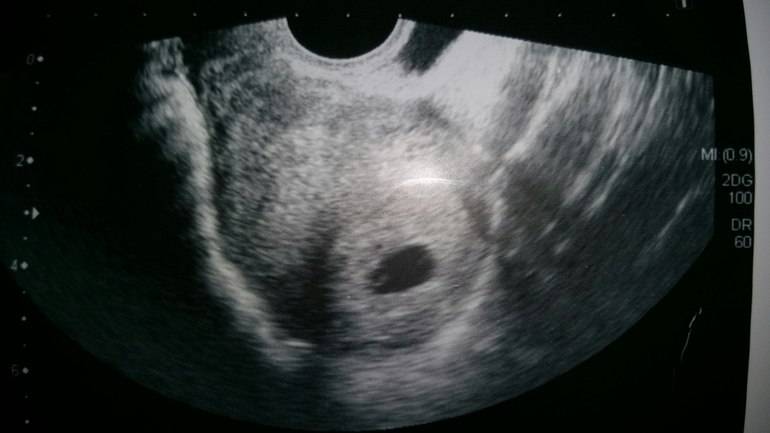
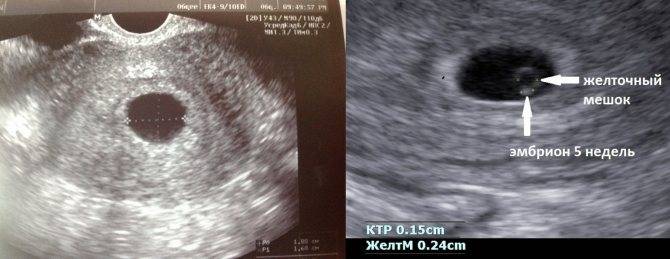
Что такое плодное яйцо
Плодное яйцо – это зародышевые оболочки и зародыш. Данный период беременности является ее первой стадией развития. А начинается все со слияния двух клеток – мужской и женской.
Дальше оплодотворенная яйцеклетка активно начинает делиться, вначале на две части, потом на четыре и так далее. Количество клеток, как и размер плода, растет постоянно. И вся группа клеток, которые продолжают процесс деления, осуществляет передвижение по маточной трубе к зоне своей имплантации. Данная группа клеток и является плодным яйцом.
Достигнув своей цели, плодное яйцо прикрепляется к одной из стенок матки женщины. Это происходит через неделю после оплодотворения. До этого времени плодное яйцо получает питательные вещества из самой яйцеклетке.
Плодное яйцо 2 недели после внедрения в полость матки, осуществляет питание набухшей слизистой этого детородного органа, который уже подготовлен к процессу развития и питания плода до времени образования плаценты.
Детское место, или плацента, создается из внешней оболочки плодного яйца на 3 неделе, которое в это время уже густо покрыто ворсинками. Данными ворсинками в месте закрепления плодного яйца уничтожаются небольшой участок слизистой оболочки матки, а также сосудистые стенки. Потом они заполняют его кровью и осуществляют погружение в подготовленное местечко.
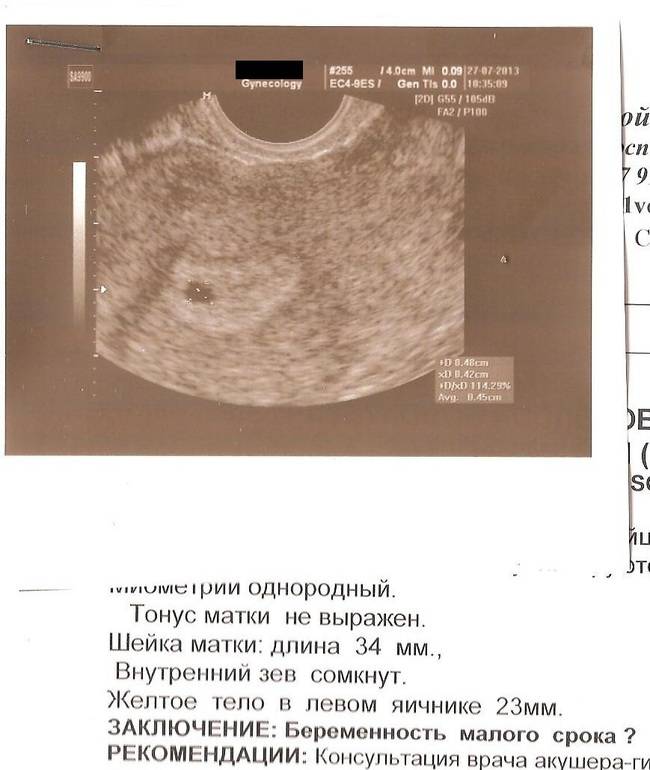
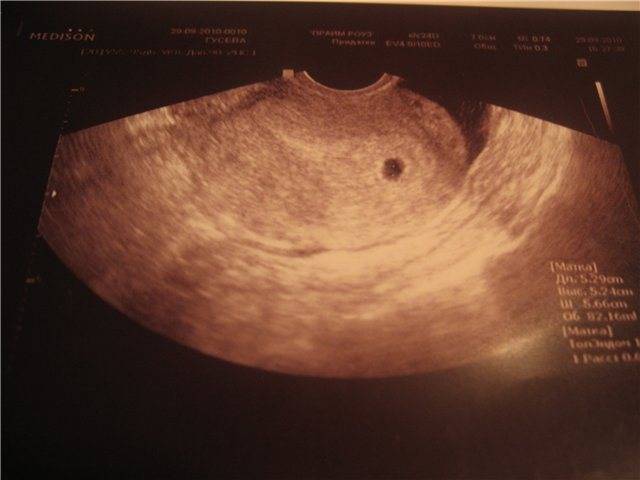
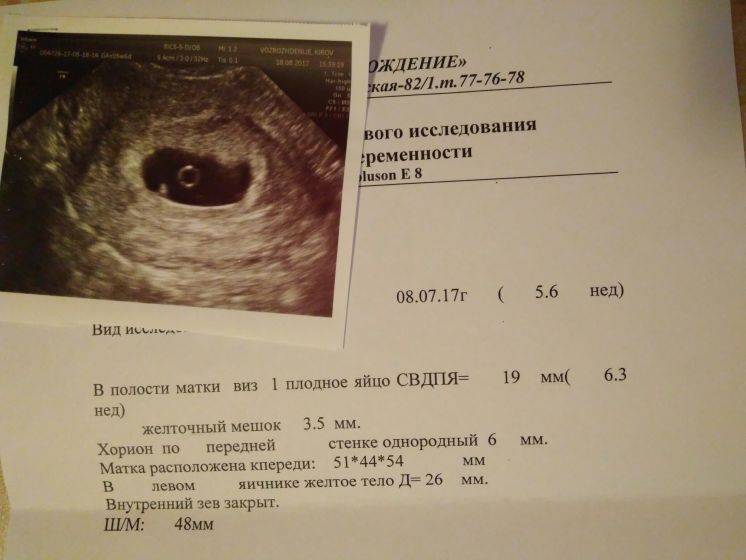
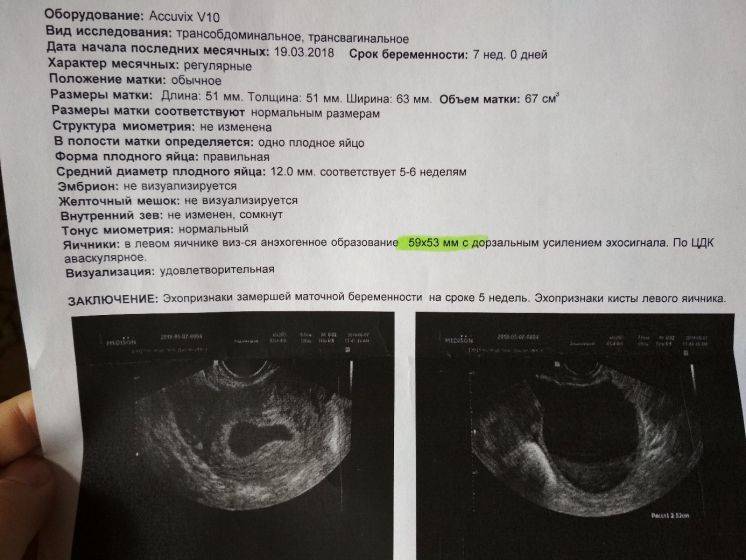
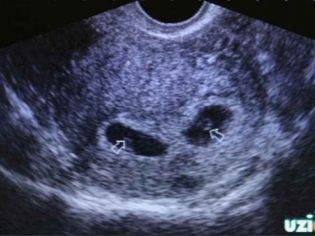
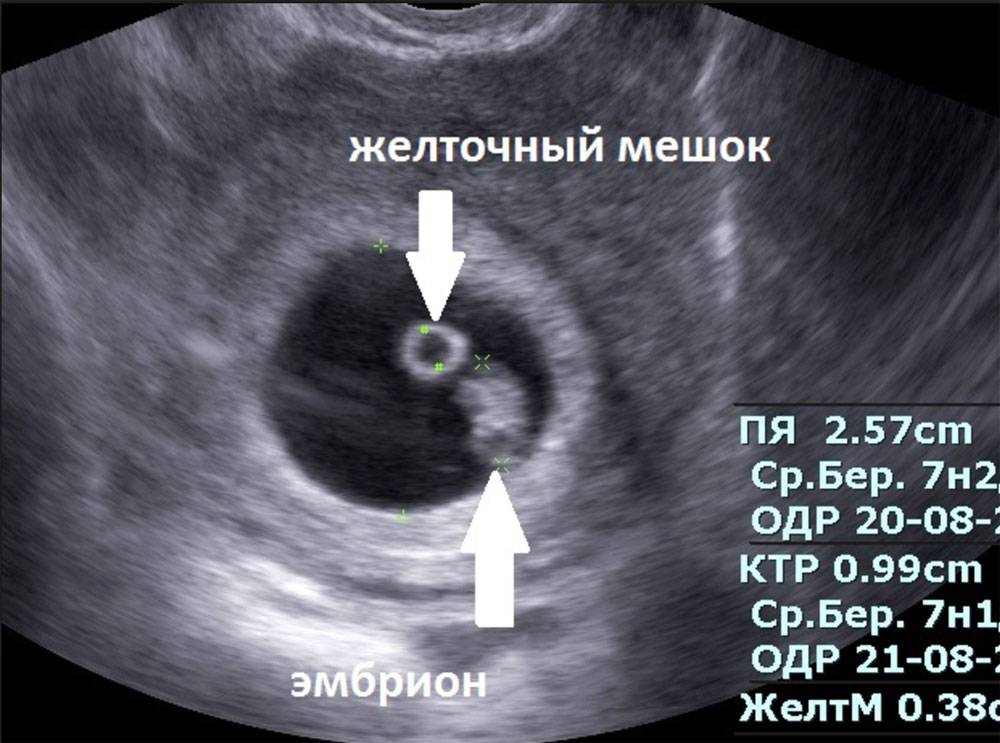
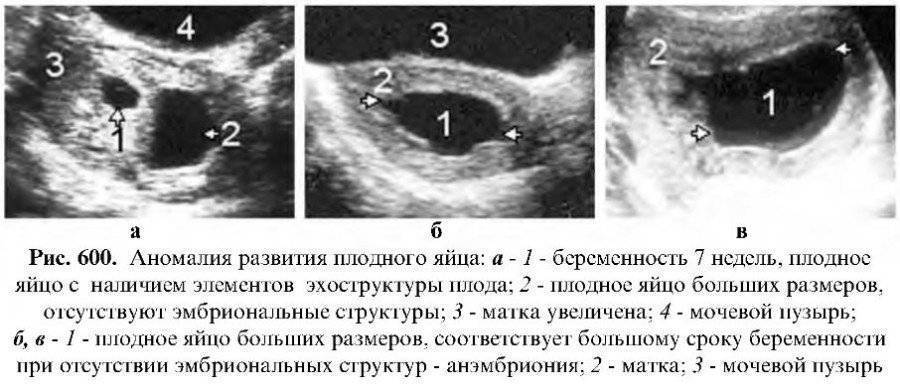
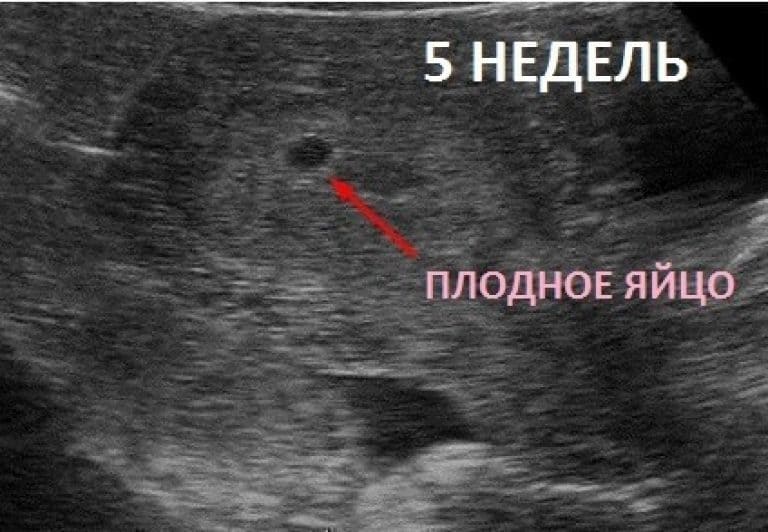
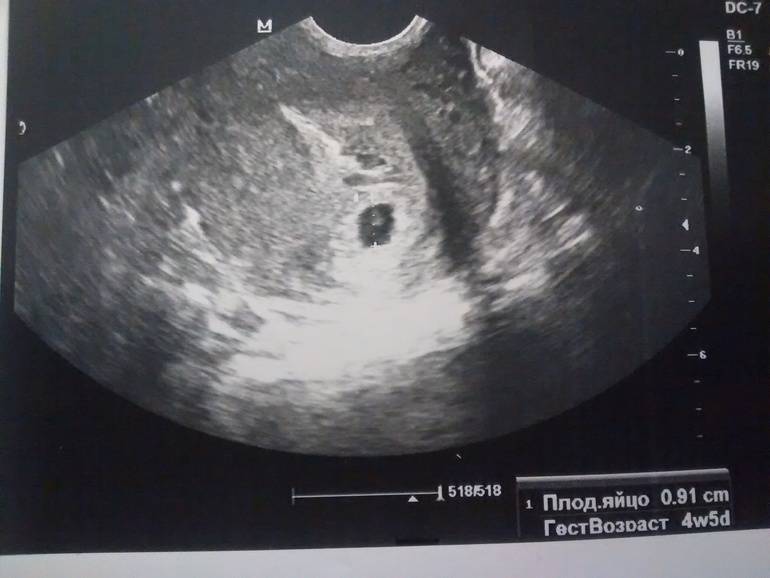
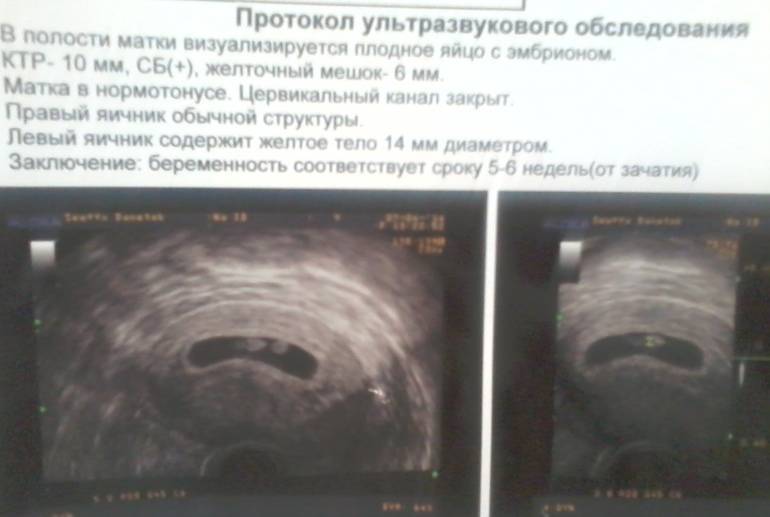
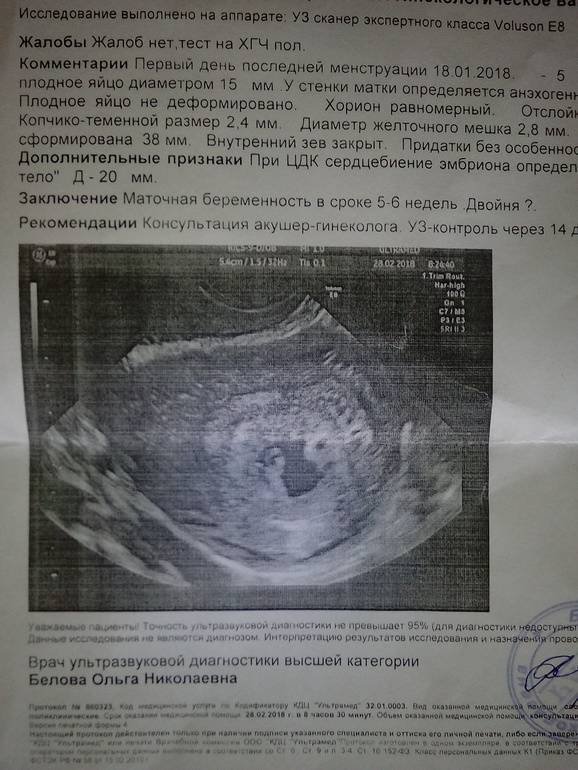
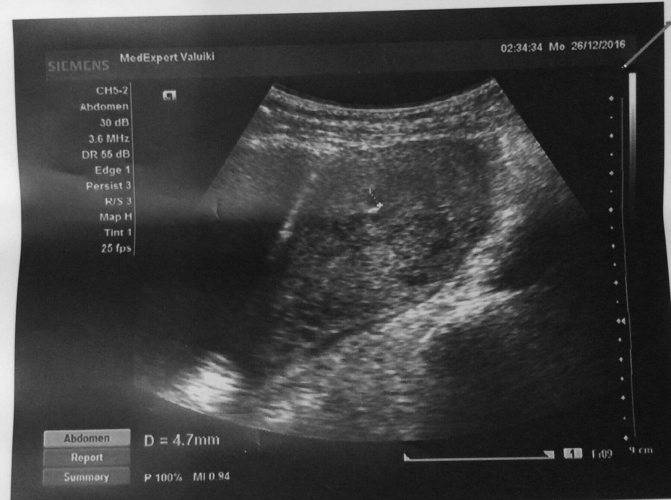
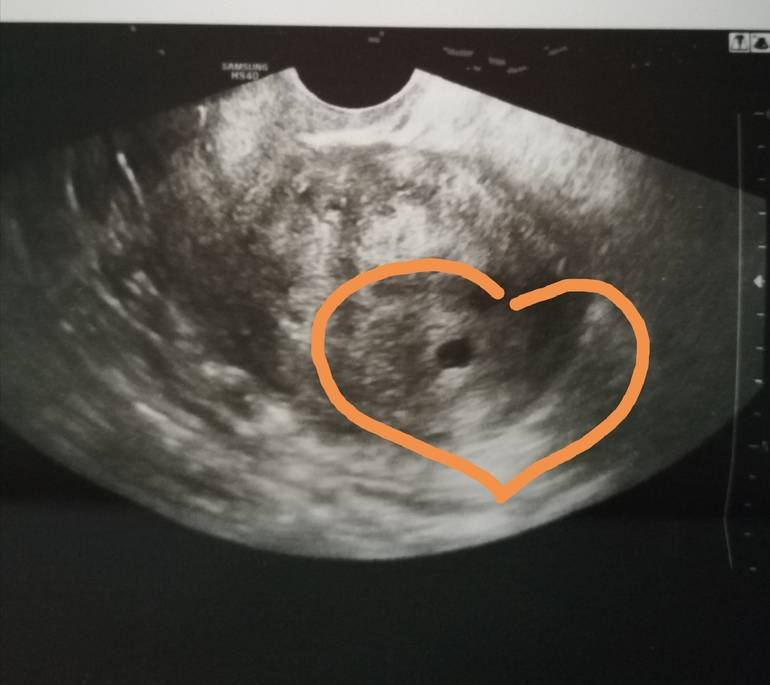
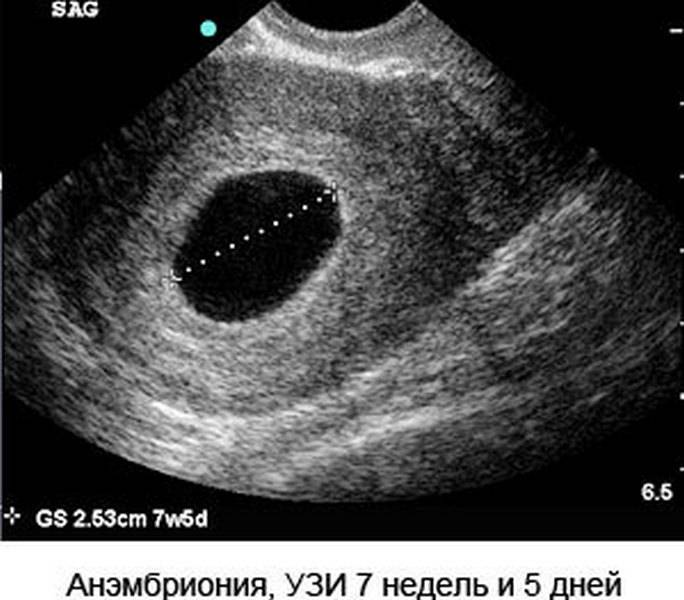
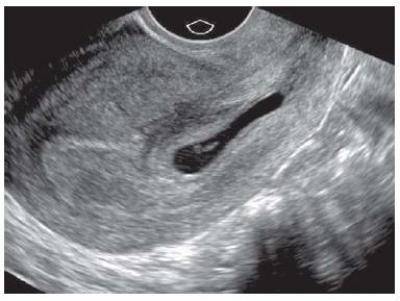
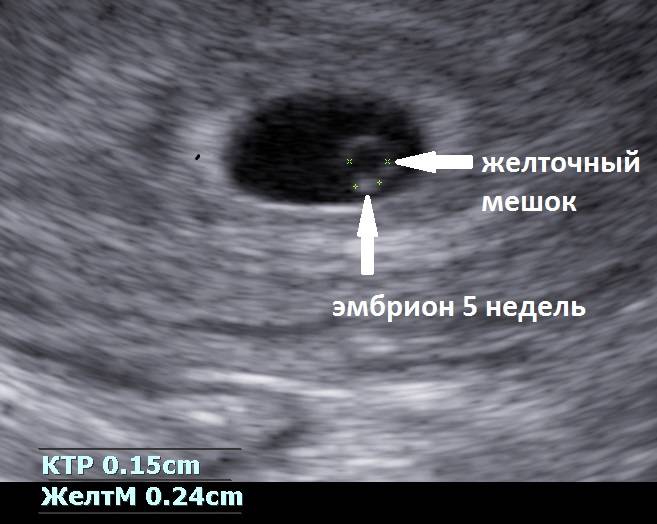
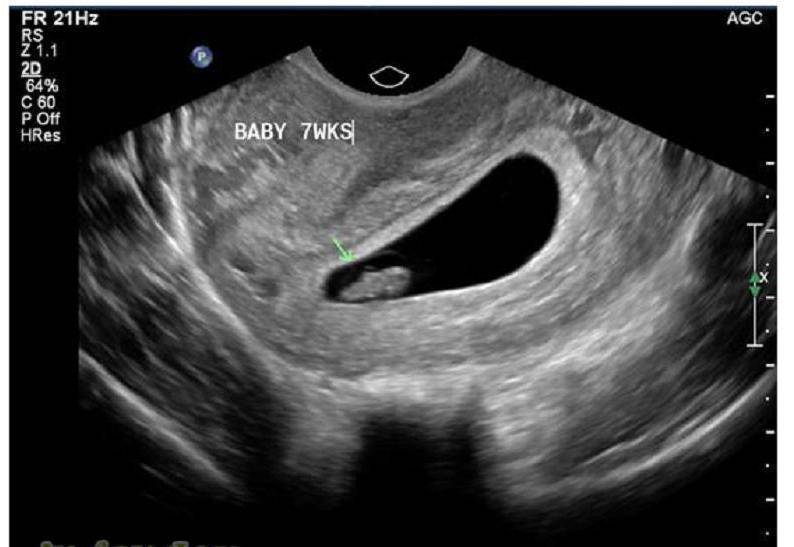
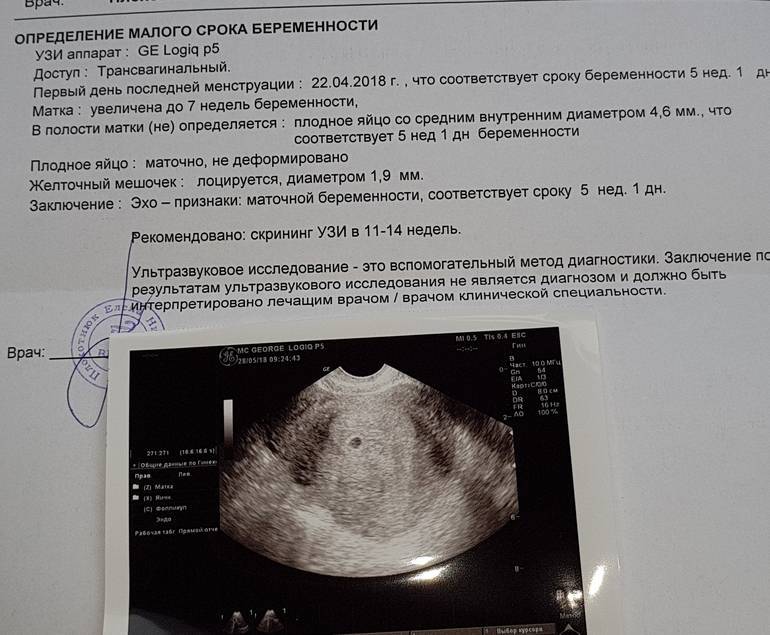
Вообще, плодное яйцо является самым первым признаком нормально текущей беременности. Его можно рассмотреть на ультразвуковом исследовании уже после двух недель задержки менструации. Обычно в данном случае видно плодное яйцо 3-4 недели. Эмбрион же становится заметен только на 5 неделе беременности. Однако если врач диагностирует отсутствие эмбриона в плодном яйце 5 недели – другими словами, пустое плодное яйцо, тогда УЗИ через пару недель повторяют вновь.
Обычно в такой ситуации случае на 6-7 неделе плод и его сердцебиение начинают визуализироваться. Когда же плодное яйцо в 7 недель по-прежнему является пустым, это свидетельствует о неразвивающейся беременности
Помимо данного осложнения, на раннем сроке беременности могут появиться и другие – неправильное расположение плодного яйца, его неправильная форма, отслойки и прочие.
Именно по этой причине важно пройти ультразвуковое обследование как можно раньше, чтоб можно было изменить ситуацию, в случае, если она поддается коррекции. Поскольку в первом триместре (плодное яйцо до 10 недели) велика вероятность самопроизвольного выкидыша, отслойки и других патологий
Однако достаточно о грустном.
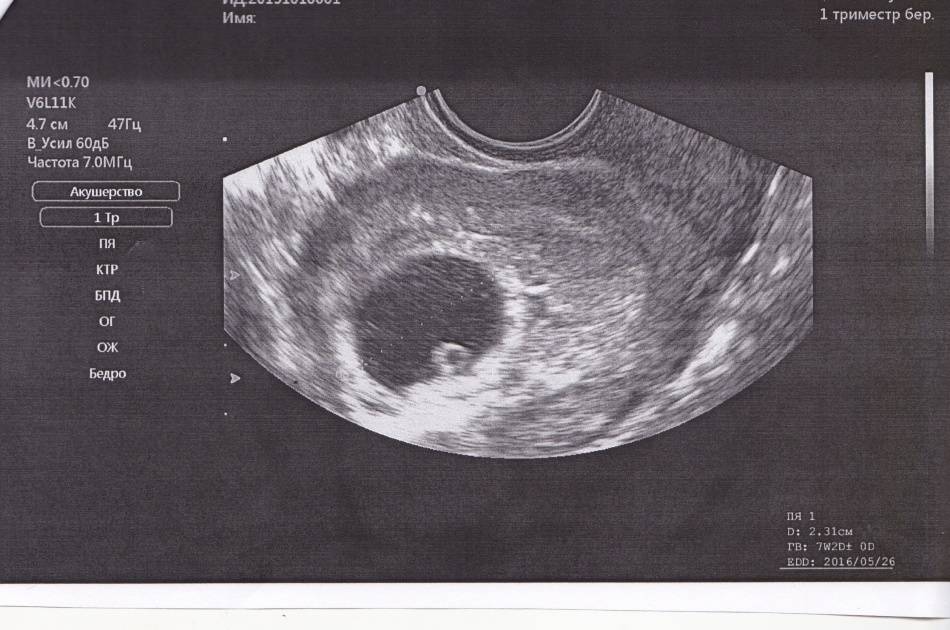
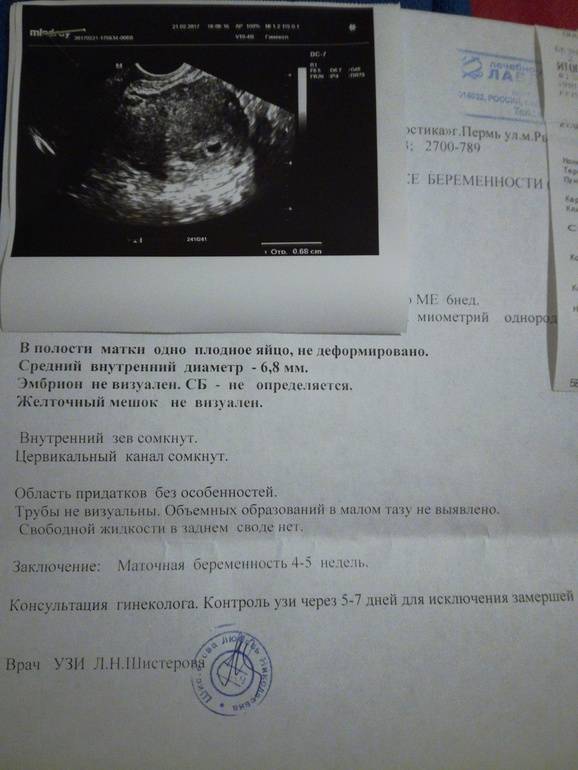
Плодное яйцо на 6 неделе и до этого срока беременности имеет овальную форму. И на ультразвуковом исследовании обычно производится оценивание внутреннего его диаметра – СВД плодного яйца. Так как размер плодного яйца 7 недель или на другом сроке беременности является величиной вариабельной, то есть погрешность в выявлении срока беременности по этому фетометрическому показателю.
В среднем подобная погрешность составляет 10 дней. Срок беременности обычно определяется не только по данному показателю, но также используется значения копчико-теменного размера плода и прочие показатели, которые также очень важны
Особенности эмбрионального развития после ЭКО
В первые 20 дней от зачатия эмбрион претерпевает серьезные изменения, начиная от гаструляции и заканчивая органогенезом. В течение эмбрионального периода, который начинается с момента оплодотворения до 10 недели акушерского срока, зародыш стремительно увеличивается в размерах.
На 2 и 3 неделях гестации эмбрион не напоминает младенца и только на этапе органогенеза постепенно приобретает характерные очертания и строение. В последнюю неделю эмбрионального срока у плода исчезают жаберные дуги и хвост.
Эмбрионы в 20 дней после зачатия
- На девятые сутки после имплантации в стенку матки продолжается процесс деления клеток эмбриона, вследствие чего он преобразуется из однослойной бластосферы в гаструлу с несколькими зародышевыми лепестками;
- На 20-21 день эмбрион переходит в стадию нейрулы, для которой характерно формирование нервной пластины;
- В начале 4-й недели гестации начинается процесс формирования плаценты. Из эктодермы и трофобласта возникает хорион и амнион, в котором впоследствии начинают скапливаться околоплодные воды.
Хорион представляет собой ворсинчатое образование, продуцирующее ХГЧ. С участием мезодермы из него формируется плодное место, в котором плод продолжает дальнейшее развитие. К концу третьей недели гестации плод достигает в длину всего 4-5 мм и внешне больше напоминает продолговатый цилиндр.
Зачем делать УЗИ после ЭКО
Повышающийся уровень ХГЧ в крови беременной говорит о наступившей беременности, но все равно результат требует подтверждения. К тому же этот анализ выявляет далеко не все патологии.
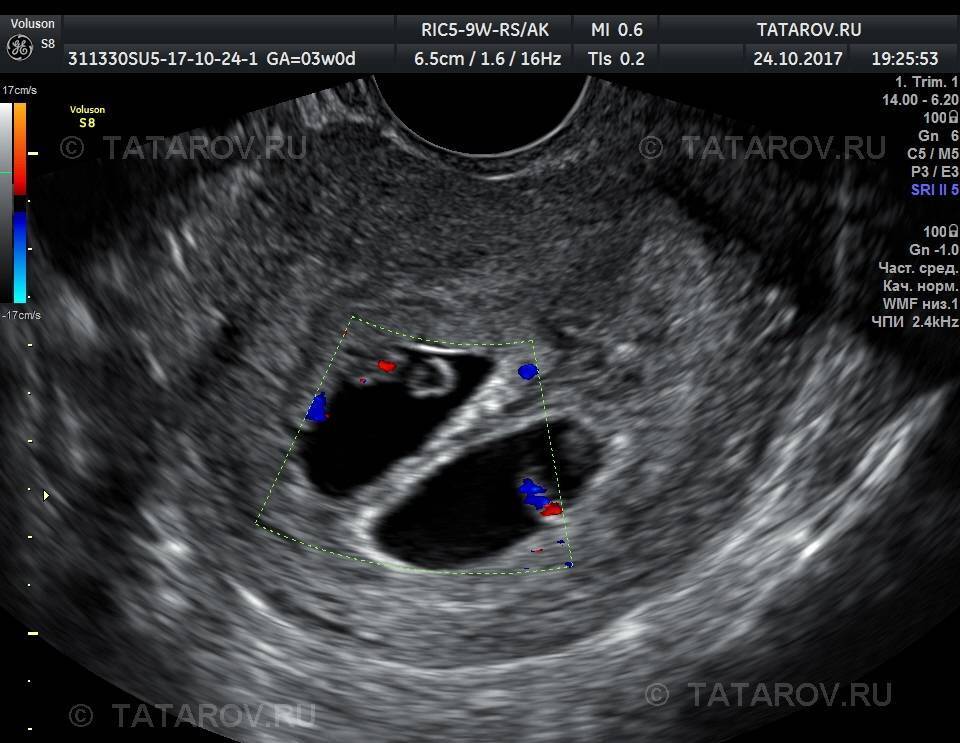
Уже на третьей неделе вынашивания с помощью УЗИ врачи могут:
- подтвердить факт наступления беременности;
- узнать, насколько плод жизнеспособен;
- выявить патологии плода;
- исключить вероятность выкидыша;
- посмотреть, в какой области репродуктивных органов женщины расположился плод (матка, яичники или маточные трубы);
- посчитать количество зародышей;
- определить состояние яичников.
Иногда для подтверждения полученной при первом обследовании информации требуется сделать второе УЗИ, которым подтверждается закрепление эмбриона, если при первом скрининге этого еще не было заметно. А также выявляется характер протекания беременности, в особенности многоплодной. На повторном обследовании уже можно будет определить сердцебиение зародыша. По сердечному ритму плода судят о его полноценном развитии.
На первое УЗИ обязательно следует идти, чтобы исключить такие заболевания, как:
- Синдром Дауна.
- Синдром Эдвардса.
- Синдром Патау.
Дети с такими патологиями уже на начальной стадии имеют нарушения сердечного ритма, что приводит к отставанию их в развитии. Еще одним показателем таких заболеваний, которое можно выявить с точностью только УЗИ скринингом, считается плоское лицо.
Сроки проведения УЗИ плода
На каких сроках (триместрах) беременности делают УЗИ — один из основных вопросов, интересующих будущих родителей.
Согласно приказу Министерства здравоохранения Российской Федерации №457 от 28 декабря 2000 года, в обязательное обследование беременных женщин наряду с проведением биохимического скрининга (анализ крови на содержание специфических белков) входит УЗИ, которое проводится на сроке 11-13 недель, а также 2 морфологических УЗИ во втором и третьем триместрах. Всего за период беременности проводится трехкратное скрининговое УЗ-обследование.
Плановые УЗИ плода по неделям беременности делают в следующие сроки:
- скрининг 1 триместра — в 11-13 недель;
- скрининг 2 триместра — в 20-24 недель;
- скрининг 3 триместра — в 32-34 недели.
Дополнительные (внеплановые) УЗ-исследования могут проводиться по рекомендации врача на любом сроке беременности. Это не должно пугать пациентку, поскольку УЗИ не оказывает вредной нагрузки на организм. Повторные процедуры могут назначаться для уточнения диагноза либо, при обнаружении той или иной патологии беременности, для принятия необходимых мер по улучшению состояния здоровья женщины и плода.
Первое УЗИ плода помогает установить точный срок беременности, получить данные о размере и количестве эмбрионов, услышать сердцебиение плода, оценить степень его развития, обнаружить возможные отклонения.
Частота сердечных сокращений, формирование носовой кости, толщина воротниковой области и копчико-теменной размер (КТР) — крайне важные параметры, по которым судят о формировании плода. Существенные отклонения от норм вкупе с соответствующими результатами лабораторных анализов будут указывать на наличие патологии беременности.
Важно! Расшифровкой скрининга должен заниматься профессионал. Только так вы можете быть уверены, что никакая патология беременности не осталась незамеченной
Попытки самостоятельно оценить результаты УЗИ не дадут объективной картины происходящего и лишь добавят тревог в и без того эмоционально сложный для будущих родителей период.
На втором УЗИ при беременности врач-гинеколог проверяет, соответствуют ли размеры плода текущему этапу беременности. Оцениваются длина конечностей ребенка, размеры его головы, внутренних органов, объемы груди и живота и т.д
Не менее важно в этот период проследить, нормально ли развиваются внутренние органы, позвоночник, сердечно-сосудистая система
Также во время УЗИ-скрининга 2 триместра оценивается состояние стенок и шейки матки, придатков, расположение, толщина и структура плаценты, число сосудов в пуповине.
1
УЗИ плода
2
УЗИ плода
3
УЗИ плода
Третье УЗИ плода — ключевое. На этом этапе врач тщательно анализирует соответствие анатомического и функционального состояния плода нормам скрининга для данного периода беременности. Чрезвычайно важным является выявление поздних пороков развития.
Если результаты скрининга 3 триместра показывают некоторую задержку в развитии плода, пациентке назначается дополнительная диагностика (оценка кровотока в сосудах матки, эмбриона и пуповины). Также доктор анализирует состояния системы «матка-плацента-плод»
Пристальное внимание при этом уделяется плаценте — зоне ее прикрепления, степени зрелости и толщине
Определение пола ребенка при третьем плановом скрининге по точности достигает 90%.
Более подробную информацию о пренатальных скринингах вы можете прочитать здесь.
Внеплановые УЗИ при беременности проводятся, если:
- пациентка испытывает боли внизу живота;
- перенесла инфекционное заболевание;
- не ощущает шевеления плода после 20-й недели;
- имеет кровянистые и иные выделения;
- началась преждевременная родовая деятельность;
- появились схватки на сроке 36-40 недель;
- имеются другие осложнения беременности.
УЗИ во втором триместре беременности
Во втором триместре беременности УЗИ незаменимо для оценки развития плода — ультразвуковое сканирование позволяет определить соответствие малыша сроку беременности, изучить состояние плаценты(например, ее размеры, возраст, место прикрепления). Это весьма важная информация, потому что серьезные отклонения от нормы в это время могут потребовать экстренного врачебного вмешательства.
В случаях, когда лабораторное обследование будущей матери выявляет у нее определенные отклонения (изменения коагулограммы, например), перед врачами остро встает вопрос о развитии позднего токсикоза беременности— гестоза. Ультразвуковое исследование кровотока в сосудах плаценты (допплерометрия) помогает ответить на этот вопрос. И, соответственно, позволяет вовремя назначить грамотное лечение.
Полезным оказывается УЗИ на этом отрезке беременности и для диагностики так называемого антифосфолипидного синдрома— довольно распространенной причины невынашивания беременности и преждевременных родов.
Наконец, УЗИ, выполненное во втором триместре, вполне может четко указать будущим родителям, какие игрушки и какую детскую одежду можно уже сейчас приобретать в магазинах . Впрочем, если семья желает оставить пол плодав тайне до самого момента рождения, следует только заранее предупредить врача — и он деликатно промолчит, даже если увидит явные признаки половой принадлежности малыша.
Но основной задачей УЗИ во втором триместре, пожалуй, является пренатальная диагностика врожденных уродств у плода. Его размеры и степень развития органов позволяют опытному специалисту внимательно осмотреть многое — начиная от пальцев на руках и ногах и заканчивая деталями строения позвонков. При помощи ультразвукового сканера высокой разрешающей способности на этих сроках беременности можно обнаружить десятки разновидностей врожденных пороков развития плода. А это позволяет врачам и будущим родителям выработать рациональную тактику дальнейшего ведения беременности.
Вероятность ошибок
Ошибки врачей ультразвуковой диагностики — предмет широкого обсуждения среди будущих мам. Действительно, УЗ-сканирование не считается высокоточным методом. Его точность оценивается лишь в 75-90%. Многое в правдивости результатов зависит от качества аппарата, квалификации врача и своевременности обследования.
Если женщина требует у доктора ответа на вопрос, какого пола ее ребенок на 11-12 неделе беременности, то точность такого «предсказания» будет не выше 70%, однако уже после 18 недели точность в определении половой принадлежности приблизится к 90%.
Такая же закономерность наблюдается и с подтверждением самой беременности. Если женщина пришла делать УЗИ слишком рано, то врач может ничего не увидеть и написать в заключении, что признаков беременности не обнаружено.
Если решать вопросы по мере их поступления, в рекомендованные сроки, УЗИ можно считать достаточно точным и информативным способом. А в случаях, когда результаты ультразвукового сканирования однозначно интерпретировать не получается, если есть тревожные маркеры или сомнения у врача, то он обязательно посоветует более точные диагностические методы — амниоцентез, биопсию хориона, а чуть позже — .
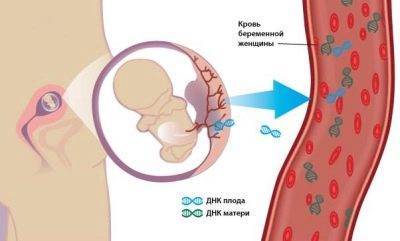
При желании можно сделать неинвазивный анализ ДНК плода, который является прекрасной альтернативой инвазивным анализам, и абсолютно безопасен для малыша.
Отклонения
- Аномалия прикрепления. Вместилище плода должно прикрепиться к дну матки или к середине стенки. Если оно прикрепляется к нижней части, высок риск выкидыша.
- Изменение формы плодного вместилища. Оно должно иметь овальную форму. Вытягивание плодных оболочек говорит о высоком маточном тонусе, это тоже риск выкидыша.
- Внутриутробная инфекция. При инфицировании околоплодных вод яйцо становится круглым, внутри него на УЗИ определяются темные пятна.
- Замершая беременность. Это прекращение развития эмбриона. Определяют по отсутствию динамики роста, сердцебиения, увеличения плодных оболочек.
- Анэмбриония. Редкое состояние, при котором УЗИ определяет внутри матки вместилище плода, но эмбриона там нет.
- Пузырный занос. Развивается после воспалительных заболеваний эндометрия. Внутри плодных оболочек формируется доброкачественная опухоль, из-за чего зародыш погибает.
- Самопроизвольный аборт. УЗИ выявляет внутри полости матки остатки плодного яйца, сгустки крови.
УЗИ определяет беременность достоверно с 28 дня, еще через 7 дней можно оценивать состояние зародыша. Процедуру выполняют трансвагинальным и трансабдоминальным способом. С помощью ультразвука можно своевременно выявить тяжелые аномалии развития плода.
Если беременность не подтверждена
Итак, с какого срока УЗИ показывает беременность, мы уже выяснили. Теперь попробуем разобраться, а возможно ли, что в процессе обследования не был обнаружен эмбрион внутри матки?
Этому есть несколько объяснений:
- Очень малый срок беременности.
- Устаревшее оборудование
- Низкая квалификация узиста.
- Имплантация произошла в другом месте: фаллопиевых трубах, придатках, брюшине.
- Беременности нет, а результат теста – ложноположительный.
- Ошибка врача. Все мы люди и каждый имеет право на ошибку.
Если в ходе исследования беременность не подтвердилась, то, в первую очередь, необходимо показать результаты обследования своему консультирующему врачу.
Когда факт наличия ВБ будет исключен, через некоторое время можно повторить тест и посетить гинеколога.
Важно! Внематочную беременность, развивающуюся в трубе, на ранних сроках довольно ложно увидеть, поэтому следует обращать внимание еще и на косвенные признаки