Лечение гинекомастии у подростков
Лечение гинекомастии только хирургическое. Даже в случае ложной формы, когда отмечается избыточное скопление жировой клетчатки в области груди, ее невозможно удалить иначе. Диеты и занятия спортом, конечно, приведут к уменьшению объема груди, но полностью этот жир не исчезнет, поскольку содержит в себе фиброзный компонент – каркас, формирующий подобие женской груди. Что касается смешанных и истинных форм гинекомастии, то они содержат железистый компонент, который удаляется только хирургически.
Операция по удалению гинекомастии у подростков легко переносится и редко превышает 30 минут. По крайней мере, мы можем утверждать это на основе 10-летнего опыта и более, чем 2.000 успешно выполненных операций. Процедура выполняется через минидоступы по нижним границам ареол, через которые удаляются гипертрофированные грудные железы, а также избыточная жировая клетчатка. Формируются ровные поверхности. Иногда требуется пластика ареол – их уменьшение. Госпитализация в стационаре 1-2 дня. После операции рекомендуется использовать специальное компрессионное белье, которое подбирается индивидуально в клинике. На 3 недели рекомендуется воздержаться от занятий физкультурой.
Клиническая картина
Чтобы отличить физиологическое увеличение молочных желез у новорожденного ребенка от возможной патологии, следует обращать внимание на клинические особенности с наличием определенных симптомов. Для физиологического уплотнения, которое бывает в норме, характерны следующие особенности:
- Обычно увеличиваются обе молочные железы, так как женские половые гормоны эстрогены воздействуют на все клетки с соответствующими рецепторами.
- Уплотнения примерно одинаковых размеров, определяются вокруг соска.
- Младенец спокойно переносит пальпацию или прощупывание уплотнения, что указывает на отсутствие болезненных ощущений.
При развитии мастита на себя обращают внимание следующие особенности клинического течения патологии:
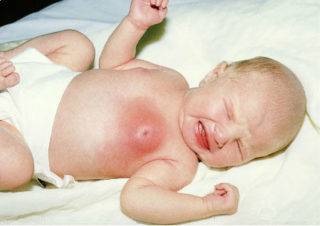
- Одностороннее поражение правой или левой груди – изменение обычно формируется в одной молочной железе в области проникновения болезнетворных или условно-болезнетворных микроорганизмов. Уплотнение в одной груди у годовалой девочки или мальчика часто имеет патологическое происхождение.
- Появление характерных воспалительных изменений на коже и в подкожной клетчатке – локальное повышение температуры, область воспаления становится горячей на ощупь, гиперемия или покраснение кожи, развитие отечности тканей.
- Болезненность уплотнения в груди у грудного ребенка – при попытке пальпации молочной железы малыш начинает плакать, становится беспокойным, что указывает на наличие неприятных ощущений.
- Патологические выделения из соска, которые включают слизь, прожилки крови, гной.
- Общая интоксикация – тяжелая воспалительная реакция, развитие гнойного процесса приводят к всасыванию токсинов из очага патологии в системный кровоток. При этом повышается температура тела, ребенок становится беспокойным, капризным, вяло берет грудь или отказывается от соски, нарушается сон.
При выявлении шишечки специалисты, в том числе доктор Комаровский, рекомендуют не впадать в панику. На основании клинической картины можно предварительно определить происхождение изменений в молочной железе новорожденного ребенка.
Почему развивается мастит новорожденного?
Если во время развития физиологической мастопатии в организм ребенка попадает инфекция (как правило, стафилококковая или стрептококковая), возникает риск мастита новорожденного: причем, он может возникнуть и у новорожденных девочек, и у новорожденных мальчиков. Стафилококковые или стрептококковые бактерии могут жить в организме матери (к примеру, на поверхности ее кожи или на слизистой носоглотки), а также находиться на поверхности в туалетах и ванных комнатах.
Чаще всего мастит у новорожденного развивается уже после выписки из роддома — примерно на 10-м дне жизни малыша. К этому моменту молочные железы ребенка должны прийти в норму. И если мама видит, что этого не произошло — необходимо срочно проконсультироваться с педиатром.
Микроорганизмы проникают в организм при определенных условиях, как правило — когда родители неправильно ухаживают за ребенком, не учитывая особые свойства его кожи:
Лечение гинекомастии
Поскольку гинекомастия вызывает психологическое беспокойство, психосоциальный дискомфорт и страх заболеть раком, пациенты обычно самостоятельно обращаются к врачу для проведения диагностики и получения лечения.
В неосложненных случаях для устранения патологии (особенно ложной и смешанной) достаточно скорректировать диету и вести физическую активность согласно рекомендациям врача. В более тяжелых ситуациях необходимы медикаментозная терапия и/или оперативное вмешательство.
Наиболее широко используемым методом хирургического лечения гинекомастии является подкожная мастэктомия, во время которой осуществляется резекция железистой ткани с проведением липосакции или без таковой. Проведения одной лишь липосакции может быть достаточно, если увеличение груди вызвано в основном избыточной жировой тканью без существенной гипертрофии желез. В целом хирургическое лечение дает неплохой косметический эффект и хорошо переносится пациентами.
Во время осуществления медикаментозной терапии используются три класса препаратов: андрогены (тестостерон, дигидротестостерон, даназол), антиэстрогены (кломифен цитрат, тамоксифен), а также ингибиторы ароматазы, такие как летрозол и анастразол . Гормональная терапия не во всех клинических случаях обеспечивает желаемый результат. Иногда при лечении препаратами тестостерона наблюдается обратный эффект.
Образования в груди у девочек старше 9 лет
Если уплотнение появилось у ребенка старше 9 лет, для определения патологии необходимо диагностика с помощью маммографа. Все же наиболее вероятно, что у девочек уплотнения возникают из-за начала перестройки гормональной системы. С 9-10 лет начинается рост молочных желез, появляются болевые ощущения, припухлости и небольшие уплотнения. Это считается нормой, если образования равномерные и небольшие, а также нет сильных болей. Если есть сомнения, лучше показать ребенка специалисту.
Иногда женщина беспокоится, когда у сына на медицинских осмотрах обнаруживают изменения в груди. Чаще возникают они лет с тринадцати — в период подросткового возраста. Ведущую роль здесь опять же играют гормоны, но лучше обратиться к эндокринологу.
Злокачественные опухоли у ребенка младшего или подросткового возраста возникают крайне редко по сравнению со взрослыми, но следует помнить, что риск злокачественности образований существует всегда.
Как лечат такой мастит?
Если вы подозреваете гнойный мастит у ребенка, необходимо немедленно обратиться в детскую хирургрию или к хирургу поликлиники. Мастит новорожденных лечится исключительно в стационаре. Прежде всего, врачи возьмут посевы отделяемого с определением чувствительности микроба к антибиотикам. Тогда можно будет подобрать активное и хорошо помогающее средство. Лечение заключается в следующем:
- на стадии инфильтрации, когда гноя нет, применяют компрессы, антибиотики и средства, предотвращающие воспаление.
- при гнойной фазе необходимо вскрытие и удаление гноя с бережным сохранением ткани железы. Разрез желают под наркозом около соскового кружка, потом назначают рассасывающие и специальные повязки. Обязательно назначение антибиотиков и физиолечения.
Мастит – дело серьезное. Избежать его можно, если при нагрубании молочных желез у новорожденного не применять «бабушкиных советов» и средств народной медицины. Просто не трогайте область железы и не получите осложнений.
{SOURCE}
Патологические состояния формирования груди у детей и подростков
- Преждевременное половое созревание — когда кроме увеличения грудной железы, педиатр выявляет и другую симптоматику, лечение эндокринологом обязательно, чтобы профилактировать ранее закрытие зон роста в костях.
- Истинная гинекомастия — выявление грудной железы у мальчиков со сформированными протоками, которая уже не поддаётся регрессу по результатам терапии, после обследования эндокринологом может быть прооперирована.
- Кистозная трансформация — её видно по УЗИ, на осмотре часто выявляется синюшность ареолы у подростков — перерастянутые протоки, которые можно спунктировать тонкой иголочкой только для избежания её инфицирования.
- Фиброаденома — как и у взрослых, если она более 2х см и/или прогрессирующий рост в динамике, показано хирургическое удаление для хорошего косметического эффекта. Тем более, что у подростков довольно часто встречается филлоидная опухоль, которая может перерасти в злокачественную саркому.
Методы диагностики заболеваний молочных желез
Первый шаг в диагностике своего состояния должна сделать сама женщина. Перед сном надо регулярно, внимательно и аккуратно прощупывать свои молочные железы. А при обнаружении болезненного уплотнения под грудью нужно срочно записаться на прием к маммологу.
Иногда достаточно трудно различить мастопатию и злокачественные патологии молочной железы. В таких случаях вам на помощь придет инструментальная диагностика: ультразвуковое исследование, биопсия, маммография.
УЗИ молочных желез
УЗИ молочных желез — это информативная, доступная, безопасная методика исследования. Ультразвуковое исследование позволяет увидеть структуру тканей молочной железы, оценить имеющиеся опухоли и кисты. При обнаружении подозрительного образования врач может взять биопсию из новообразования и проверить его более тщательно.
Маммография
Маммография молочных желез — диагностика груди с использованием минимальных доз рентгеновских лучей. Это один из основных методов исследования новообразований молочной железы.
В клинике «МедикСити» вы можете пройти маммографию без боли на современном аппарате Alpha ST General Electric.
1
Маммография
2
Маммография
3
Маммография
Что такое половой криз?
Половым кризом у новорожденных малышей называют типичное физиологическое состояние ребенка, которое характеризует его адаптивные возможности к жизнедеятельности после того, как он покинет утробу матери. Во время беременности в организм ребенка через плаценту проникают женские половые гормоны, эстрогены, которые дают возможность беременности продолжаться, и ребенку – развиваться. После того, как ребенок родится, у ребенка уровень эстрогенов резко снижается, этот процесс происходит на протяжении первых трех-четырех недель. Эстрогенов при рождении в теле ребенка очень много, но их количество снижается очень резко и быстро, это способствует изменению уровня и других гормонов. В результате в организме крошки формируется гормональный взрыв – своего рода «переходный возраст» в миниатюре. Основной причиной изменений в молочной железе являются гормональные изменения.
Изменения в молочной железе постепенно нарастают, а затем плавно исчезают без какой-либо терапии в течение двух-четырех недель. В среднем, изменения в груди и нагрубания испытывают до 70 малышей из ста. В основном нагрубание происходит у девочек, и примерно у каждого второго мальчика.
Признаки нагрубания и полового криза проявляются у доношенных детей, а вот недоношенные, дети с задержкой внутриутробного развития или незрелые дети реже дают проявления полового криза. Иногда врачи считают, что отсутствующие признаки полового криза являются скорее патологией, чем нормальным явлением.
В основном половой криз проявляется у здоровых и хорошо адаптирующихся к внеутробной жизни детишек, вынашивание которых протекало без каких-либо отклонений и патологий. Кроме того, считается, что половой криз выполняет важную функцию в развитии гипоталамуса и формировании половой дифференциации. Отмечено, что у детей с достаточно выраженным половым кризом очень редко проявляется физиологическая желтуха новорожденного. Итак, половой криз – нормальная физиологическая реакция тела ребенка на расставание с половыми гормонами материнского организма. Он не требует какого-либо лечения, терапии или специальных действий
Важно только ухаживать за ребенком, как того требуют правила.
Признаками полового криза у новорожденного можно считать:
- увеличение, нагрубание (набухание) в области молочных желез,
- выделения слизи или кровянистые из влагалища,
- высыпания милий на лице.
Фиброаденома молочной железы
Фиброаденома молочной железы относится к доброкачественным новообразованиям и возникает вследствие замещения железистой эпителиальной ткани соединительной.
Причиной возникновения фиброаденомы является гормональный дисбаланс – повышение уровня эстрогена с одновременным снижением уровня прогестерона. Наибольший риск образования фиброаденомы возникает при гормональных изменений в женском организме – половое созревание, беременность, период лактации, частые аборты, менопауза. Другие причины, которые могут вызвать фиброаденому:
- воспалительные заболевания женской половой системы;
- бесконтрольный прием гормональных контрацептивов;
- травмы молочной железы;
- заболевания щитовидной железы и печени.
По морфологическим признакам фиброаденомы делятся на четыре основных типа:
Периканаликулярные – пролиферация фиброзных и соединительных тканей вокруг молочных протоков;
Интраканаликулярные – соединительная ткань разрастается в протоках молочной железы с плотным прилеганием к стенкам;
Смешанные – сочетает признаки двух предыдущих типов, разрастается вокруг протоков и внутри них;
Листовидные (филоидные) – фиброэпителиальные новообразования в виде нескольких узлов переплетенных между собой. Для этого типа фиброаденомы характерно быстрый рост новообразования и высокая степень его малигнизации (переход в злокачественный процесс).
Диагностика фиброаденомы
Чаще всего выявить фиброаденому можно при самостоятельном осмотре или во время планового визита к маммологу. Фиброаденомы маленьких размеров безболезненны и не вызывают дискомфорта. Наличие болевых ощущений, изменение цвета эпителия, деформация молочной железы, выделения из сосков свидетельствуют о развитии листовидной фиброаденомы или какого-то другого новообразования.
Для подтверждения диагноза фиброаденомы молочной железы необходимо пройти осмотр врача-маммолога с обязательной маммографией или ультразвуковым исследованием. Дополнительным диагностическим обследованием самой фиброаденомы является биопсия под УЗИ-контролем.
Как лечится фиброаденома груди
Медикаментозное лечение фиброаденомы направлено на коррекцию гормонального фона, хирургическое лечение осуществляется двумя способами:
- энуклеация – удаление доброкачественного новообразования без удаления здоровых тканей вокруг опухоли;
- секторальная резекция (лампэктомия) – удаление самой опухоли и части окружающих здоровых тканей.
Какие типы заболеваний могут быть у девочек?
Для новорождённых девочек характерно наличие так называемого полового криза. Он выражается в том, что железистые ткани начинают изменять свою форму:
- становятся более грубыми;
- отекают;
- уплотняются;
- становятся больше.
Это происходит потому, что эстрогены (женские половые гормоны матери) попадают в организм новорождённой девочки. Такие явления наблюдаются у детей первых 3-10 дней жизни. Со временем они проходят без следа, но если вместе с гормонами матери либо из внешней среды в организм ребёнка попала инфекция, это чревато появлением гнойных образований в области молочных желёз:
- мастита новорождённых;
- некротической флегмоны. Типичная область её локализации — передняя стенка груди.
Кроме того, у новорождённых девочек могут быть разные отклонения в развитии молочных желёз. Чаще всего это ателия (когда сосок отсутствует полностью) либо полителия (образование лишнего соска на груди). Обычно лишний сосок гораздо меньше первых двух, так как по своей сути имеет рудиментарное происхождение.
У маленьких девочек от 9 месяцев до полутора лет тоже могут «нагрубать» молочные железы. Это называют «второй волной» после новорождённого периода, а возникает она у тех детей, которых мать продолжает кормить грудью, так как у женщины гормональный фон постепенно становится таким же, как был до периода беременности.
В предподростковом возрасте у девочек может наблюдаться постепенное «нагрубание» тканей молочной железы с одной стороны. Иногда возникает небольшое уплотнение сзади соска, по форме напоминающее горошину. Обычно девочки предъявляют жалобы на незначительный дискомфорт и боль. Первая мысль, возникающая у родителей, — опухоль, но в этом возрасте опухолевые процессы очень редки. Что касается асимметричности сосков, которая часть пугает родителей, речь может идти о нормальном, но скачкообразном развитии молочных желёз. Заметный же симметричный рост в норме начинается не раньше, чем в 10 или 12 лет.
Бывают и случаи, когда железы у маленьких девочек (до 8-летнего возраста) начинают быстро увеличиваться в размерах. Такое явление получило название телархе. Различают:
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
- изолированное телархе (железы становятся больше, но вторичные половые признаки при этом не появляются);
- телархе, являющееся признаком раннего развития половой сферы.
Оба этих явления требуют постоянного врачебного контроля
В процессе наблюдения и диагностики важно исключить опухоли в яичниках, вызванные серьёзным гормональным дисбалансом. Для этого необходима консультация врача-эндокринолога.
Встречается ещё и ложное телархе. Это визуальное увеличение молочных желёз, но причиной его является жировая прослойка, а не железистые ткани. Ложное телархе появляется у детей, имеющих лишний вес. Отличить ложное телархе от истинного помогает ультразвуковое исследование.
Методы лечения уплотнений молочной железы
В маммологии существует два основных способа лечения новообразований:
- Консервативное — это лечение с помощью медикаментов и различных физиотерапевтических процедур. В каждом отдельном случае доктор назначает индивидуальную терапию. Например, лактостаз лечат компрессами, а мастит в стадии инфильтрации – мазью и антибиотиками. Если это мастопатия, то возможно отсутствие лечения, а лишь наблюдение или гормональная терапия. В любом случае необходимо обратиться к врачу, который подберет необходимую тактику лечения.
- Хирургическое — это может быть иссечение определенного участка железы или радикальное ее удаление при запущенном онкологическом процессе. В случае кисты возможна лишь аспирация ее содержимого. Современная медицина имеет огромное количество подходов к лечению, однако подобрать подходящий метод можно только после тщательного обследования.
Опасные заболевания
Болезненная шишка может быть следствием развития одного из серьезных недугов:
- Лимфома — раковый процесс, характеризующийся скоплением лимфоцитов и быстрым ростом лимфатических узлов. Патология постепенно затрагивает здоровые соседние ткани.
- Саркома — злокачественная опухоль, которая развивается из атипичных клеток. Повреждены протоки желез, внутренние и внешние конструкции.
- Рак — это онкологический процесс, который сопровождается метастазированием в соседние органы. При раке границы опухоли неясны.
Комки приводят к инвалидности и смерти. Часто наблюдается развитие множественных узелков, которые представляют особую опасность. О развитии заболевания свидетельствует набухание груди, возникновение боли при нажатии, наклонении или движении.
В медицине самым опасным заболеванием груди считается рак груди. Структуры неопластических клеток быстро распространяются по железистой и эпителиальной ткани. Рак может располагаться в любом месте железы.
Опасна также киста — капсула с серозной жидкостью. Он может лопнуть или стать злокачественным и вызвать распространение рака. Кисты также встречаются у новорожденных. Младенец может уже родиться с весом, так как он подвержен риску развития патологии от повышенного уровня эстрогена у женщины. Шишки появляются во время лактазы у кормящих матерей.
Шишки указывают на развитие доброкачественного или злокачественного образования. Необходимо показать ребенка врачу. Наличие твердой шишки в теле младенца может указывать на рак. Восприимчивы к образованию масс вокруг груди и у мальчиков.
Как лечить
Если вы заметили, что у вашей крохи появились симптомы патологического мастита, которые сопровождают уплотнение груди, следует срочно отправиться на прием к хирургу. Только опытный врач может точно диагностировать патологию.
Обычно лечебные процедуры включают в себя следующее:
- если увеличение груди не сопровождается наличием гноя, назначается компрессная терапия в комплексе с приемом антибиотиков и противовоспалительных препаратов. Здесь следует отличать гной от слизистых белесых выделений. Гной имеет зеленоватый или желтоватый оттенок, зачастую сопровождается слабовыраженным или ярким неприятным запахом;
- если уплотнение груди сопровождается наличием гноя, требуется вскрытие очагов и устранение гнойных выделений. При этом сохраняются ткани железы. Хирург делает пациенту под наркозом разрез около соска, чтобы устранить гной, а затем прописывает повязки, обладающие рассасывающим действием. Также обязательно прописываются антибиотические препараты и физиотерапия.
Если родители заметили у своего ребенка увеличение груди, им следует обратить внимание на наличие дополнительных симптомов, которые могут сопровождать этот процесс. Если мамы и папы начинают переживать за здоровье своего чада, лучше обратиться к врачу, так как самолечение может привести к сильнейшим осложнениям
Также стоит помнить, что если увеличение молочных желез сопровождает малыша более месяца, требуется срочно обратиться к врачу и сдать необходимые анализы. Ведь в грудном возрасте здоровье и правильное развитие крохи в большей мере зависит от его родителей.
Варианты лечения уплотнений
При наличии фибромы проводится хирургическое удаление доброкачественной опухоли. В случае обширного поражения также удаляются соседние ткани. В случае рака опухоль также удаляется хирургическим путем.
Некоторые виды доброкачественных опухолей можно лечить разными гормонами. Корректируется уровень эстрогенов в мужском организме. Медикаментозное лечение обычно применяют, когда диаметр опухоли не превышает 2 сантиметров. В других ситуациях обычно проводится операция.
Терапия мастопатии включает медикаментозное лечение. Врач выписывает рецепты:
- Гормональные препараты
- Иммуностимуляторы
- Противоотечные средства
Эффективен при устранении мастопатии, приеме БАД и фитотерапии. Натуральные комплексы растительных компонентов содержат вещества, активно борющиеся с воспалением и тормозящие рост пораженных тканей.
Необходимо комплексно лечить данную патологию. Устранить набухание желез при мастопатии можно с помощью некоторых народных средств. Однако парню стоит обратиться к врачу при первых признаках патологии.
Методы диагностики
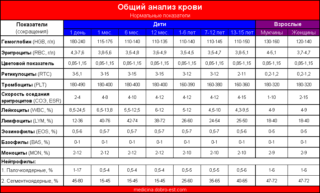
- Общий анализ крови и мочи, которые нужно делать для выявления воспалительного процесса в организме ребенка.
- Лабораторное определение ряда гормонов в крови ребенка, к ним относятся фолликулостимулирующий, лютеинизирующий гормон, пролактин, эстрадиол, тестостерон. Это позволяет оценить гормональный фон организма ребенка и выявить возможные сбои в работе желез внутренней секреции.
- Бактериологический посев выделяемого из молочной железы, который осуществляется на специальные питательные среды. При выделении бактерий возбудителей проводится определение их чувствительности к антибиотикам, что дает возможность подобрать эффективный препарат.
- При подозрении на возможные пороки развития делается рентгенография, УЗИ, компьютерная томография. Врач определяет наличие изменений внутренних органов, сердца, структур опорно-двигательного аппарата.
На основании проведенной диагностики делается заключение о характере и происхождении изменений, что дает возможность подобрать эффективное лечение при необходимости.
Причины уплотнений в груди у детей
Уплотнение в груди у новорожденного ребенка независимо от пола может быть вариантом нормы. Оно связано с разрастанием железистой ткани, спровоцированным гормональной перестройкой организма после рождения. Во время внутриутробного развития на поздних сроках беременности в крови плода увеличивается уровень эстрогенов, пролактина, которые поступают от матери. Они воздействуют на рецепторы клеток молочных желез, приводя к появлению уплотнений после рождения. Оно может сохраняться в течение длительного периода времени, до года, особенно если грудничок находится на естественном вскармливании до 5 месяцев и более.
К патологической причине формирования уплотнения относится мастит. Воспалительный процесс в молочной железе развивается вследствие инфицирования, которое провоцирует недостаточная или неправильная гигиена ребенка. К возбудителям чаще всего относятся болезнетворные или условно-болезнетворные бактерии, включая стафилококки, стрептококки, кишечные палочки. Доброкачественная или злокачественная опухоль в груди новорожденного практически не регистрируется. Развитие онкологического процесса возможно в более старшем возрасте.
Редко плотное образование в груди появляется на фоне различных пороков развития. Они обычно комбинируются с изменениями в сердце, сосудах, лицевом черепе. Развитие патологического состояния провоцирует воздействие негативных факторов окружающей среды на организм беременной женщины:
- внутриутробные инфекции;
- ионизирующее излучение;
- токсические соединения;
- некоторые медикаменты.
Гормональный сбой регистрируется в более старшем возрасте. При этом у девушки с уплотнением груди отмечается более раннее половое созревание, первые месячные возможны в возрасте до 10 лет. Это связано с преждевременным повышением уровня фолликулостимулирующего, лютеинизирующего гормона, эстрогенов, пролактина, прогестерона.
Виды заболеваний молочной железы
Все патологии молочных желез можно условно разделить на три больших группы: это болезни, имеющие воспалительный характер (мастит), доброкачественные опухоли (мастопатия) и онкологические заболевания (рак молочной железы).
Мастит
Мастит — воспаление молочной железы, которое обычно появляется во время кормления ребенка грудью. Возбудители заболевания — инфекции, попавшие в железу через трещины в соске (стрептококки, энтеробактерии, стафилококки и т.д.). А появление застоя молока в железах еще больше усиливает воспалительный процесс.
Заболевание сопровождается острой болью в груди, покраснением кожи, набуханием и распиранием молочных желез, появлением уплотнения в груди, ознобом и высокой температурой. Также могут появиться выделения из сосков и увеличиться лимфоузлы в подмышечных впадинах.
Первый «предмаститный» уровень заболевания — это лактостаз. Характеризуется застоем молока в одной из долей молочных желез. Если в течение нескольких дней не производится лечение лактостаза, то через некоторое время болезнь переходит в мастит.
Мастопатия
Мастопатия — это доброкачественная патология молочной железы. Согласно медицинской статистике, мастопатией страдает каждая вторая женщина детородного возраста. Появление недуга в основном связано с гормональными нарушениями.
У женщин пожилого возраста болезненное уплотнение в груди может говорить о появлении злокачественной опухоли.
Общие симптомы мастопатии:
- тупая, ноющая боль в молочных железах накануне менструального цикла (мастодиния или масталгия);
- прозрачные, беловатые, зеленоватые, значительно реже кровяные выделения из сосков;
- болезненное уплотнение в правой или левой груди.
Различают несколько видов заболевания:
- диффузная мастопатия (появление узелков и уплотнений в молочной железе);
- узловатая мастопатия (образование увеличивается в размерах, может быть с горошину или грецкий орех, уплотнение в груди болит уже независимо от менструального цикла);
- фиброзно-кистозная мастопатия (проявляется в виде мелких образований и кистозных узлов, заполненных жидким содержимым: киста, фиброаденома груди и т.д.).
1
Alpha ST (General Electric) – рентгеновский маммографический аппарат
2
Диагностика заболеваний молочных желез
3
Диагностика заболеваний молочных желез
В каком возрасте может возникнуть заболевание
Каждый из этих этапов, будь то детство, юность или старость, нелегок для организма. Организм постоянно перестраивается, меняется уровень гормонов, и человек «адаптируется» к новому этапу.
Новорожденный может появиться на свет с опухшей грудью из-за того, что у него все еще есть гормоны матери, но ребенок постепенно приспосабливается к жизни вне матки. Это влияет на уровень гормонов.
Подростковый возраст для человека особенно тяжел.
Он состоит из нескольких этапов:
Допубертатный период (от восьми до десяти лет).
- Половое созревание (от одиннадцати до шестнадцати лет).
- Взрослая жизнь (от семнадцати до двадцати одного года).
- Происходят определенные изменения, которые выражаются в приливе гормонов. Они влияют на рост волос, кожу, созревание, настроение и фигуру.
Это связано с тем, что в переходном возрасте от детства к взрослой жизни организм ослаблен, нестабилен и подвержен различным заболеваниям. Гормоны несут ответственность за все изменения, происходящие в период полового созревания.
Парень чувствует, что железы начинают опухать и болеть
В таком состоянии обращаться с ними во время обследования следует осторожно.. Этот процесс может происходить в возрасте от 11 до 18 лет.
Этот процесс может происходить в возрасте от 11 до 18 лет.