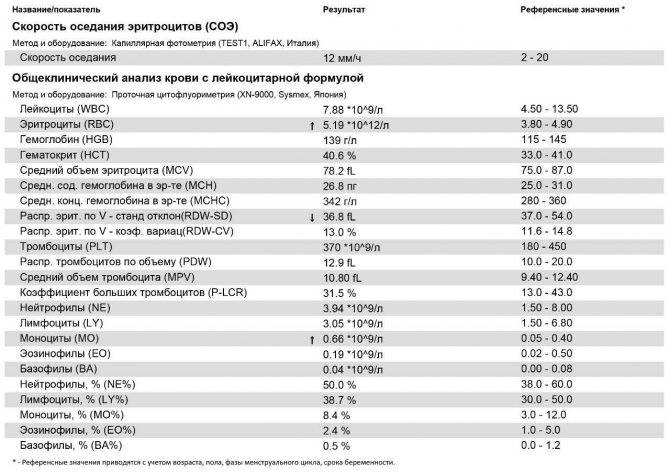
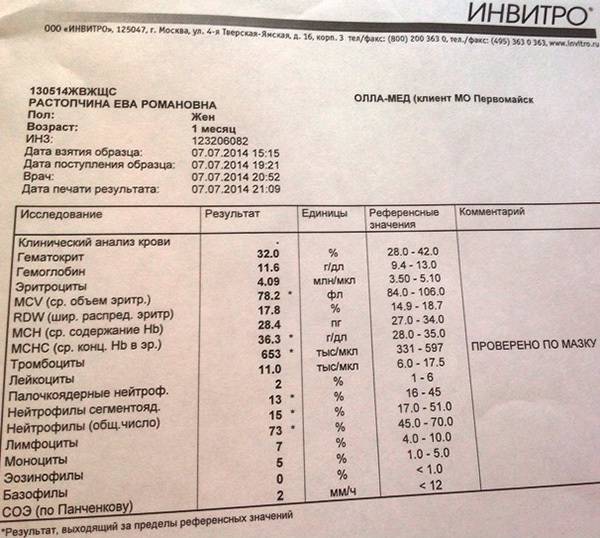
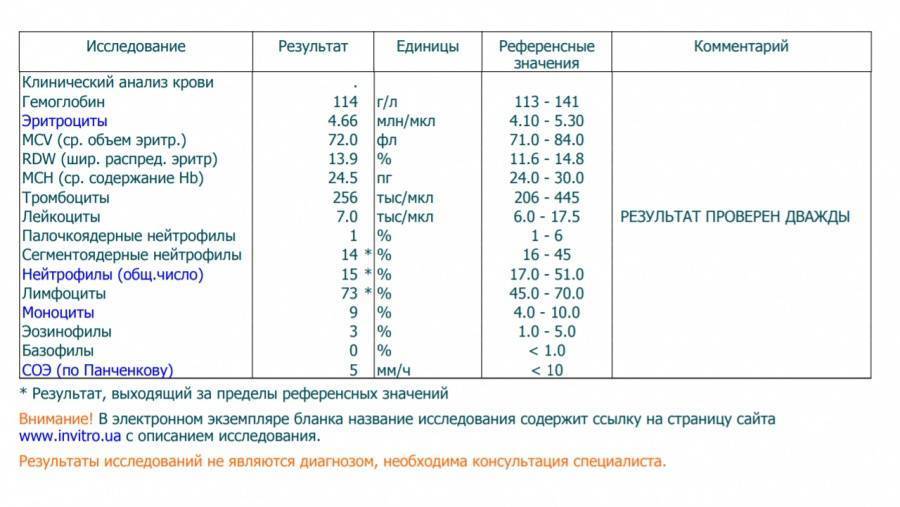
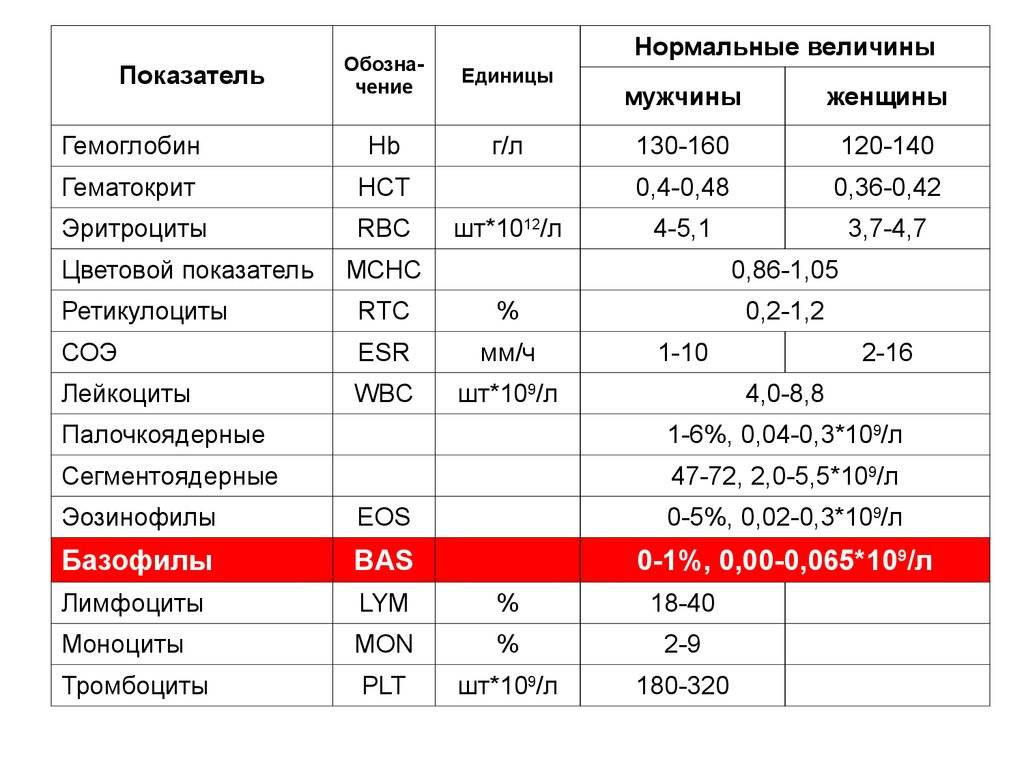
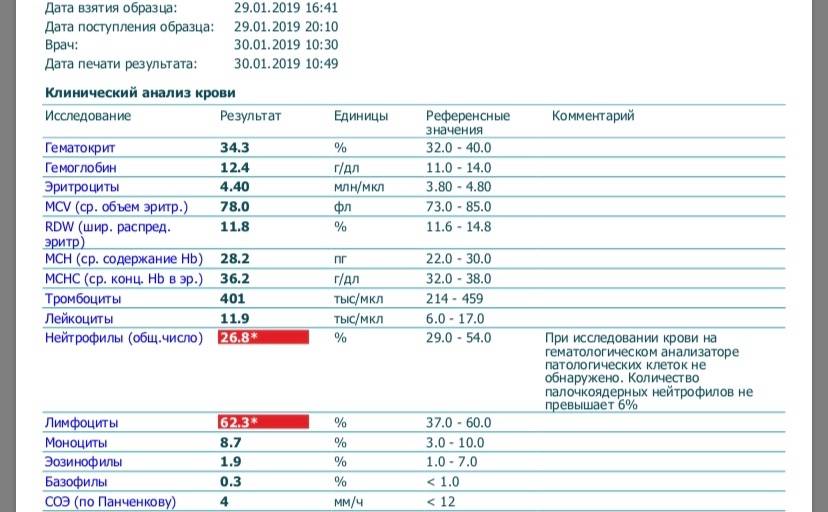
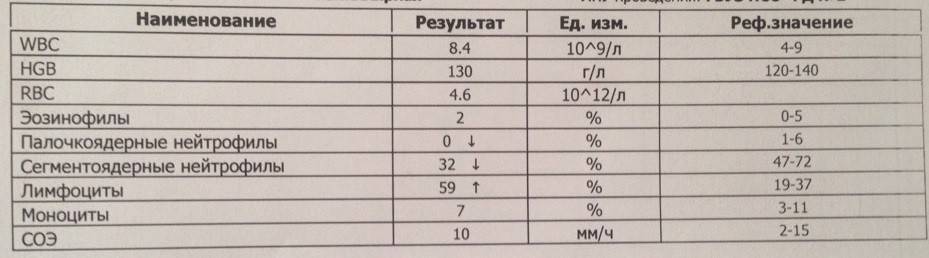
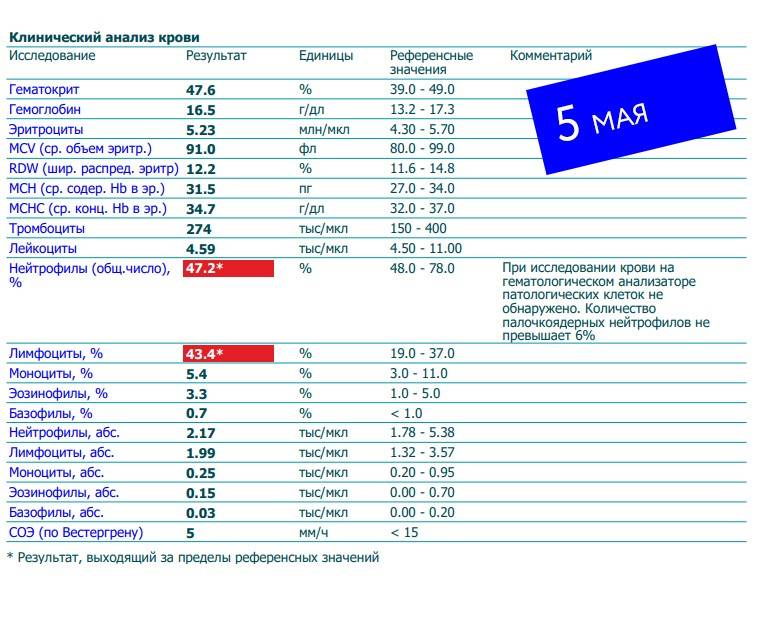
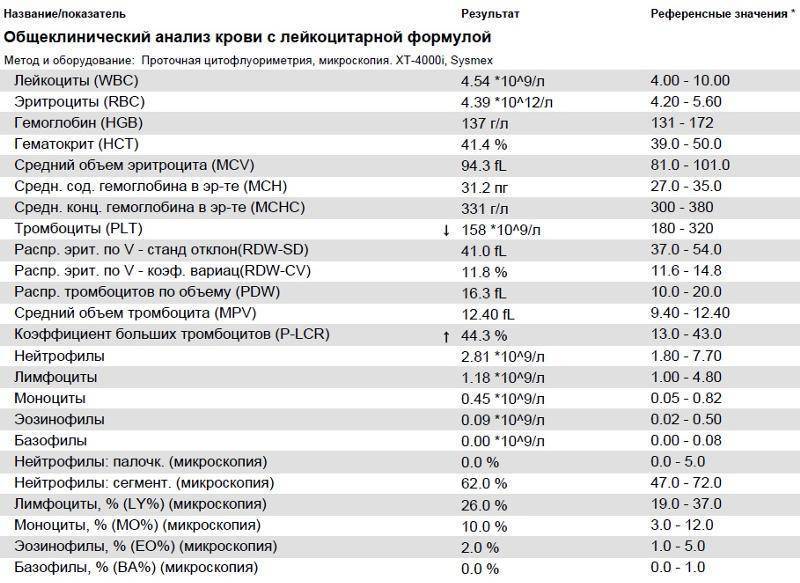
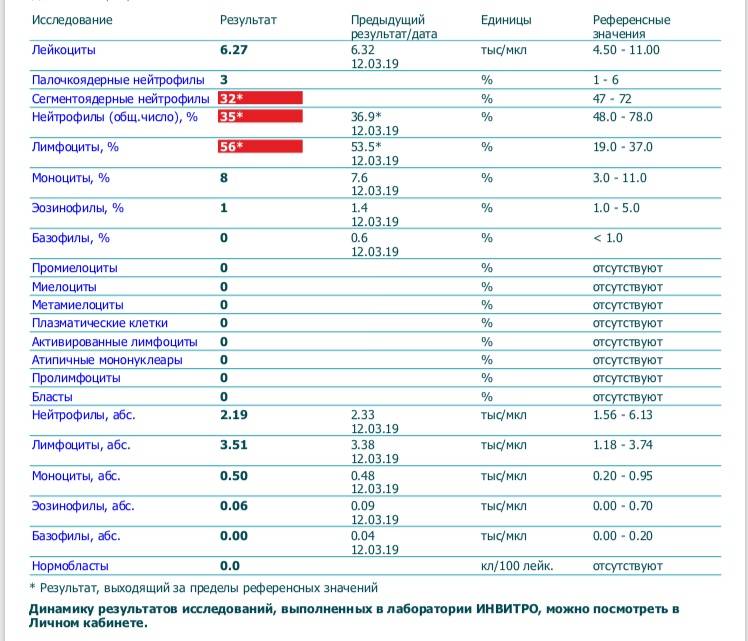
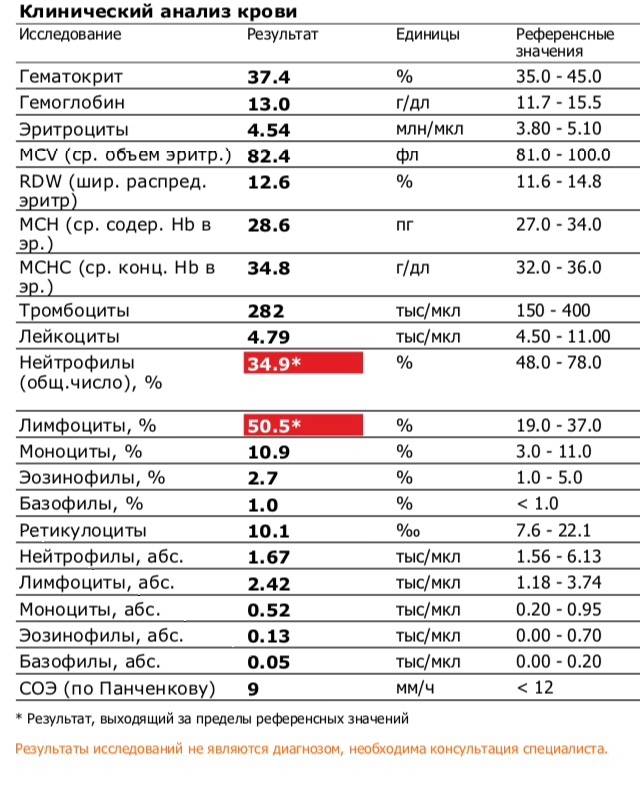
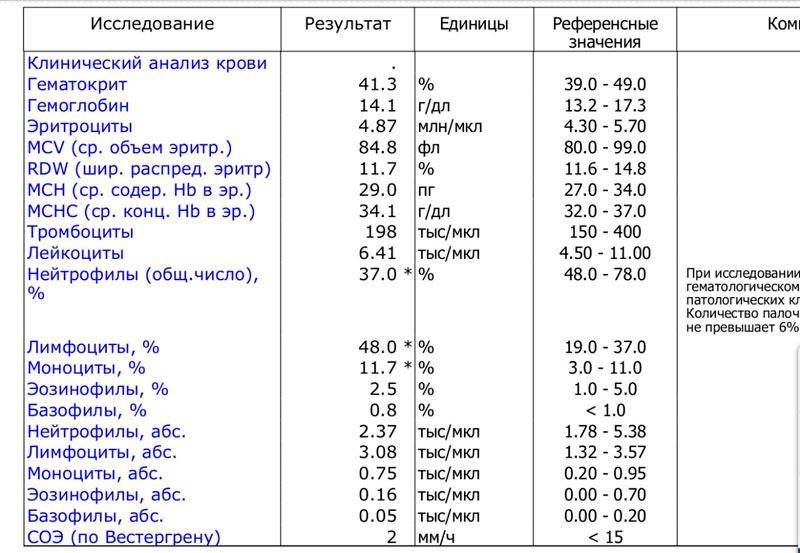
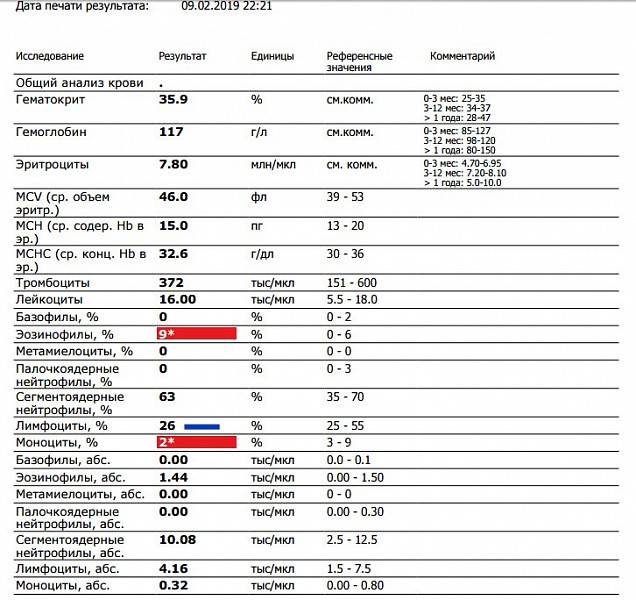
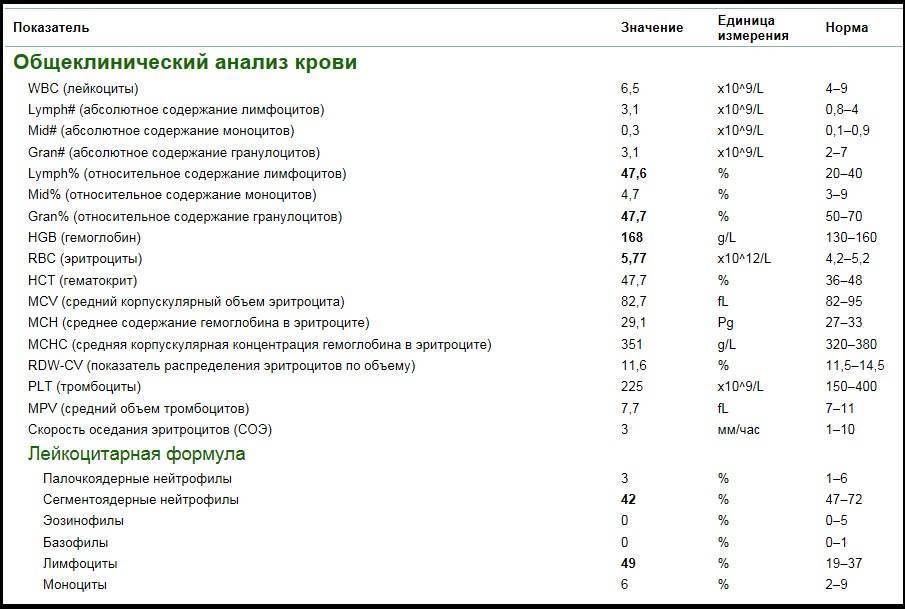
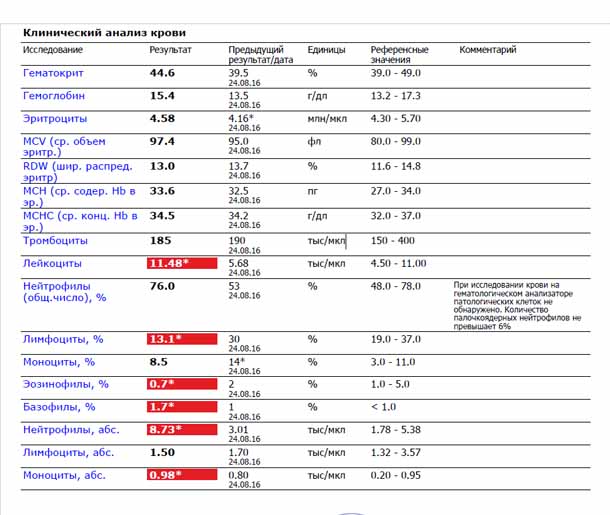
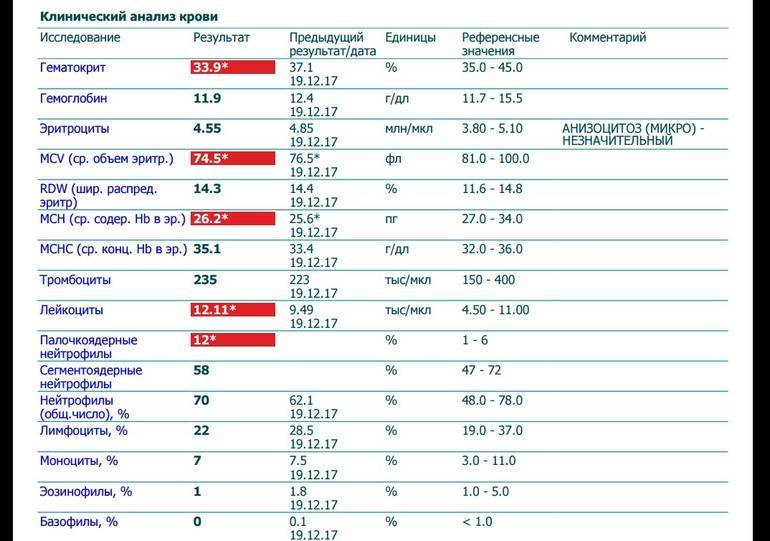
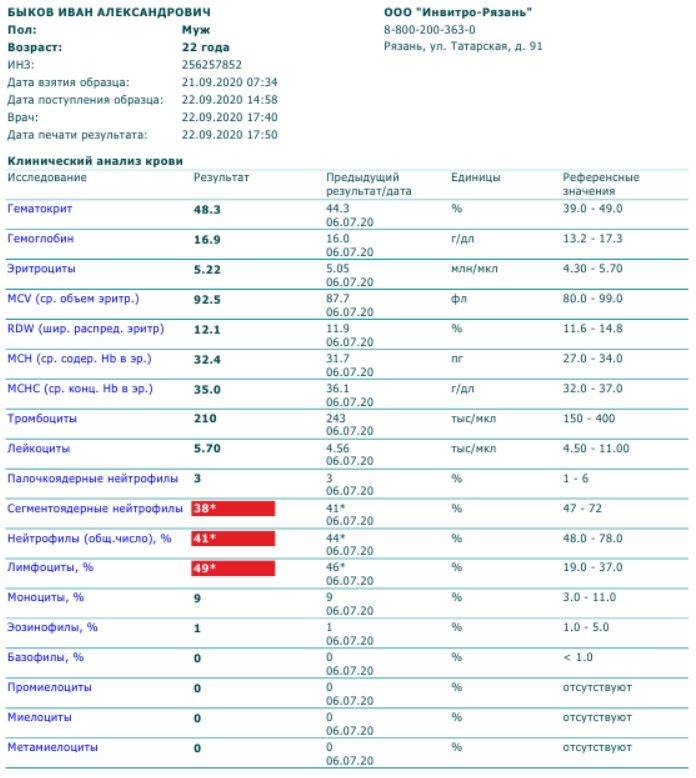
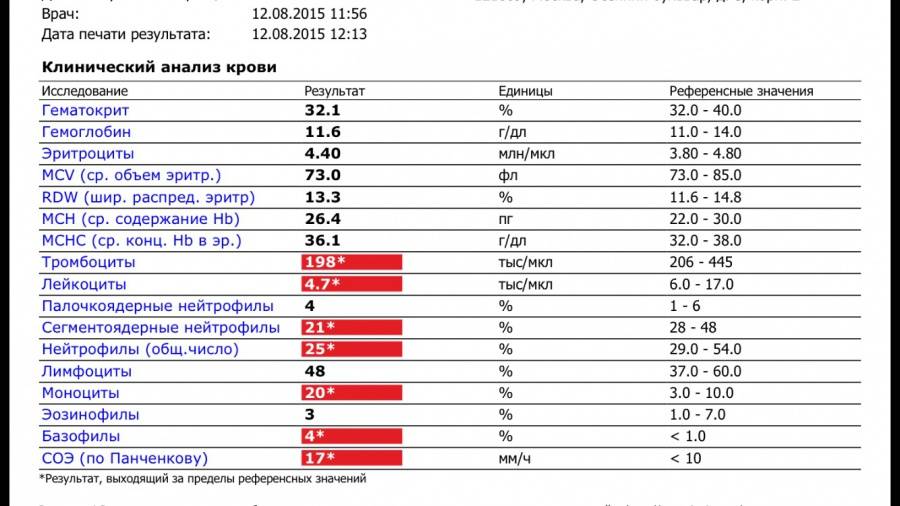
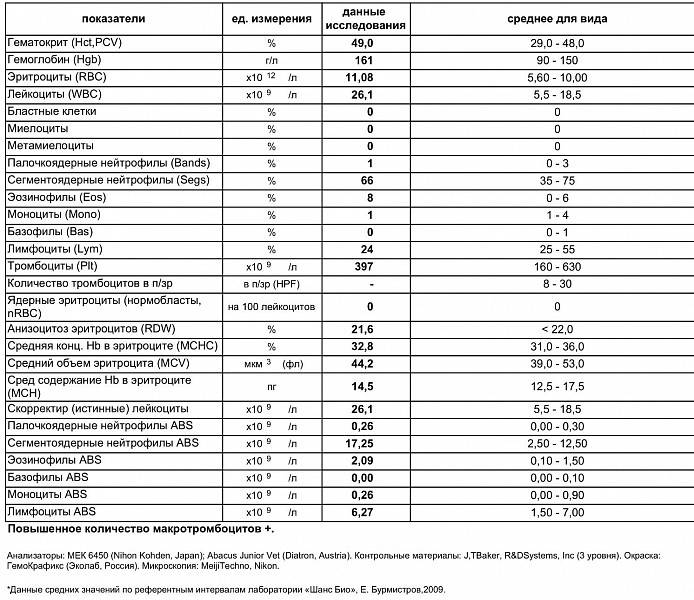
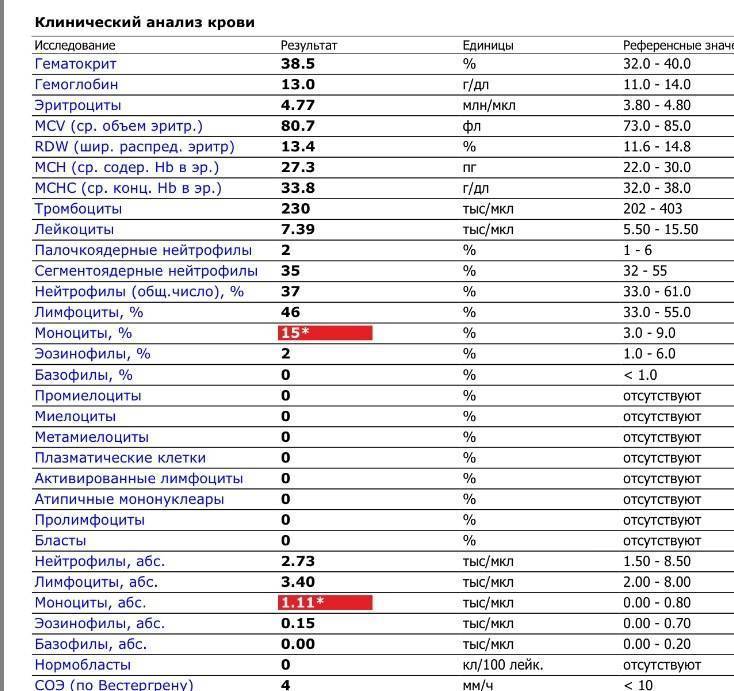
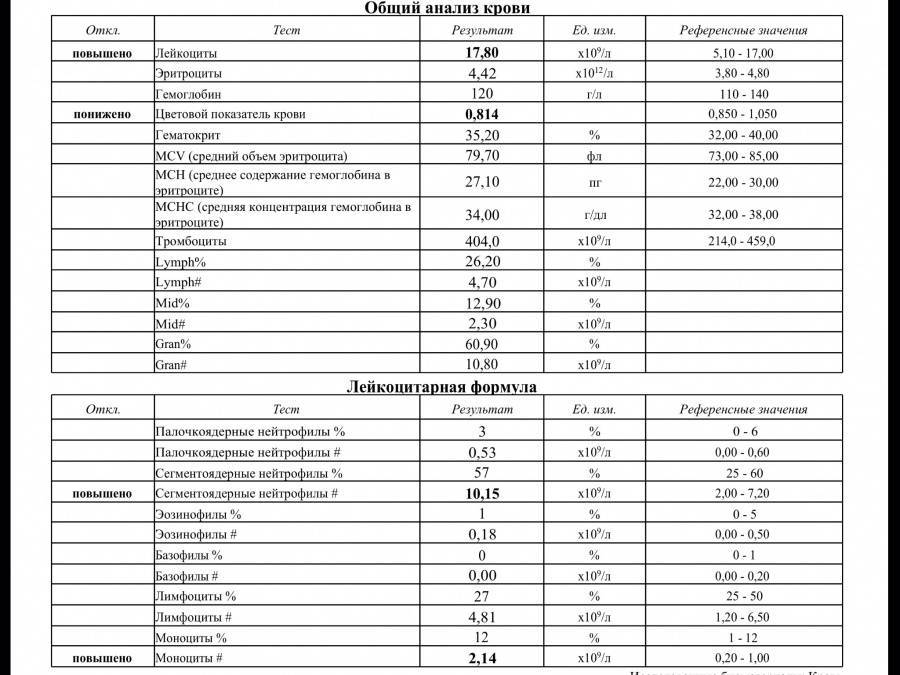
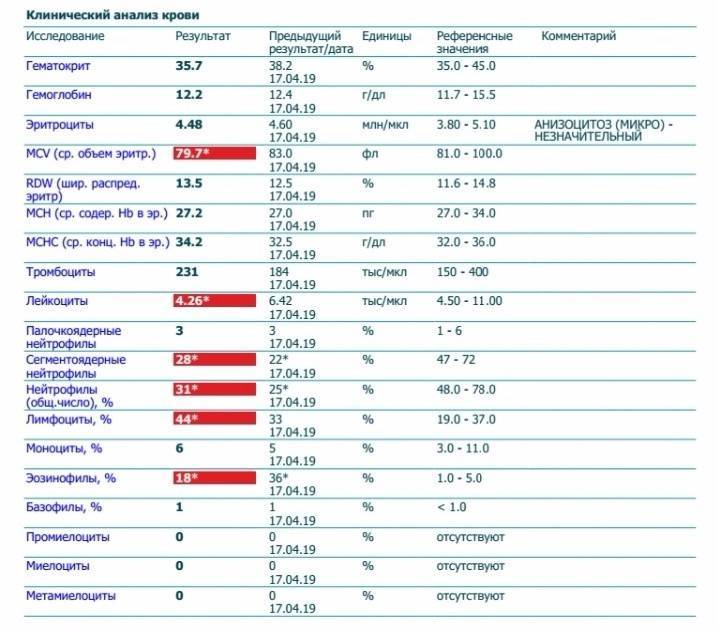
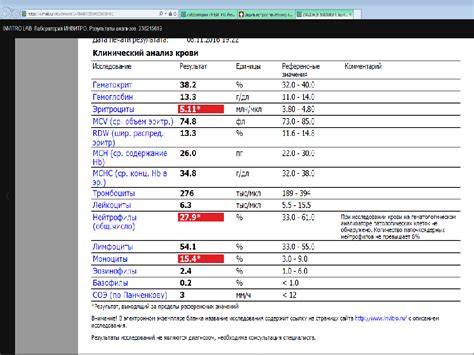
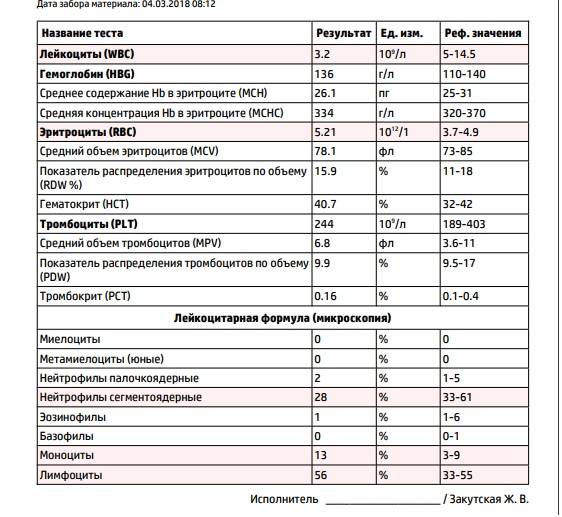
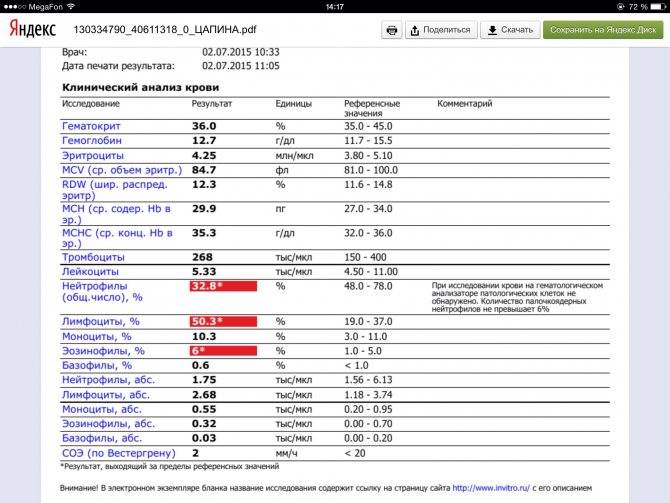
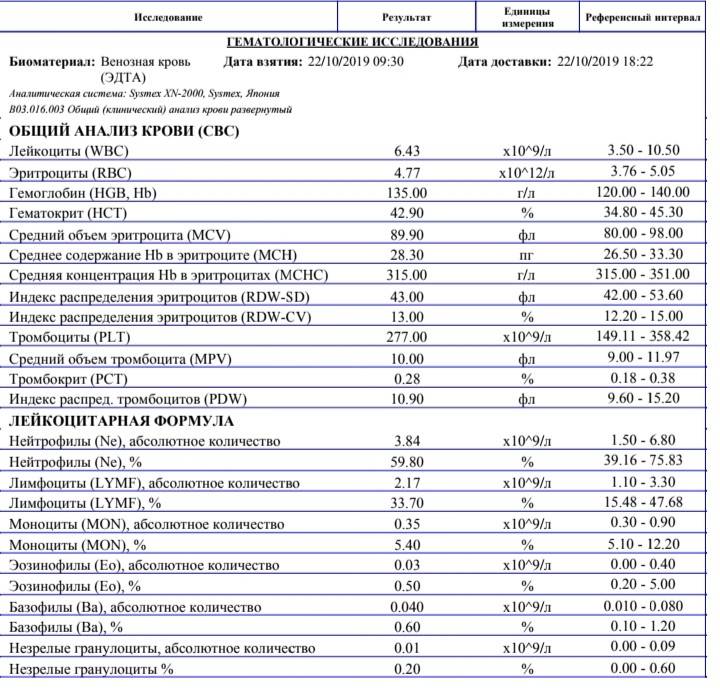
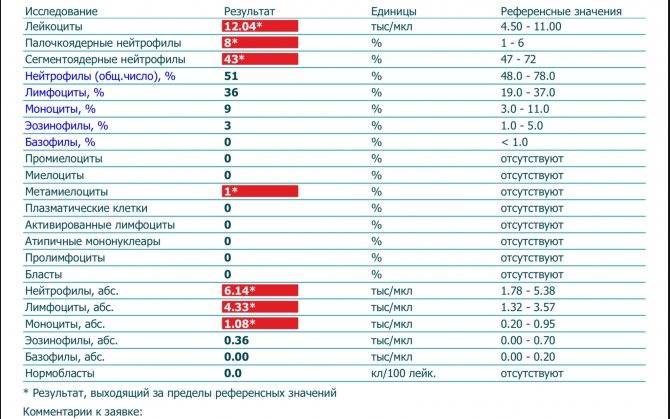
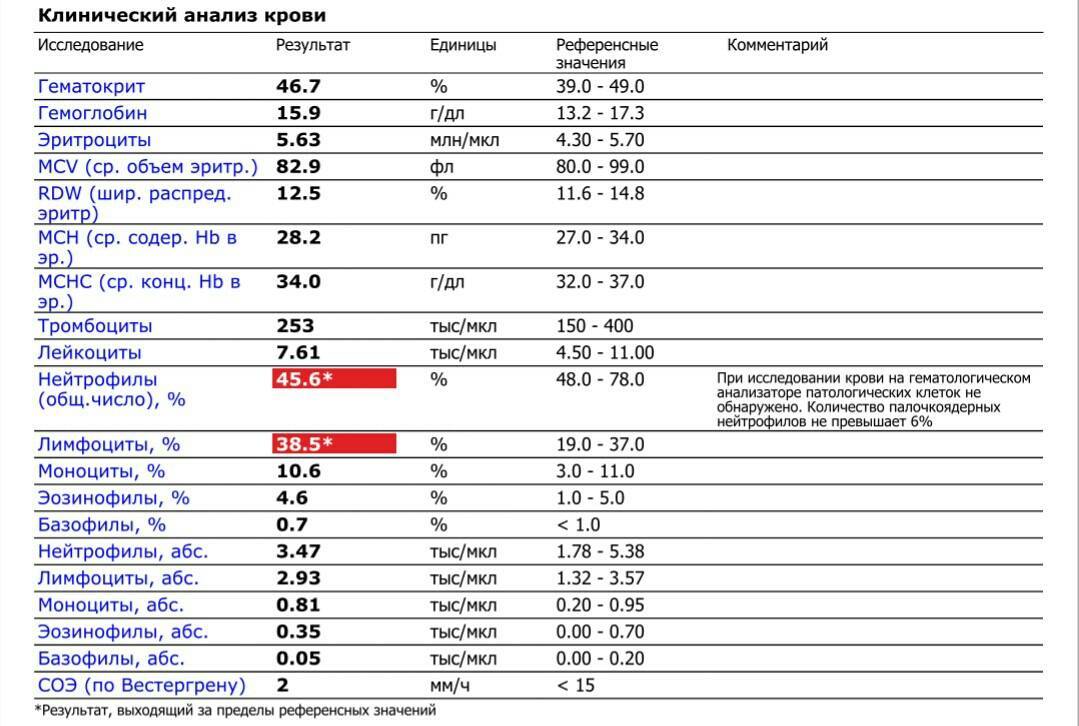
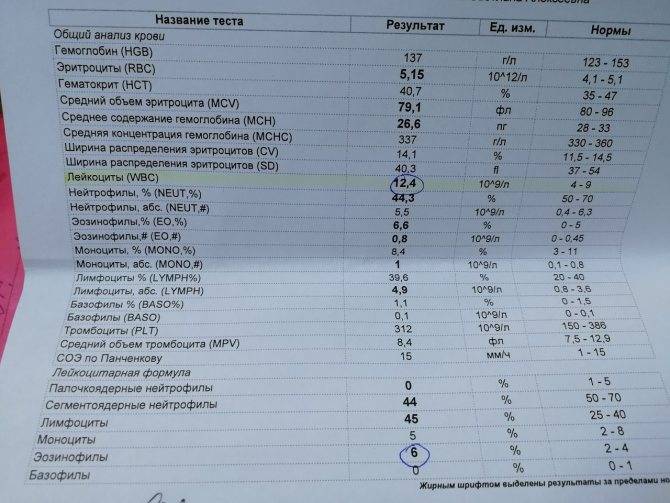
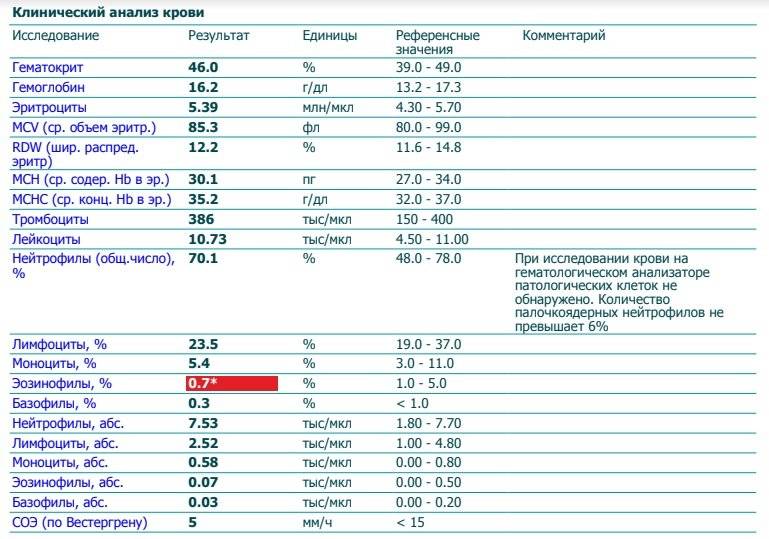
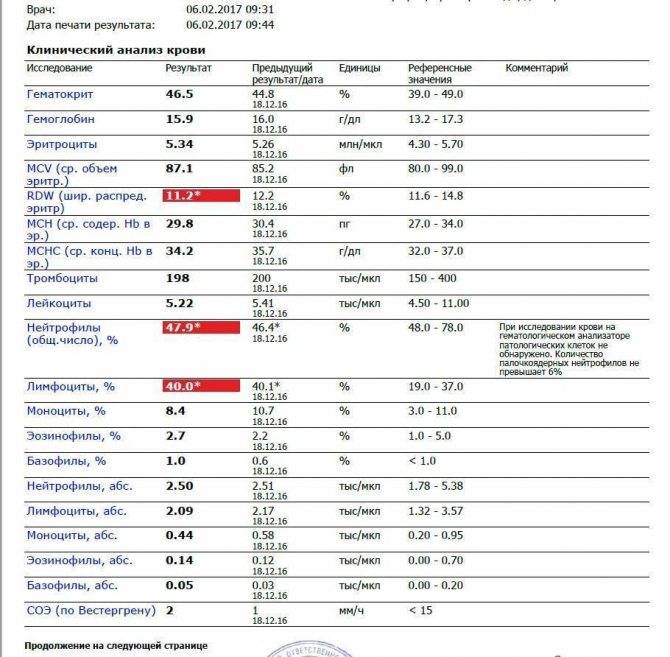
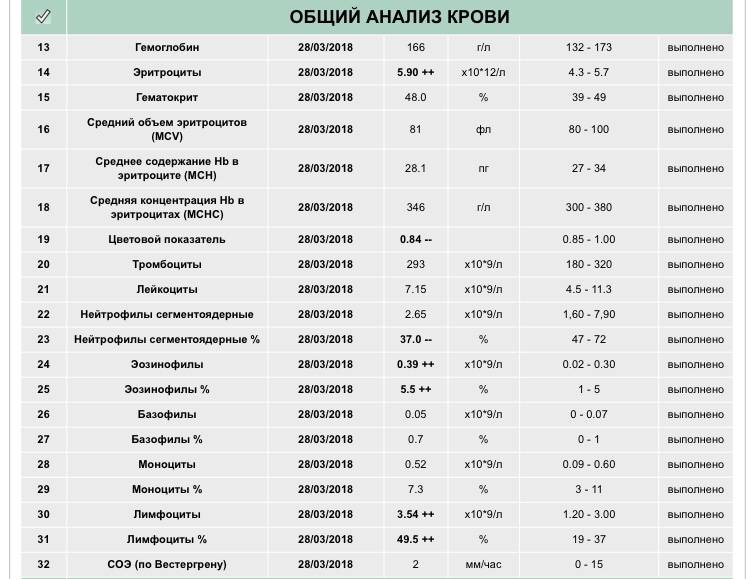
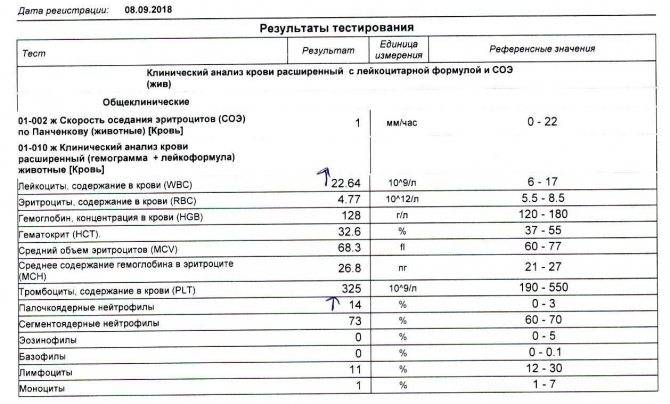
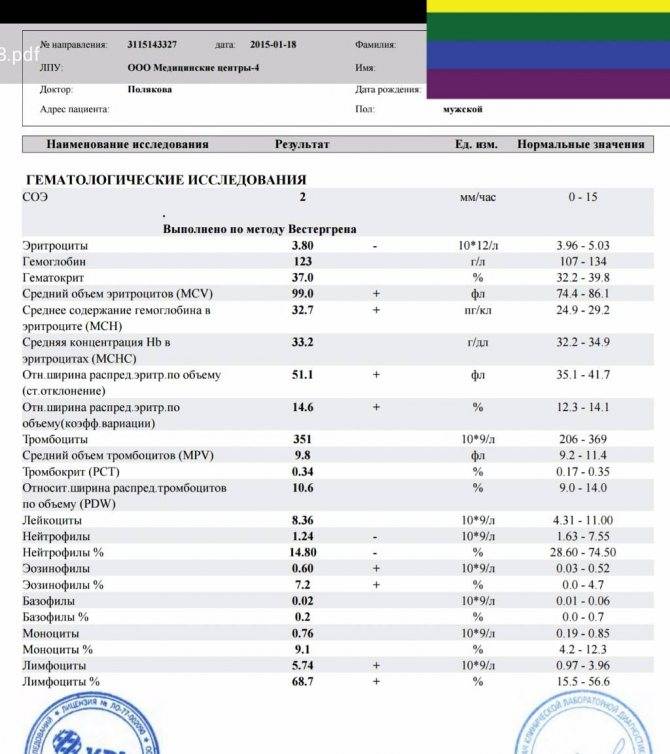
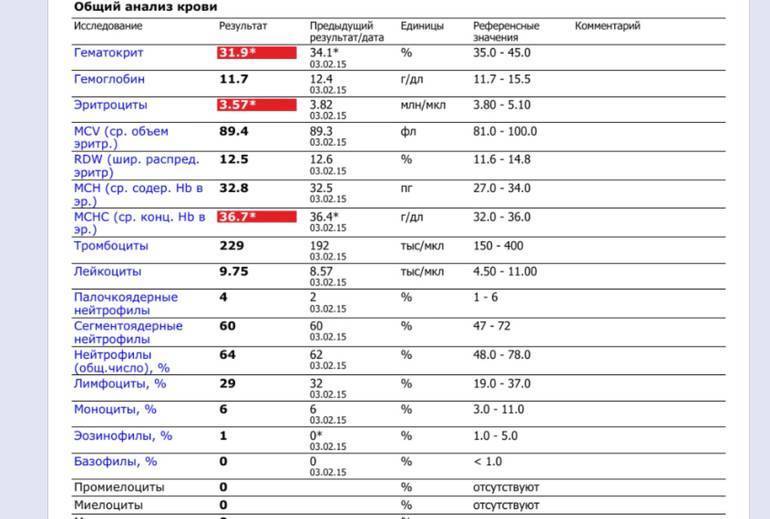
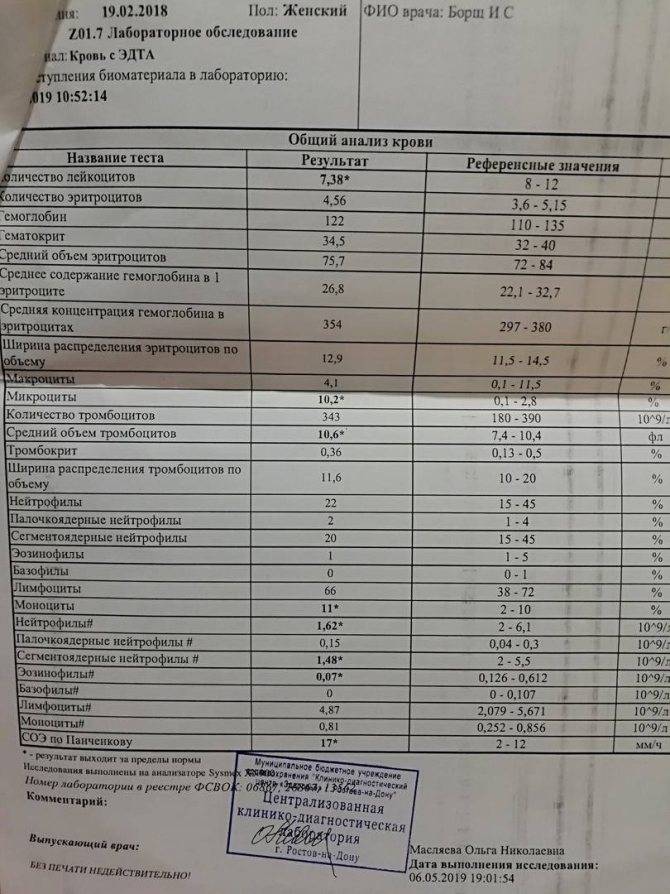
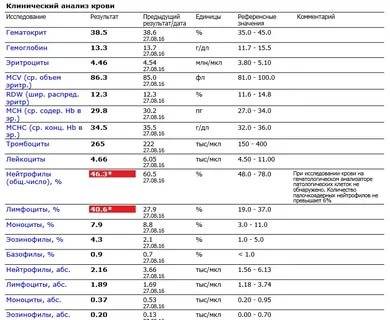
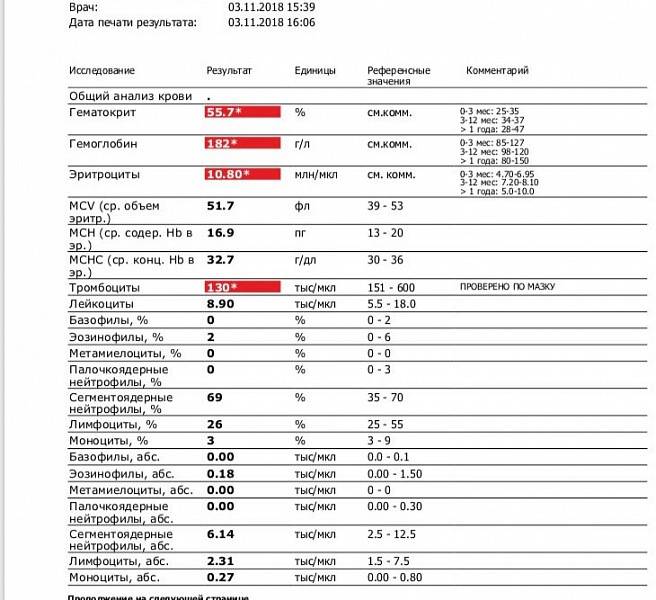
Нейтрофилы выше нормы
Нейтрофилез — увеличение количества нейтрофилов
— является отражением своеобразной защиты организма в ответ на действие
многочисленных экзогенных и эндогенных факторов.
Основные причинами нейтрофилеза:
1. Острые инфекции (бактериальные, паразитарные, грибковые и др.).
2. Острые воспалительные и гнойные процессы (сепсис, абсцедирующая пневмония, плеврит, перикардит, артрит, миозит, миокардит, васкулит, перитонит, аппендицит, холецистит, панкреатит и многие другие).
3. Заболевания, сопровождающиеся некрозом, распадом и повреждением тканей (инфаркт миокарда, инсульт, обширные ожоги, трофические язвы, гангрена, панкреонекроз и др.).
4. Интоксикации (уремия, диабетический кетоацидоз, печеночная кома).
5. Действие медикаментов (кортикостероиды, гистамин, гепарин, дигиталис, фенацетин, введение белка, отравления свинцом, бензолом и т. п.).
6. Острое кровотечение.
7. Гемолитический криз.
8. Злокачественные новообразования (особенно часто — опухоли желудка, бронхов, поджелудочной железы, нервной системы, лимфомы и др.).
9. Болезни крови (эритремия, острый и хронический миелолейкоз, миелофиброз).
Нейтрофилез в большинстве случаев сочетающегося с лейкоцитозом.
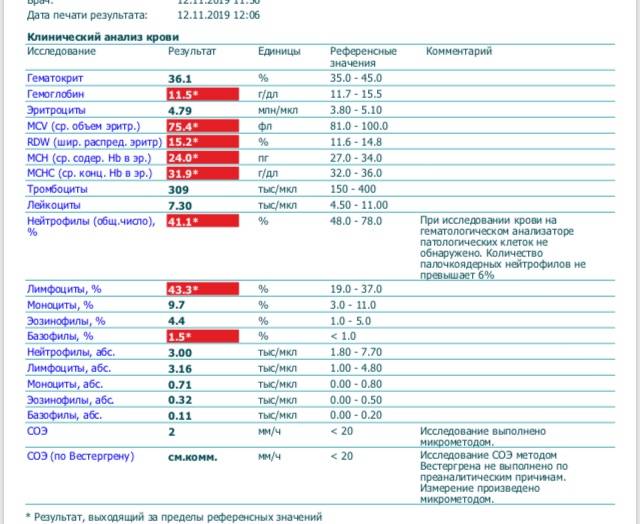
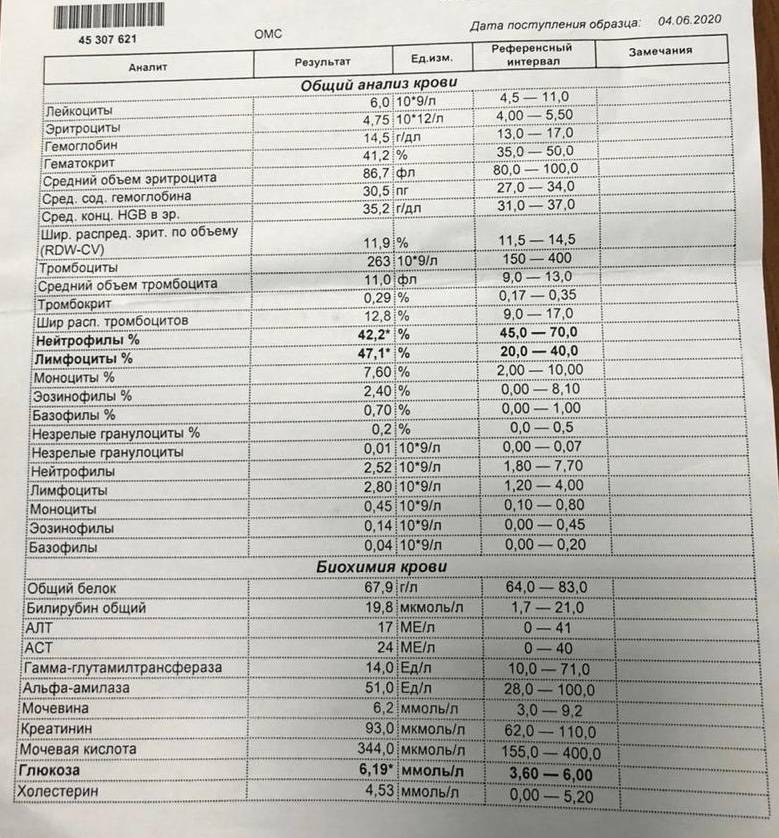
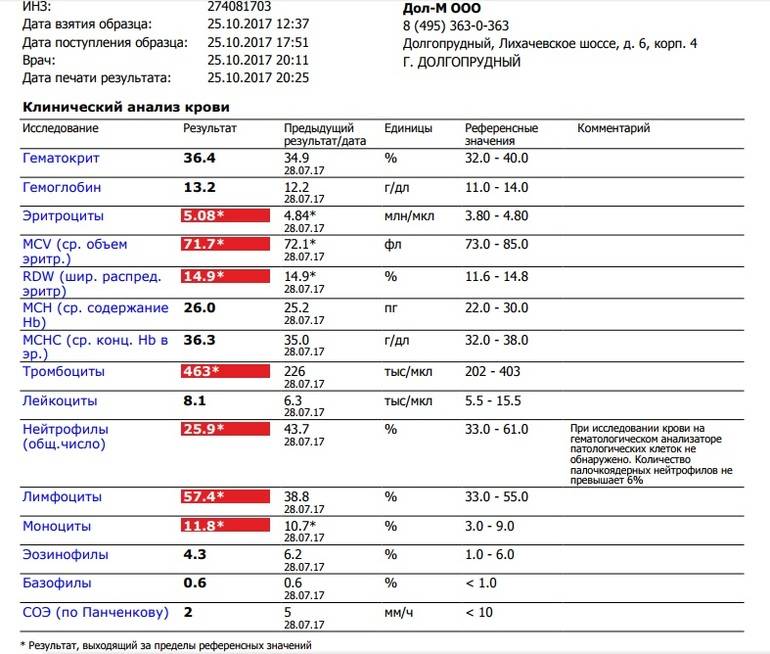
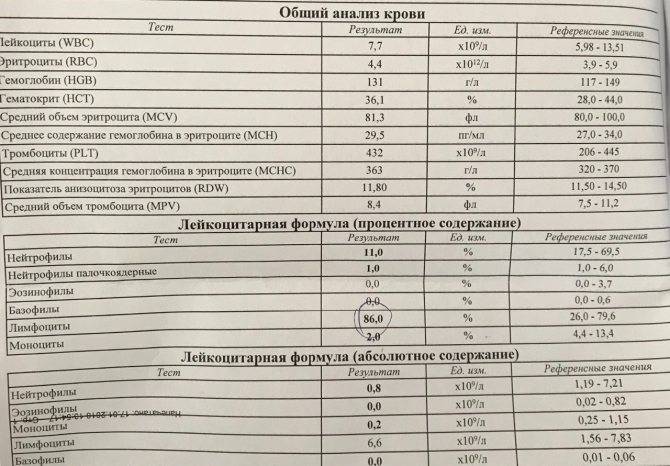
Мы сдали ОАК ребенку перед плановой вакцинацией, педиатр выявил нейтропению и на этом основании отложил ребенку вакцинацию. Правильно ли это?
На этот вопрос не получится ответить коротко.
Сперва отметим, что сдавать анализы перед прививками – совершенно бессмысленно и даже вредно. Как, например, вредно сдавать мочу на посев у ребенка, не имеющего симптомов. Потому что есть такая штука, как бессимптомная бактериурия, и если даже посев мочи покажет, что моча не стерильна – это не потребует лечения.
Однако выделение бактерий с мочой встревожит родителей, и у них, а иногда даже у врача, начнут “чесаться руки” дать ребенку антибиотик – что с точки зрения современной медицины совершенно бессмысленно. Поэтому в современных международных рекомендациях врачам запрещается сдавать посев мочи ребенку, не имеющему симптомов ИМВП.
Точно также и с анализами перед прививкой. Если ребенок внешне здоров, то ему незачем сдавать анализы – там не выявится ничего, что могло бы отложить иммунизацию, зато может выявиться что-то что вызовет волнение, или даже необоснованное дообследование или лечение. Поэтому сдавать анализы перед прививкой – не нужно, достаточно осмотра педиатром.
Еще один довод против сдачи анализов без показаний: анализы иногда делают неверно. И тогда они уж точно вызывают беспричинное беспокойство и необоснованное лечение.
Ну, и последнее об этом: Вам следует знать, что не существует никаких приказов, которые требовали бы сдавать какие-либо анализы, и проходить какие-либо консультации врачей (кроме педиатра) перед прививкой. Повсеместно распространенная практика “сдайте ОАК, ОАМ и консультацию невролога перед прививкой” – это или ненужная перестраховка, или местечковая необоснованная традиция, или откровенное выколачивание денег из пациента.
Теперь по сути.
С точки зрения доказательной медицины, общепризнанных современных подходов, нейтропения легкой и средней тяжести – не является поводом для откладывания иммунизации. При определенных условиях врач может отложить только введение живых вакцин, например MMR (корь + эпидпаротит + краснуха).
С точки зрения российской медицины все иначе. Бытует мнение, что нейтропения ниже 800 кл/мкл – это временное противопоказание к вакцинации. Это мнение кочует из учебника в учебник, из статьи в статью, например:
Профилактические прививки проводятся по возрасту при абсолютном числе нейтрофилов более 800 в 1 мкл ().
Вакцинация детей до года с ХДНДВ возможна при уровне нейтрофилов выше 800 клеток в 1 мкл, детей старше года – не менее 1000 клеток в 1 мкл ().
Однако, оно противоречит не только современным международным, но даже и :
5.9. Неправомерен отказ от вакцинации ребенка без соответствующей клинической картины, у которого выявлены отклонения показателей иммунного статуса, не достигающих уровней, характерных для конкретного иммунодефицитного состояния. Нерезкое снижение уровней сывороточных иммуноглобулинов, изменения в соотношении субпопуляций лимфоцитов, снижение численности Т-клеток и т.д. закономерно возникают при различных заболеваниях и состояниях, не достигая пороговых уровней и не сопровождаясь соответствующими клиническими проявлениями. Эти состояния не должны отождествляться с иммунодефицитами, их патологическое значение не доказано, они чаще всего отражают циклические колебания весьма динамичных иммунологических параметров во время болезни и реконвалесценции.
Что тут можно сказать?
Ни для кого не секрет, что российская медицина все больше отстает от медицины развитых стран. Ни для кого не секрет, что юридически врач в России почти никак не защищен от негодующего пациента. Итогом всего этого является “хронический перестраховочный подход” наших врачей.
Если врач не привьет Вашего ребенка из-за нейтропении – это ничем ему не грозит, как минимум. А как максимум – Вы даже сочтете его отличным врачом, мол – вот другие привили бы, а этот с “индивидуальным подходом”, сразу видно что заботится о детях, не для галочки прививает. Если даже такой ребенок, скажем, заболеет коклюшем из-за того, что АКДС-вакцинация была отложена ради нейтропении – врачу ничего не будет. Он сошлется на “научные” статьи, где сказано про “ниже 800 – не прививать” и к нему ни один юрист не придерется.
А вот если врач привьет вашего ребенка, то при неудачном стечении обстоятельств, несмотря на вышеупомянутый приказ, он рискует остаться крайним. Поди докажи потом, что это не из-за прививки у ребенка развился агранулоцитоз, хотя на момент прививки нейтропения была вполне безобидной. Понимаете, перед каким выбором оказывается врач? Ну и что, по-Вашему, должно заставить его идти на риск?
Поэтому или ищите другого врача, который более смел, доверяет Вам и не станет откладывать вакцинацию “на всякий случай”. Или смиритесь, и ждите пока нейтрофилы поднимутся выше 800 клеток.
Показания для направления на анализ
Определение уровня нейтрофилов может проводиться в рамках ежегодного профилактического осмотра у детей и взрослых. Это является способом выявить скрытые заболевания, не имеющих пока что клинических симптомов.
Исследование содержания лейкоцитов определяют для того, чтобы определить имеется ли в организме инфекционный процесс. Пожалуй, это является основным показанием для назначения анализа уровня нейтрофильных лейкоцитов в крови. То есть, анализируя уровень белых кровяных клеток можно сделать вывод о способности организма сопротивляться инфекциям
Это является важной характеристикой здоровья у детей.
Одним из показаний для исследования содержания данного вида клеток является диагностика злокачественных заболеваний крови. Об этом может свидетельствовать обнаружение молодых и бластных форм нейтрофилов
Вывод об эффективности лечения можно также сделать, опираясь на данные уровня нейтрофилов в динамике.
Проявления нейтропении
Клинические проявления различных видов болезни имеют и общие характеристики, и определенные отличия. При всех формах заболевания наблюдается воспалительное поражение тех органов, которые пребывают в постоянном контакте с окружающим миром: кожные покровы, слизистая оболочка ротовой полости, уши, бронхи.
Проявления синдрома Костмана
Так, для синдрома Костмана характерно развитие:
- Лихорадки не выявленного происхождения.
- Бактериального инфицирования кожных покровов: образование фурункулов, флегмон.
- Медленно заживающих пупочных ранок.
- Плохо поддающего терапии омфалита (инфицирование пупочной ранки).
- Рецидивирующих пневмоний, абсцессов, отитов, уретритов, циститов, парапроктитов, перитонитов.
- Задержек психического и физического развития.
- Постепенное присоединение гепатоспленомегалии (состояния, при котором наблюдается одновременное увеличение размера селезенки и печени), а также лимфоденопатии (увеличения лимфатических узлов).
- Поражение слизистых оболочек ротовой полости: регулярное развитие гингивитов и стоматитов.
Описанные заболевания могут отличаться генерализованным течением, поэтому отсутствие своевременного лечения чревато летальным исходом.
Циклическая форма нейтропении
О развитии циклической нейтропении свидетельствуют нарушения в виде поражений кожных покровов, слизистой оболочки ротовой полости, ушей. Наблюдаются следующие характерные особенности:
- Возникающие заболевания отличаются рецидивирующим течением: обострения беспокоят каждые 2-3 недели-1,5 месяца.
- В том случае, если происходит воздействие аэробной микрофлоры наблюдается тяжелое течение болезней.
- Наиболее частые осложнения – перитонит, сепсис, однако вероятность их развития значительно ниже, чем при синдроме Костмана.
- По мере взросления ребенка частота повторного обострения и тяжесть течения заболеваний уменьшается.
Семейные доброкачественные нейтропении
Проявления семейных доброкачественных нейтропений наблюдаются у пациентов младше 12 месяцев и сопровождаются развитием:
- Гингивитов.
- Стоматитов.
- Фурункулеза.
- Отита.
- Поражений легких.
Описанные патологии отличаются легким течением и в большинстве случаев не провоцируют развития осложнений у пациентов младших возрастных групп. Симптомы заболеваний могут проявляться уже с первых месяцев жизни пациента. В большинстве случаев выявляют патологии бактериального происхождения, поражающие верхние дыхательные пути: развитие ларингита, фарингита, трахеита. Также может быть выявлена пневмония, гингивит или стоматит.
Повышенные нейтрофилы в крови у ребенка
Увеличение концентрации нейтрофилов в крови или нейтрофилия — у ребенка может быть обусловлено очень многими причинами. Это может быть связано с заболеванием, приёмом некоторых лекарственных препаратов (например, системных кортикостероидов), отравлениями.
Причины увеличения палочкоядерных нейтрофилов
Палочкоядерные нейтрофилы являются не до конца созревшими клетками, содержание которых в лейкоцитарной формуле не превышает 6%. Превышение этой цифры свидетельствует об активации костномозгового кроветворения, что может встречаться при следующих состояниях:
- Болезни мочевыводящих путей: цистит, пиелонефрит, обострение мочекаменной болезни.
- Ожоги различной степени.
- Болезни бронхиального дерева и лёгких: трахеит, бронхит, пневмония, бронхоэктатическая болезнь и т.д.
- Болезни уха, горла и носа: тонзиллит (ангина), воспаление придаточных пазух носа (гайморит, фронтит, этмоидит). Иногда возможно воспаление всех пазух одновременно – пансинусит.
- Наличие флегмон, абсцессов разной локализации (например, паратонзиллярный абсцесс).
- Болезни крови со злокачественным течением (лейкозы).
- Туберкулёз.
Причины увеличения сегментоядерных нейтрофилов
Сегментоядерные гранулоциты являются полностью созревшими клетками, которые принимают на себя основной удар во время встречи с чужеродными микроорганизмами. Именно эти клетки осуществляют фагоцитоз и отвечают за клеточный иммунитет в организме. Повышение сегментоядерных клеток происходит при следующих состояниях:
- Интоксикации различного происхождения;
- Глистные инвазии. В данном случае в крови будет также наблюдаться эозинофилия – увеличение процентного соотношения эозинофилов.
- Сахарный диабет, особенно при развитии осложнений.
- Системные заболевания (ревматизм, системная красная волчанка и т.д.)
- Бактериальные инфекции различной локализации.
Что делать
Если анализ крови ребенка показал завышенный уровень нейтрофилов, родителям стоит обратиться к педиатру, который сразу же направит кроху на повторное обследование, ведь уровень таких лейкоцитов может быть определен неверно из-за несоблюдения таких правил:
- Ребенок обязательно должен сдавать кровь натощак. Если это грудной младенец, то он не должен получать пищу за 2-2,5 часа до забора крови. Разрешено лишь немного питьевой воды, так как она не влияет на уровень лейкоцитов.
- Ребенок должен быть спокоен. Лучше всего, чтобы мама пришла с малышом на забор крови немного заранее, чтобы кроха немного посидел в коридоре. Это исключит и влияние на результат перепадов температур.
- Следует избегать активной физической нагрузки непосредственно перед забором (не разрешайте ребенку бегать в коридоре поликлиники) и накануне.
Если забор образца крови провели с учетом таких советов, но лейкоцитоз по-прежнему обусловлен высоким уровнем нейтрофилов, врач назначит дополнительное обследование. В первую очередь оно будет направлено на выявление инфекции либо активного воспалительного процесса.
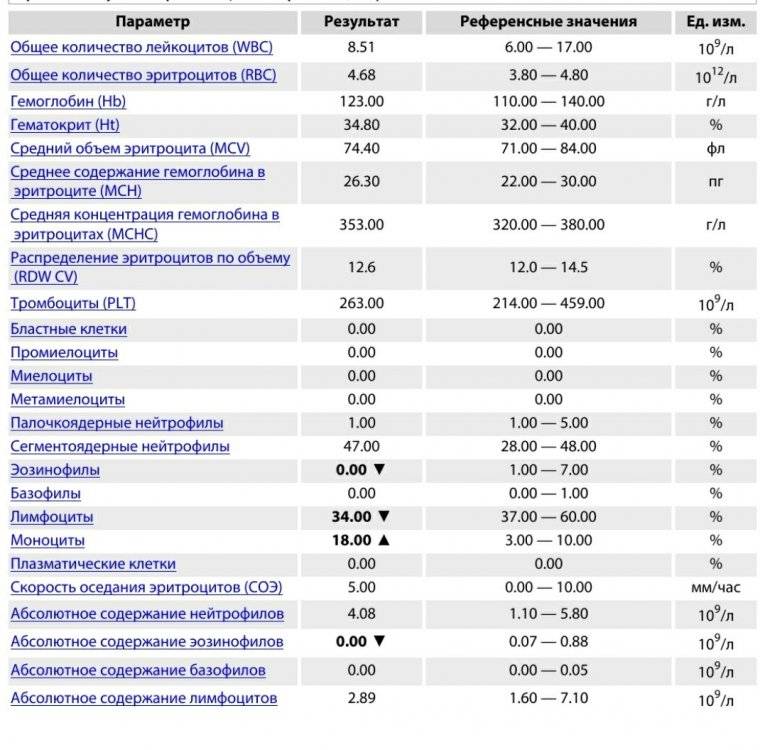
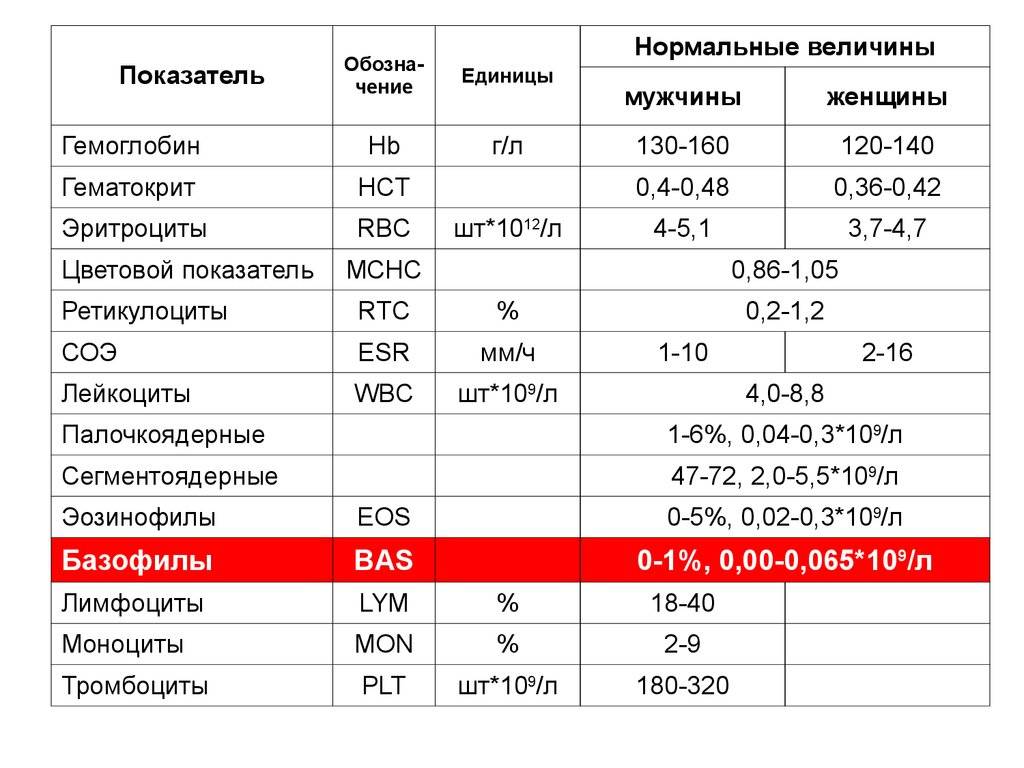
Обозначения в анализах
| Обозначение | Расшифровка | Норма |
| WBC | Число лейкоцитов (white blood cells — белые кровяные тельца) | 4,0 – 9,0 x 109/л |
| GLU | Глюкоза, ммоль/л | 3,89 – 6,38 |
| BIL-T | Общий билирубин, мкмоль/л | 8,5 – 20,5 |
| D-BIL | Прямой билирубин, мкмоль/л | 0,86 – 5,1 |
| ID-BIL | Непрямой билирубин, мкмоль/л | 4,5 – 17,1 (75% от общего билирубина) |
| UREA | Мочевина, ммоль/л | 1,7 – 8,3 (старше 65 лет – до 11,9) |
| CREA | Креатинин, мкмоль/л | мужчины – 62 – 106 женщины – 44 – 88 |
| CHOL | Холестерин (холестерол), ммоль/л |
3,1 – 5,2 |
| AMYL | Альфа-амилаза, Ед/л | 28 – 100 |
| KFK | Креатинфосфокиназа (КФК), ЕД/л |
мужчины – 24 – 190 женщины – 24– 170 |
| KFK-MB | Креатинфосфокиназа-МВ (КФК-МВ), ЕД/л |
до 25 |
| ALP | Щелочная фосфатаза, ЕД/л | мужчины – до 270, женщины – до 240 |
| LIPASE | Липаза, ЕД /л | 13 – 60 |
| LDH | Лактатдегидрогеназа (ЛДГ), ЕД/л |
225 – 450 |
| HDL | ЛПВП, ммоль/л | 0,9 – 2,1 |
| LDL | ЛПНП, ммоль/л | до 4 |
| VLDL | ЛПОНП, ммоль/л | 0,26 – 1 |
| TRIG | Триглицериды, ммоль/л | 0,55 – 2,25 |
| CATR | Коэффициент атерогенности | 2 – 3 |
| ASLO | Антистрептолизин-О (АСЛ-О), ЕД/мл |
до 200 |
| CRP (CERUL) | Церулоплазмин, мг/дл | 22 – 61 |
| Hp | Гаптоглобин, г/л | 0,3 – 2 |
| а2М | Альфа 2-макроглобулин (а2МГ), г/л |
1,3 – 3 |
| BELOK | Общий белок, г/л | 66 – 87 |
| RBC | Число эритроцитов (red blood cells — красные кровяные тельца) | 4.3-6.2 х 1012/л для мужчин 3.8-5.5 х 1012 /л для женщин 3.8-5.5 х 1012 /л для детей |
| HGB (Hb) | hemoglobin — гемоглобин | 120 – 140 г/л |
| HCT (Ht) | hematocrit —гематокрит | 39 – 49% для мужчин35 – 45% для женщин |
| MCV | средний объём эритроцитасмотрите больше | 78–98 фемтолитров (fl) |
| MCHC | средняя концентрация гемоглобина в эритроците смотрите больше | 30 – 37 г/л (g/l) |
| MCH | среднее содержание гемоглобина в отдельном эритроцитесмотрите больше | 28 – 32 пг (pg) |
| MPV | средний объем тромбоцитов | 7—10 фл |
| RDW | относительная ширина распределения тромбоцитов по объёму, показатель гетерогенности тромбоцитов. смотрите больше | 11,5–14,5 % |
| PCT | тромбокрит | 0,108—0,282) доля (%) объёма цельной крови, занимаемую тромбоцитами. |
| PLT | Число тромбоцитов (platelets) | 180 – 320 x 109/л |
| LYM% (LY%) | lymphocyte — относительное (%) содержание лимфоцитов | 25—40 % |
| LYM# (LY#) | (lymphocyte) — абсолютное содержание лимфоцитов | 1,2 – 3,0х109/л (или 1,2-63,0 х 103/мкл) |
| GRA% | Гранулоциты, относительное (%) содержание | 47 – 72% |
| GRA#) | Гранулоциты, абсолютное содержание | 1,2-6,8 х 109/л (или 1,2-6,8 х 103/мкл) |
| MXD% | относительное (%) содержание смеси моноцитов, базофилов и эозинофилов | 5—10 % |
| MXD# | абсолютное содержание смеси | 0,2—0,8 x 109/л |
| NEUT% (NE%) | (neutrophils) — относительное (%) содержание нейтрофилов | |
| NEUT# (NE#) | (neutrophils) — абсолютное содержание нейтрофилов | |
| MON% (MO%) | (monocyte) — относительное содержание моноцитов | 4 – 10% |
| MON# (MO#) | (monocyte) — абсолютное содержание моноцитов | 0.1-0.7 х 109/л (или 0,1-0,7 х 103/мкл) |
| EOS, % | Эозинофилы | Показатели |
| EO% | относительное (%) содержание эозинофилов | |
| EO# | абсолютное содержание эозинофилов | |
| BAS, % | Базофилы | |
| BA# | абсолютное содержание базофилов | |
| IMM% |
относительное (%) содержание незрелых гранулоцитов |
|
| IMM# | абсолютное содержание незрелых гранулоцитов | |
| ATL% | относительное (%) содержание атипичных лимфоцитов | |
| ATL# | абсолютное содержание атипичных лимфоцитов | |
| GR% | относительное (%) содержание гранулоцитов | |
| GR# | абсолютное содержание гранулоцитов | |
| RBC/HCT | средний объем эритроцитов | |
| HGB/RBC | среднее содержание гемоглобина в эритроците | |
| HGB/HCT | средняя концентрация гемоглобина в эритроците | |
| RDW | Red cell Distribution Width – ширина распределения эритроцитов | |
| RDW-SD | относительная ширина распределения эритроцитов по объёму, стандартное отклонение | |
| RDW-CV | относительная ширина распределения эритроцитов по объёму, коэффициент вариации | |
| P-LCR | Large Platelet Ratio – коэффициент больших тромбоцитов | |
| СОЭ | СОЭ, ESR – cкорость оседания эритроцитов | До 10 мм/ч для мужчин До 15 мм/ч для женщин |
| RTC | Ретикулоциты | |
| TIBC | Общая железосвязывающая способность сыворотки, мкмоль/л | 50-72 |
| a2M | Альфа 2-макроглобулин (а2МГ), г/л | 1,3-3 |
Нейтрофилы – что это?
Нейтрофилы играют очень важную роль в иммунитете человека, удаляя и уничтожая микроорганизмы, ненужные продукты метаболизма, чужеродные вещества, поврежденные и неправильно функционирующие клетки. Нейтрофилы выполняют эти функции методом фагоцитоза, то есть методом поглощения и поедания этих веществ.
Нейтрофилы также участвуют в очень необходимом для организма процессе, называемом протеолиз, при котором происходит расщепление белков на составные части. Это осуществляется путем добавления к белковым молекулам воды. Стоит заметить, что протеины – очень сложные вещества, которые состоят в основном из аминокислот, необходимых для возобновления и функционирования организма человека.
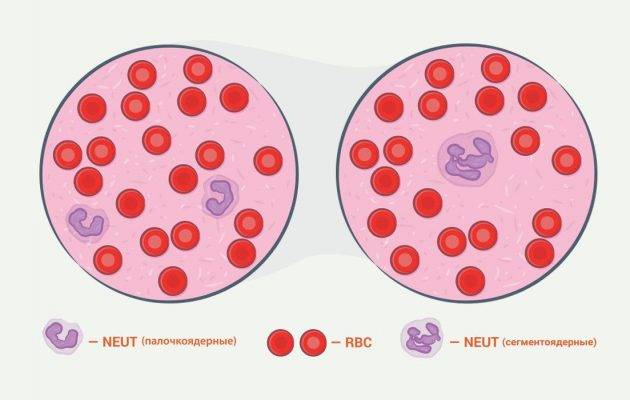
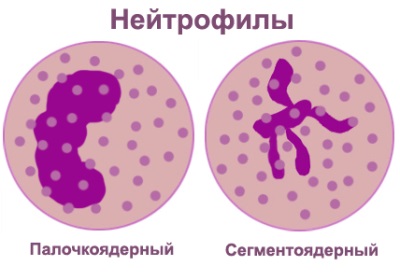
Нейтрофилы вырабатываются в основном в костном мозге, что заполняет полости в костях. После того, как лейкоциты достаточно сформируются, они покидают костные ткани и отправляются в путь по кровообращению. Здесь их принято разделять на два вида – сегментоядерные и палочкоядерные лейкоциты. Когда говорят, что нейтрофил зрелый, это значит, что его развитие достигло наибольшей точки. Эта клетка в своем развитии проходит несколько стадий:
Что показывает при беременности общий анализ крови?34528
- Миелобласт.
- Промиелоцит.
- Миелоцит.
- Метамиелоцит.
- Палочкоядерные формы.
- Сегментоядерная, зрелая форма.
Главной характеристикой зрелого нейтрофила является то, что его ядро (центральная структура) подразделяется на 3-5 секций, называемых ядрами, которые не существуют отдельно, а соединены между собой тонкими нитями, называемыми хроматином. Под увеличением сильного микроскопа эти ядра отчетливо просматриваются.
Базофилы не в норме
Результаты анализа крови не всегда вписываются в норму. Иногда количество этой разновидности гранулоцитов оказывается повышенным либо пониженным. Что может означать та или иная ситуация и насколько она опасна? Повышенное число гранулоцитов в крови называется базофилией, а пониженное – базопенией. Оба варианта могут свидетельствовать о патологии, но ни один из них не является единственным симптомом какого-либо заболевания.
ЧИТАЕМ ТАКЖЕ: что делать, если у грудничка повышенные эозинофилы?
Повышенный уровень
Рассмотрим подробнее, о чем могут сказать специалисту “высокие базофилы”. Для начала отметим, что на увеличение числа этих клеток могут повлиять определенные факторы:
- если пациент принимает какой-либо медикамент;
- малыша укусило насекомое;
- крохе сделали прививку;
- в организме есть какой-то вялотекущий воспалительный процесс.
Не стоит сразу паниковать, если анализ крови ребенка не в норме – лучше сделать его повторно. Если же новый результат также не вписывается в границы нормы, нужно пройти обследование, поскольку существуют и более серьезные причины базофилии.ИНТЕРЕСНО: повышены лимфоциты в крови у ребенка – что это значит?
Вот их список:
- вирусные заболевания – к примеру, грипп, краснуха, ветрянка;
- заболевания желудочно-кишечного тракта в острой форме – энтероколит, гастрит (см. также: симптомы энтероколита у детей);
- вирусный гепатит с пожелтением склер и кожных покровов;
- гематологические проблемы – лейкоз, миелолейкоз, эритремия и др (см. также: основные признаки лейкоза у детей).;
- микседема – форма гипотериоза, которая возникает из-за недостатка гормонов щитовидной железы;
- синусит;
- начало туберкулеза;
- нефрит;
- новообразования в легких;
- анемия.
Причиной базофилии может стать краснуха или другое инфекционное заболевание
Пониженный уровень
Содержание базофилов в периферической крови настолько мало, что абсолютный показатель их количества не несет в себе диагностической ценности. Чтобы выявить заболевание, доктор оценивает относительный показатель этих клеток в лейкоцитарной формуле.
ЧИТАЕМ ТАКЖЕ: какими должны быть показатели крови у детей?
Бывает так, что уровень гранулоцитов не дотягивает даже до минимального. Также бывают случаи, когда эти клетки отсутствуют вовсе. Такая ситуация может свидетельствовать о:
- заболеваниях щитовидной железы, которая вырабатывает избыточное количество гормонов – гипертериозе, Базедовой болезни;
- сбоях в работе надпочечников;
- бесконтрольном приеме гормональных препаратов (гидрокортизона, преднизолона);
- обострении воспалительного процесса;
- воспалении легких;
- постоянном стрессе;
- аллергических реакциях в виде отека Квинке, крапивницы.
При этом базопения может быть временным явлением, которое сопровождает некоторые состояния. К ним относятся:
- процесс восстановления после инфекционных заболеваний – скарлатины, гриппа;
- длительная химиотерапия, воздействие излучения, прием других сложных препаратов, имеющих побочные явления.
Специалисты отмечают, что снижение этих гранулоцитов может говорить о серьезных нарушениях в работе костного мозга, эндокринных отклонениях. В связи с этим родители должны со всей серьезностью отнестись к подобным лабораторным исследованиям своего отпрыска. Врач может порекомендовать пройти дополнительное обследование и сдать развернутые анализы, чтобы найти причину отклонений. В то же время на сайте доктора Комаровского указано, что отсутствие базофилов не имеет какого-либо диагностического значения.
При стрессе у ребенка количество базофилов может снизиться
Понижение сегментоядерных нейтрофилов
Если анализы показывают, что нейтрофилы в крови понижены, то это состояние может стать поводом для переживаний и обращения в больницу. Причиной данного явления может быть активная воспалительная реакция или быстрое прогрессирование инфекции в органах и тканях.
Как правило, снижение числа сегментоядерных нейтрофилов говорит о таких болезнях:
- анемии любой формы;
- серьезная интоксикация химикатами;
- облучение организма радиацией;
- развитие болезней вирусной природы по типу кори, ветрянки или гриппа;
- туберкулез;
- брюшной тиф;
- лейкозы;
- недостаток в организме витаминов группы В;
- язвы органов пищеварительной системы;
- долговременные и частые неврозы, состояние депрессии и эмоциональной напряженности;
- избыточная физическая активность;
- серьезные и долгие переохлаждения.
Из медицинской практики видно, что причинами снижения нейтрофильных лейкоцитов не всегда становится заболевание. Это явление может быть связано с неблагоприятными условиями окружающей среды, длительным употреблением некоторых лекарственных средств (анальгин, пенициллин и др.).
На практике зафиксированы случаи, при которых резкое уменьшение числа нейтрофилов было обусловлено анорексией. Человек принимает осознанное решение отказаться от нормального питания, что вызывает недостаток массы тела и полное истощение.
Врач должен особенное внимание уделить диагностике, если сегментоядерные нейтрофилы понижены у ребенка. Это всегда сигнализирует о наличии серьезного воспаления, нуждающегося в срочном лечении. Зачастую медики назначают еще один общий анализ крови, чтобы убедиться в корректности показаний, играющих большую роль в дальнейшей постановке диагноза
Зачастую медики назначают еще один общий анализ крови, чтобы убедиться в корректности показаний, играющих большую роль в дальнейшей постановке диагноза.

За что отвечают нейтрофилы
Общий анализ крови самый простой и эффективный способ для диагностики здоровья человека. Даже незначительные изменения, происходящие в организме, вызывают смещение показателей состава крови. Оценивая те или иные данные, квалифицированный специалист может установить заболевание или выявить патологические процессы, происходящие в теле пациента.
Увеличенное число нейтрофилов под микроскопом
В состав нейтрофилов входят бактерицидные вещества (лизоцим, фагоцитин, щелочный фосфатаз). Жизненный цикл такой клетки составляет 8 дней, в процессе которого нейтрофил проходит несколько стадий созревания. В случае, если человек здоров, в крови находятся только зрелые нейтрофилы, если же в организм проникает инфекция, баланс смещается.
Старшие клетки (сегментоядерные нейтрофилы) отправляются к очагу заболевания и гибнут, костный мозг резко выбрасывает еще не созревшие гранулоциты. Незрелые формы нейтрофилов — это миелобласты, промиелоциты, метамиелоциты и палочкоядерные.
Почему наблюдается нейтрофилез – повышение нейтрофилов?
Повышение уровня показателей в лейкоцитарной формуле называется нейтрофилез. Чем сильнее источник его возникновения воздействует на организм малыша, тем выше будет уровень лейкоцитов. Они могут быть завышены во время длительных умственных и физических нагрузок или после еды. Наиболее часто высокие показатели говорят о заболевании или воспалительном процессе, избыточный процент клеток напрямую зависит от стадии болезни.
Нейтрофилез вызывают:
- разрушение оболочек лейкоцитов;
- сахарный диабет;
- острая кровопотеря;
- пищевые, медикаментозные отравления;
- опухолевые процессы;
- большие по площади ожоги;
- аллергические реакции;
- ряд медикаментов, в частности – гормональных;
- послеоперационный период;
- вирусные и бактериальные инфекции;
- аппендицит, артрит, бронхит, пневмония и другие заболевания, связанные с воспалительными процессами в организме (см. также: симптомы приступа аппендицита у детей 3-х лет).
В некоторых случаях абсолютные изменения в лейкоцитарной формуле обусловлены генетической предрасположенностью или особенностями организма.
В младенчестве и детском возрасте наблюдается доброкачественная хроническая нейтропения. Часто она не сопровождается никакими симптомами, и врачи принимают тактику наблюдения.
Крайне редко (1-2 случая на миллион человек) встречается циклическая нейтропения. В этом состоянии наблюдается периодическое снижение уровня нейтрофилов в крови с последующим естественным восстановлением. Подобное явление передается с генами и не влияет на качество жизни. Еще одно наследственное заболевание – синдром Костмана. В этом случае нейтрофилы не достигают зрелых форм, что приводит к серьезному ослаблению иммунитете. В современном мире такое состояние корректируется медикаментозно.
ЧИТАЕМ ТАКЖЕ: почему у ребенка до года понижены нейтрофилы?
Нормальные значения нейтрофилов
Образующиеся в красном костном мозге нейтрофилы участвуют в работе иммунной системы организма. За счет своей способности к поглощению и перевариванию чужеродных агентов они помогают в борьбе с инфекционными заболеваниями, участвуя в формировании воспалительной реакции.
В зависимости от степени зрелости выделяют следующие формы нейтрофилов:
-
миелобласт;
-
промиелоцит;
-
миелоцит;
-
юные;
-
палочкоядерные;
-
сегментоядерные.
Оценка степени зрелости нейтрофилов в анализе позволяет определить наличие сдвигов лейкоцитарной формулы влево или вправо. Это необходимо для того, чтобы выяснить, что именно привело к отклонению от нормы.
Самые частые причины повышения уровня нейтрофилов в крови
Палочкоядерный сдвиг
Имеется такое понятие, как сдвиг лейкоцитарной формулы влево. Это означает, что изменяется соотношение между зрелыми и молодыми формами нейтрофильных лейкоцитов в сторону повышения уровня последних.
Сдвиг может быть разной степени. Результат анализа будет зависеть от того, за счет увеличения каких форм происходит сдвиг: палочкоядерных, юных и так далее.
Состояние, когда нейтрофилы повышены у ребёнка и взрослого в крови, называется нейтрофилёз.
Палочкоядерные нейтрофилы повышены могут быть в следующих случаях:
- инфекционный процесс в организме. В связи с нехваткой нейтрофилов в костный мозг, где происходит созревание клеток, приходят сигналы для наработки новых «бойцов». Поэтому не до конца созревшие клетки выходят в кровоток;
- потеря крови стимулирует костный мозг на синтез всех клеток крови, не только лейкоцитов;
- после интенсивной физической нагрузки и стресса;
- после операции;
- беременность.
Всё-таки основной причиной высокой численности этих видов лейкоцитов является воспалительный процесс, с которым они усиленно борются.
При злокачественных патологиях в крови могут появляться почти все формы созревания нейтрофилов, в том числе и бластные клетки.
Высокий уровень сегментоядерных нейтрофилов
Сегментоядерные нейтрофилы – зрелые клетки. Увеличение их количества в крови будет называться смещением лейкоцитарной формулы вправо. Имеется ряд состояний, когда сегментоядерные нейтрофилы повышены в крови у детей и взрослых. К ним относятся:
- дефицит витаминов, необходимых для созревания новых клеток, например, витамина В12 и фолиевой кислоты;
- повышенный радиационный фон в окружающей местности;
- заболевания лёгких;
- патология печени;
- заболевания почек;
- недавнее переливание крови.
Повышение нейтрофилов при беременности
Увеличение количества данной разновидности белых кровяных клеток при беременности считается нормальным. Так как в это время в организме будущей мамы все перестраивается и меняется.
В ответ на появление в организме наполовину генетически чужого ребёнка стимулируется синтез лейкоцитов. Поэтому уровень их может быть повышен. Далее происходит постоянный контроль за различными показателями у беременной женщины, чтобы вовремя заметить отклонения и успеть повлиять на них.
Во время беременности иммунная система матери немного снижается, что делает организм более восприимчивым к различным инфекциям. Повышенное число защитных клеток помогает избежать серьёзных осложнений.
Какой уровень считают повышенным
Нейтрофилы представляют собой самую многочисленную группу белых клеток крови, главной задачей которых является борьба с болезнетворными микроорганизмами. Различают несколько форм таких лейкоцитов:
- Юные (также носят название «метамиелоциты» и «миелоциты») – отсутствующие в нормальной лейкограмме.
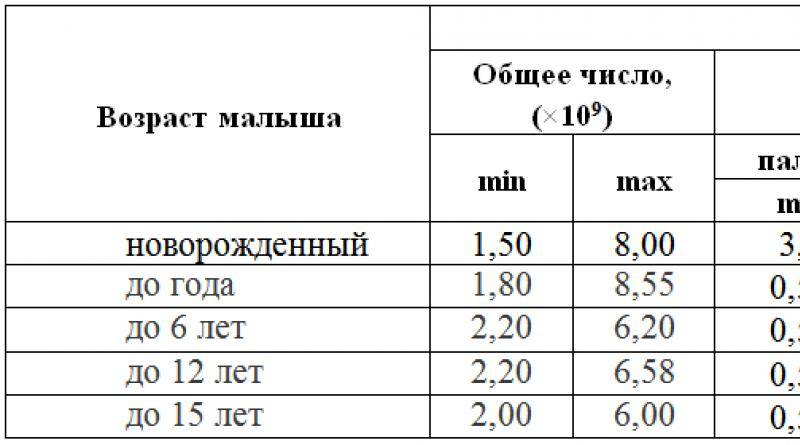
- Палочкоядерные нейтрофилы (палочки) – молодые клетки, содержание которых у новорожденных не должно превышать 12%, у детей до 5 лет – 5%, а у детей старше пяти лет – 4%. Это верхние границы нормы для данного типа нейтрофилов.
- Сегментоядерные – наиболее многочисленные нейтрофилы, представляющие собой зрелые клетки.
Их верхняя граница нормы в детском возрасте представлена такими показателями:
У новорожденного в первые дни жизни
У младенцев с 5-го дня жизни до 1 месяца
У малышей старше 1 месяца до года
У деток старше года
У детей старше пяти лет
У детей старше 10 лет
Если уровень нейтрофильных клеток превышает такие показатели, это называется «нейтрофилез».
Рекомендуем посмотреть видеозапись, где специалист одной из столичных клиник подробно освещает тему нейтрофилов: