Что такое близорукость?
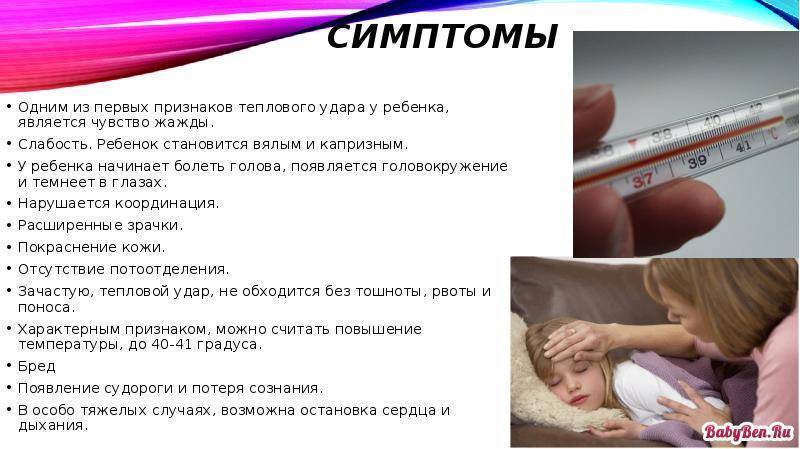
Близорукость или, как по-научному называют ее специалисты, миопия — это нарушение зрительной функции, которая проявляется при патологическом увеличении переднезадней оси глазного яблока или чрезмерного преломления световых лучей, которые проецируются не на сетчатке, как при нормальных условиях, а перед ней. В результате этого у человека возникает размытое видение предметов, находящихся на удаленном расстоянии, в то время как зрение вблизи остается нормальным. Такое рефракционное нарушение может быть врожденным и проявляется у детей дошкольного возраста, однако в офтальмологической практике чаще встречается приобретенная близорукость, что объясняется повышенной нагрузкой на зрительный аппарат в процессе его формирования. Исследования показывают, что за период обучения развитие близорукости происходит у 20-25% обучающихся. Чаще всего патология проявляется у детей от 9 до 12 лет, также высок риск возникновения миопии у подростков 15-16 лет, так как нарушение усиливается по мере увеличения нагрузок.
Если при обследовании зрительной системы у ребенка выявлен увеличенный размер глазного яблока, миопию называют осевой. В случае, если специалист обнаруживает у пациента большую преломляющую силу, которая способствует фокусному расстоянию между сетчаткой и собирательной точкой световых лучей, аномалию называют рефракционной. Нередко у детей сочетаются оба типа близорукости. В результате вышеописанных факторов человек с трудом может рассмотреть объекты, расположенные вдали, они кажутся расплывчатыми, смазанными. Часто показатель остроты зрения становиться ниже единицы.
Так, например, при проявлении близорукости дети плохо видят написанный на доске текст, испытывают сложности при игре с мячом, их зрительные органы быстро устают при чтении, письме и работе за компьютером. В связи с этим снижается успеваемость в школе, а также может пострадать самооценка — ребенок вынужден ограничить круг интересов, становится замкнут и не уверен в себе. Именно поэтому при обнаружении проблем, следует незамедлительно обратиться к специалисту и своевременно исправить близорукость.
Важно понимать, что при продолжающемся росте (удлинении) глазного яблока возникают проблемы в сосудистой и сетчатой оболочках, нарушается их питание, развивается дистрофия. Это приводит к значительному ухудшению зрительной способности, что порой с трудом исправляется только при помощи простых очков или контактных линз
Возможно ли вылечить близорукость у ребенка, которая прогрессирует? В офтальмологии нет единого мнения в данном вопросе. У каждой методики лечения и контроля миопии существует определенные преимущества и недостатки.
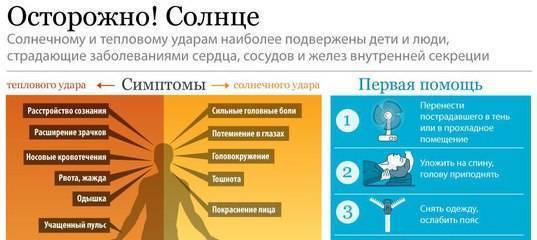
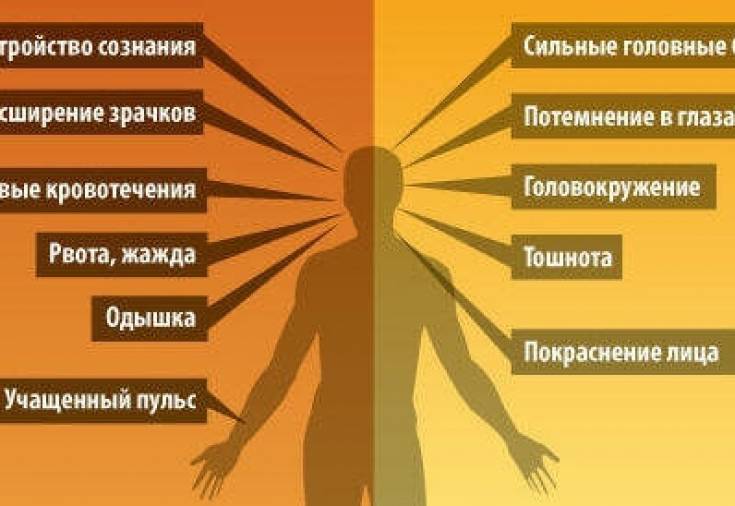
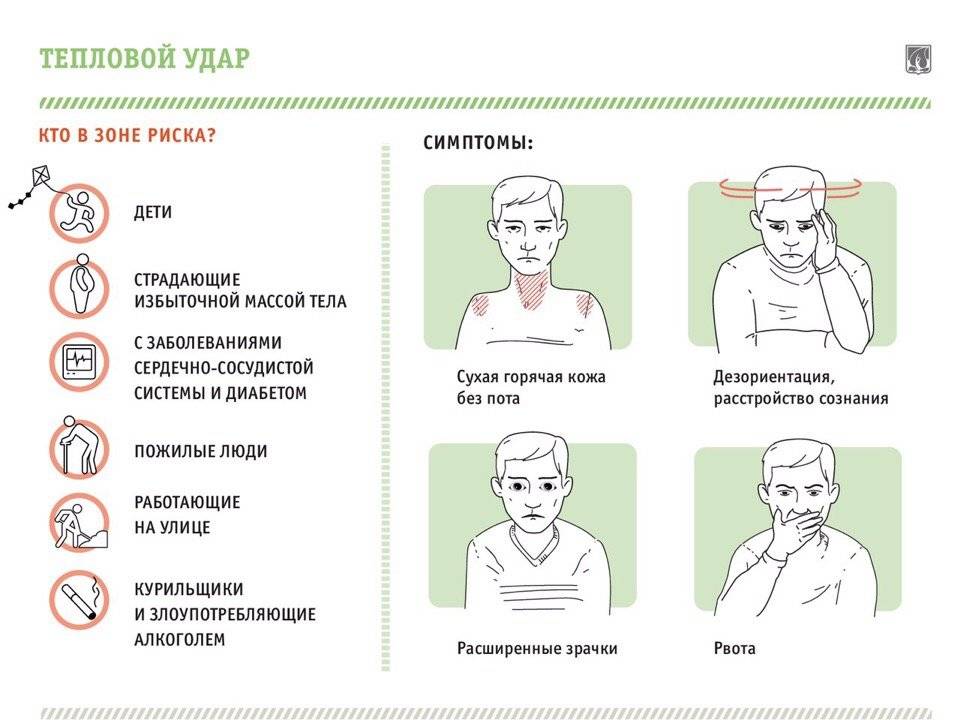
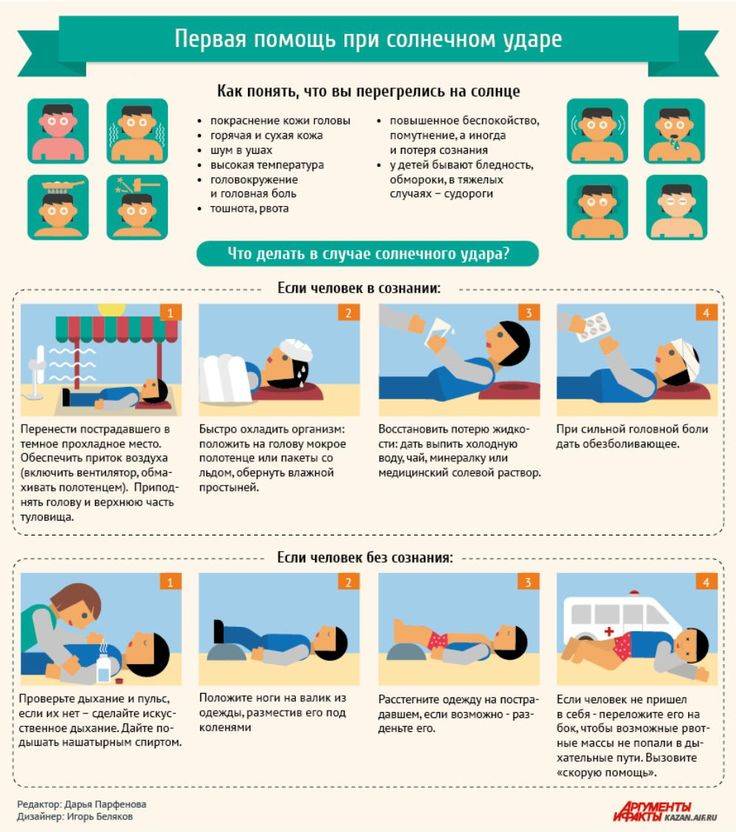
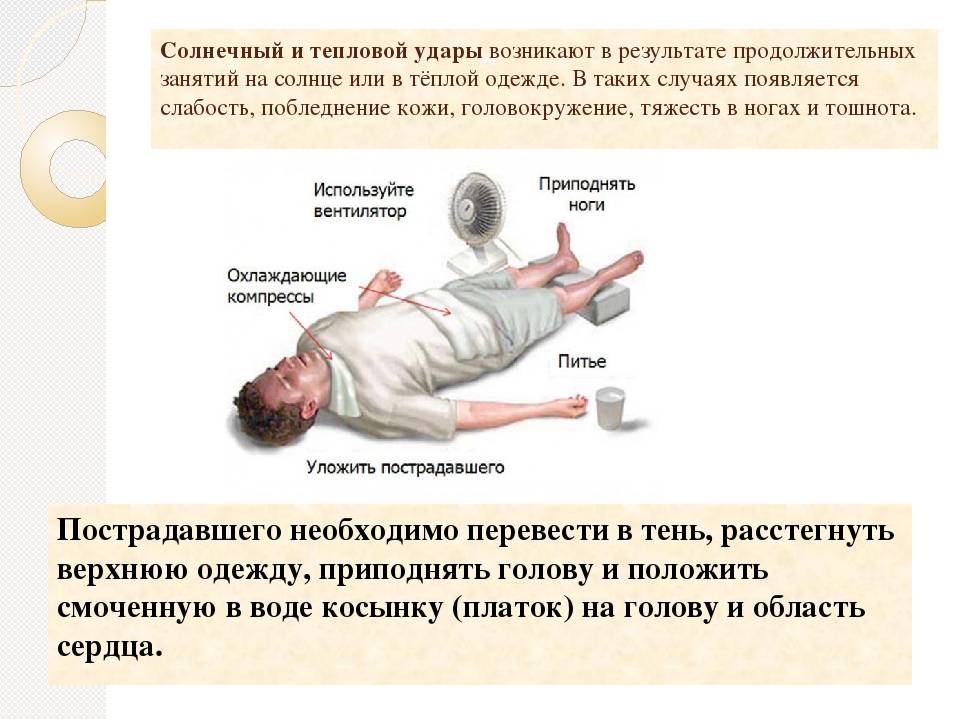
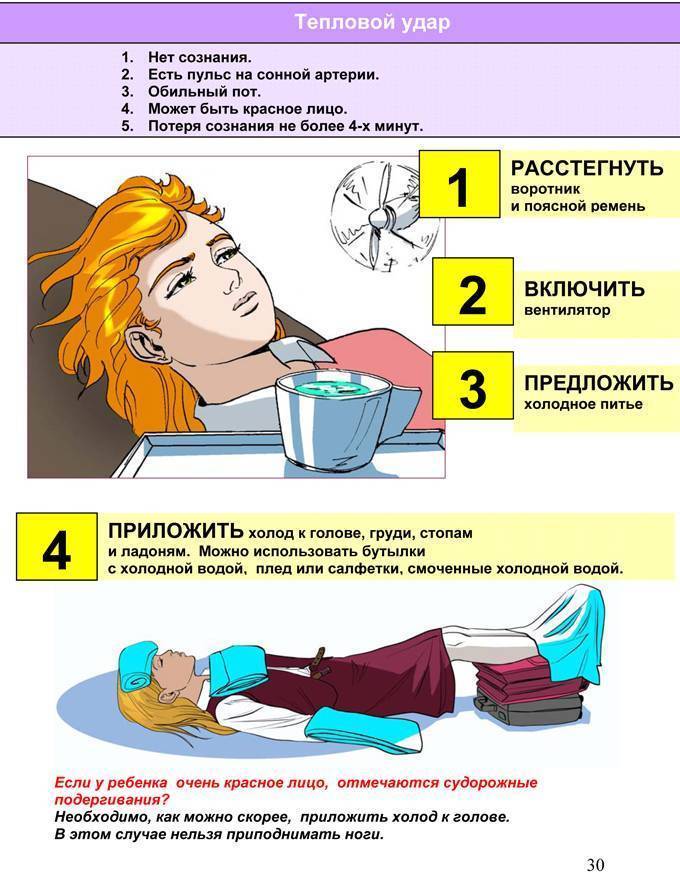
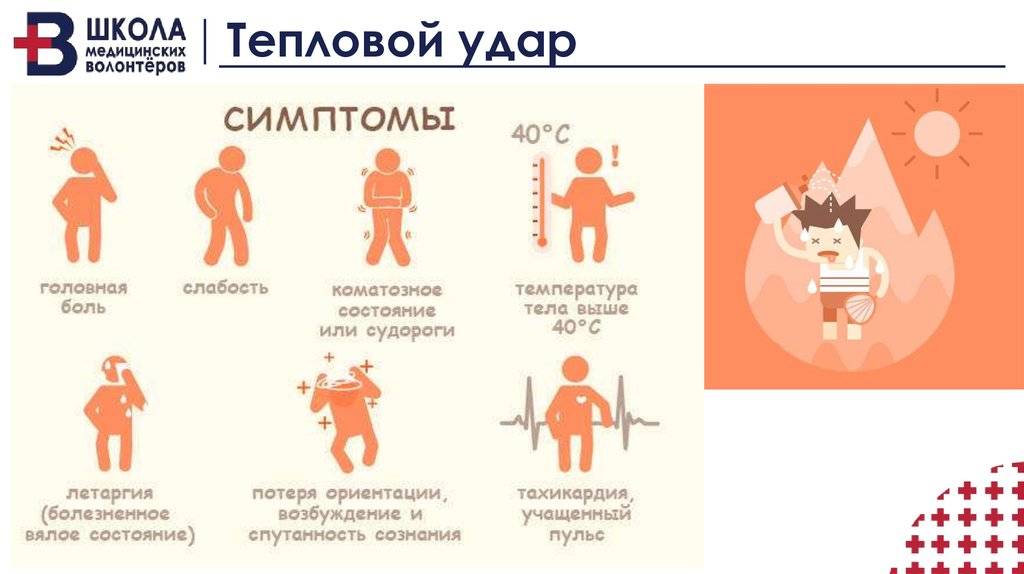
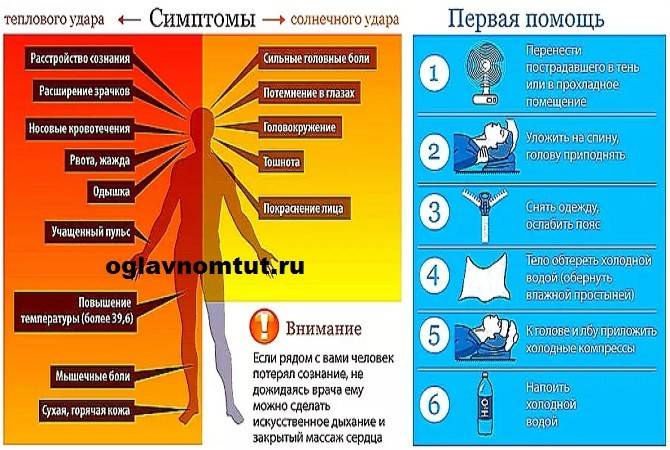
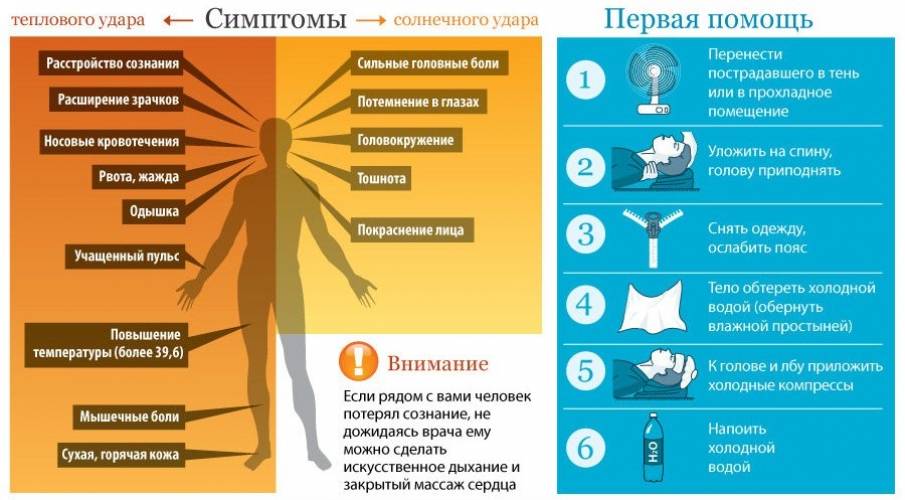
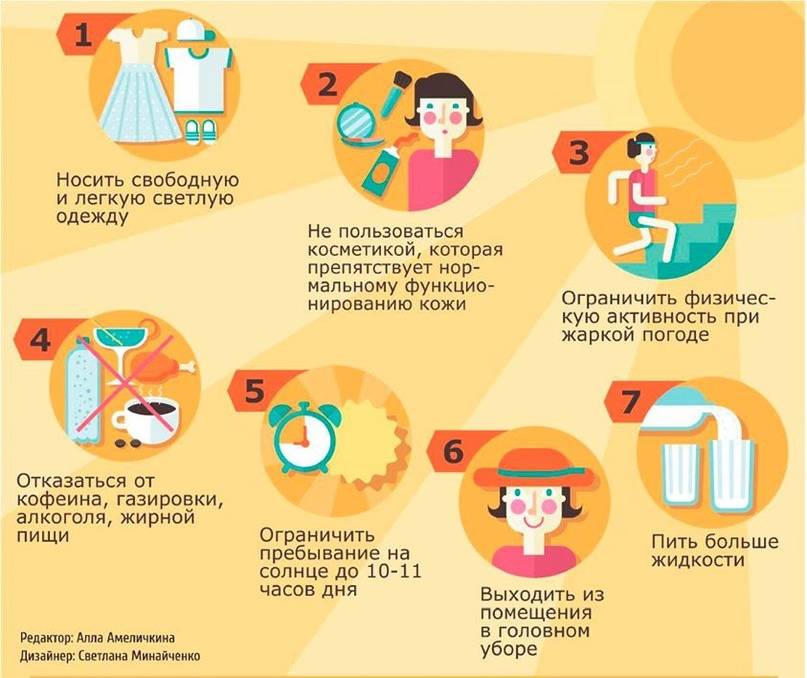
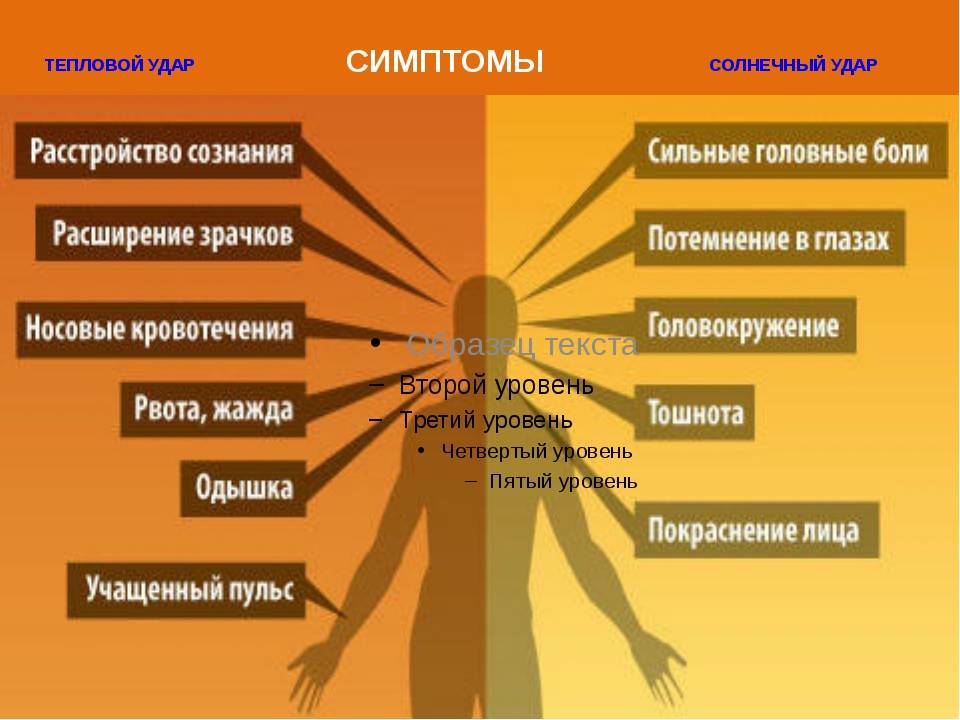
Причины теплового удара
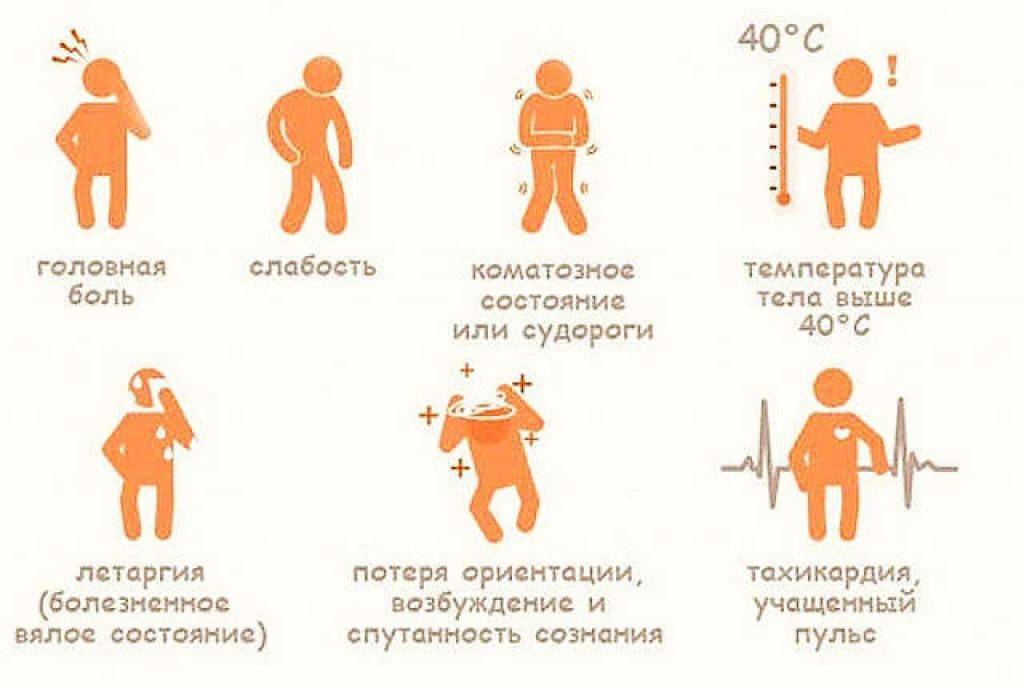
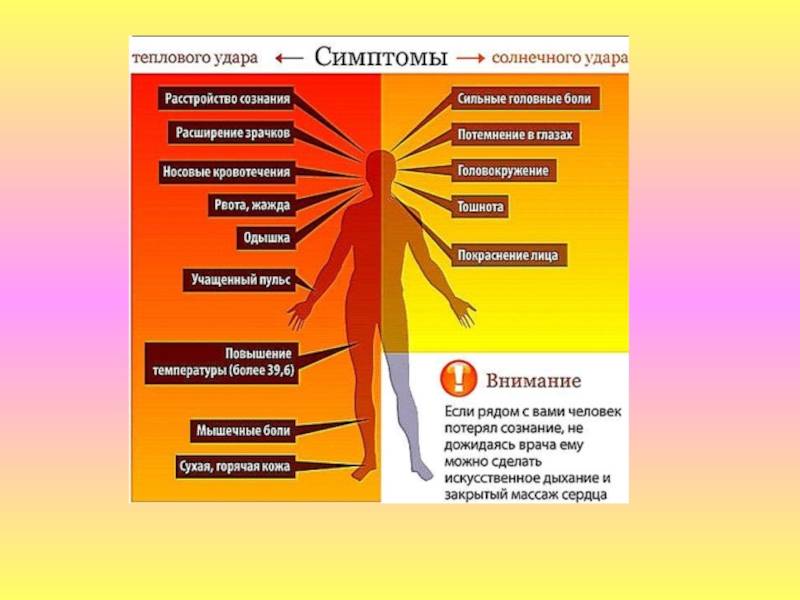
Существуют две основные, зачастую тесно связанные между собой причины развития теплового удара: тепловое воздействие и недостаточная скорость приспособления организма к неблагоприятным условиям внешней среды. Вероятность развития и степень удара зависят от продолжительности пребывания человека в условиях повышенной температуры окружающей среды, интенсивности теплового воздействия, возраста человека, индивидуальных особенностей его организма (аллергические реакции, метеочувствительность и т. д.), приема некоторых лекарственных препаратов (ингибиторов МАО, трициклических антидепрессантов, амфетаминов), алкоголя и наркотических средств, наличия или отсутствия хронических заболеваний внутренних органов.
Тепловым ударам больше подвержены люди, страдающие гипертонической болезнью, сердечно-сосудистыми заболеваниями, болезнями щитовидной железы, сахарным диабетом и некоторыми другими эндокринными заболеваниями, вегето-сосудистой дистонией, бронхиальной астмой, нервно-психическими заболеваниями, анорексией, циррозом печени, гепатитом, ангидрозом, гипергидрозом, а также недавно перенесшие инсульт или инфаркт миокарда.
Кроме того, к числу неблагоприятных обстоятельств относят избыточный вес, нарушения метаболизма, возраст менее 6-7 лет, пожилой возраст и период беременности. Предрасполагающими факторами являются высокая физическая активность (занятия спортом, напряженная работа), повышенная влажность воздуха, слишком теплая или слишком закрытая одежда с эффектом «парника», сильное обезвоживание, период акклиматизации при переезде или выезде на отдых в страну с жарким климатом.
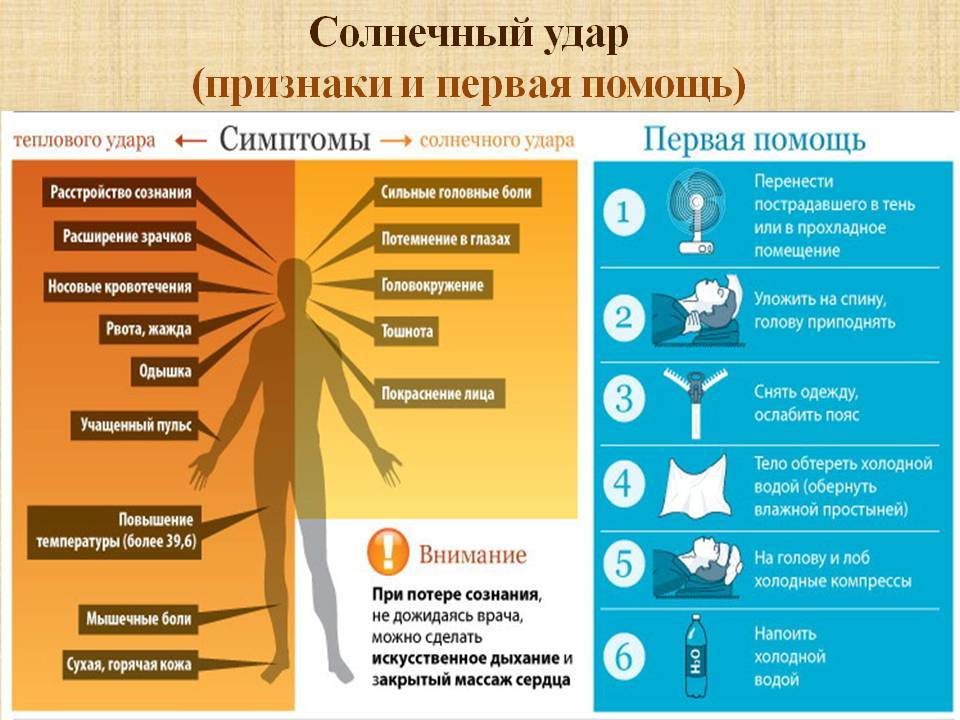
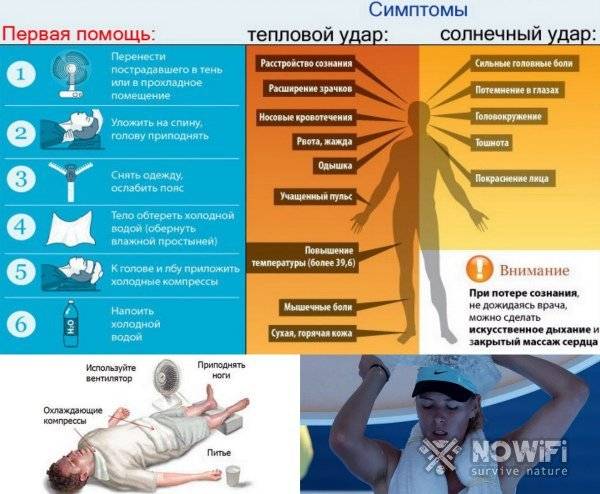
Солнечный удар у ребенка, первая помощь.
- Перенесите ребенка в тень или в прохладное место, положите набок, голову также поверните набок для профилактики заглатывания рвотных масс при возникновении рвоты.
- Расстегните одежду или разденьте ребенка.
- Если малыш в сознании, давайте ему пить маленькими глотками охлажденную кипяченую воду или чай из бутылочки, с ложечки или из чашки.
- При высокой температуре тела оберните голову ребенка мокрым полотенцем, пеленкой, обдувайте или обмахивайте его, протрите тело мягкой губкой, смоченной прохладной водой, особенно там, где сосуды находятся ближе всего к коже (шея, подмышки, локтевые сгибы, паховые области, подколенные ямки) или оберните влажной простыней. Температура воды для обтираний должна быть чуть выше комнатной, но ни в коем случае не холодной. Холодная вода может вызвать рефлекторный спазм сосудов, что еще больше усугубит состояние ребенка. Резкий переход от жаркого солнца к холодной воде создает для организма стрессовую ситуацию. Жаропонижающие средства в этой ситуации не эффективны, так как механизм подъема температуры при общем перегреве отличается от такового при инфекционных заболеваниях. Их (парацетамол, ибупрофен, но не ацетилсалициловую кислоту) можно использовать в качестве обезболивающих. Если врачом принято решение оставить ребенка лечиться в домашних условиях, то малышу назначают обильное питье: вода, чай, компот, морс, кисель, на ужин – что-то из кисломолочных продуктов, например, кефир. На другой день можно кормить ребенка молочно-растительной пищей. Через 2-3 дня после выздоровления ребенку снова можно разрешить прогулки.
Первая помощь при ожогах
Первоочередной мерой при ожоге любой природы и степени должно стать устранение поражающего фактора, прекращение его действия на организм
Важно, чтобы пострадавшему была оказана вся возможная первая помощь в домашних условиях.. Термический ожог высокими температурами
Термический ожог высокими температурами
При термическом ожоге важно, по возможности, обеспечить отвод избыточного тепла с обожженного участка кожи. Именно поэтому не рекомендуется смазывать обожженный участок маслом – оно затрудняет теплоотдачу
При ожоге I-II степени, без нарушения целостности кожного покрова, нужно охладить обожженное место холодной водой. При этом важно действовать аккуратно, чтобы не повредить кожу. Первая помощь при ожоге кипятком аналогичная
Если обожжена большая поверхность тела, охлаждать ее нужно с осторожностью, чтобы не спровоцировать переохлаждение. В частности, противопоказана холодная ванна и лед, для охлаждения кожи можно использовать либо проточную обеззараженную холодную воду, либо смоченную в холодной чистой воде марлю.
Солнечный ожог
Что делать при солнечном ожоге? Первая помощь сводится к перемещению пострадавшего с открытого солнца в тень и охлаждению обожжённой части кожи. Кроме того, можно дать пострадавшему жаропонижающие или болеутоляющие препараты, если в этом есть необходимость, в местах повреждения кожного покрова наносить специальные антимикробные препараты, как описано ниже в абзаце лечение ожогов в домашних условиях.
Термический ожог низкими температурами
Ожог холодом, больше известный под названием холодовая травма, возникает при соприкосновении кожи с обледенелой поверхностью (бетон, металл, любая жидкость, жидкий азот). По принципу воздействия холодовая травма очень похожа на ожог. Что делать при ожогах холодом зависит от степени обморожения. При незначительных обморожениях поможет растирание пораженного участка до появления красноты шерстяной тканью, обувание теплым воздухом (дыханием), согревание теплыми руками, легким массажем. После согревания нужно наложить сухую повязку. Если обморожении II-IV степеней, то следует действовать как при ожогах высокими температурами.
Химический ожог
Первая помощь при химическом ожоге заключается в длительном (не менее четверти часа) промывании обожженного участка водой. Кроме того, хороший результат дает нейтрализация химических ожогов. Если ожог получен от кислоты, его нейтрализуют щелочным раствором (мыльным, содовым). Ожоги щелочью можно нейтрализовать слабым раствором столового уксуса или лимонного сока. Нейтрализация позволяет прекратить раздражающее действие химического соединения. Кроме того, некоторые вещества категорически недопустимо смывать с кожи простой водой. Например, серную кислоту – при соприкосновении с водой она активно выделяет тепло, что может усугубить состояние больного. Серную кислоту с поверхности кожи смывают только щелочным раствором. Химический ожог можно лечить только в стационаре.
Электрический ожог
Важно прекратить воздействие тока на пострадавшего. Пораженное место нужно покрыть чистой сухой повязкой и немедленно вызвать врача
Ожог при электротравме – лишь одно из проявлений тяжелого поражения организма, при этом больному требуется неотложная помощь медиков.
Ожог борщевиком
Вероятность получения ожогов от борщевика возрастает в солнечные дни, сок борщевика содержит фотосенсибилизирующее вещество и, попадая на кожу, повышает ее восприимчивость к солнечным ожогам. Такие повреждения кожи долго заживают, при этом вероятные последствия ожога борщевиком – остающиеся язвы, пятна и рубчики.
Что нужно сделать:
- тщательно, используя мыло, промойте водой место соприкосновения кожи с растением, его соком;
- защитите место предполагаемого ожога от солнечных лучей. Если место не закрывается одеждой, используйте любую повязку, бинт, пластырь для предотвращения проникновения ультрафиолетовых лучей.
В том случае, если ожоги уже появились, мочить их не рекомендуется
Это место необходимо покрыть повязкой и важно, чтобы по площади повязка покрывала не только рану, но и захватывала окружающую область кожи на 3-4 см со всех сторон
В случае опасности инфицирования, вскрытия пузырей, для защиты раневой поверхности от инфекции
и ускорения процессов заживления наносите под повязку мазь Сульфаргин с ионами серебра, активные компоненты которой уничтожают бактерии в ране, способствуют купированию воспаления и ускоряют восстановление поврежденных тканей. Мазь «Сульфаргин» не жирная, имеет лёгкую текстуру, наносится слоем 2-4 мм. Подвязку необходимо менять 1 раз в сутки.
Классификация периодонтита у детей
Любой стоматолог скажет, что единой системы форм у заболевания нет, но есть ряд критериев, по которым каждый клинический случай отличается от предыдущего. Исходя из этого. Назначается диагностическое обследование и лечение.
По типу воспаления периодонтит бывает:
- острый;
- серозный;
- хронический.
Периодонтит у детей с несформированными корнями опасен тем, что он в течение нескольких дней переходит в гранулирующую форму. Она, в свою очередь, потребует скорейшего лечения с хирургическим вмешательством.
По локализации болезни существует два типа:
- апликальный – он же верхушечный периодонтит, при котором страдает и разрушается только верхушечная часть зуба;
- маргинальный – или краевой периодонтит, когда инфекция проникает с края десны, распространяется очень быстро, глубоко и требует радикальных мер по лечению.
Почему применение гипсовых повязок ошибочно?
Рис. 1. Перелом эпифиза лучевой и Рис. 2. Вторичное смещение костных отломков локтевой кости.
- низкая устойчивость соединения отломков (после наложения гипсовой повязки сохраняется подвижность фрагментов до 2 град. при допустимых 0,5);
- невозможно создать компрессию (рис. 1);
- повреждение мягких тканей (пролежни, нарушение трофики);
- нарушение кровообращения в результате резкого ограничения функции поврежденной конечности;
- контрактура суставов;
- ограничение функции поврежденной конечности;
- вторичное смещение костных отломков (Рис. 2);
- отсутствие точной полной репозиции;
- несоответствие принципам функционального лечения переломов;
- атрофия мягких тканей;
- является фактором дополнительного беспокойства для животного;
- несращения, псевдоартроз.
Применение гипсовых повязок при лечении переломов противоречит принципам стабильно-функционального остеосинтеза, т.к. не обеспечивает комплекса оптимальных условий заживления перелома: нет сопоставления отломков, отсутствует высокая жесткость фиксации отломков, нарушено кровоснабжение и не сохранены функции поврежденной конечности.
Основные осложнения, с которыми приходится сталкиваться ветеринарному врачу при лечении переломов, это:
- замедленное (неполное) сращение и несрастание (Рис.3,4);
- остеомиелит;
- порочное срастание костной ткани;
- патологические процессы при переломе;
- саркома в месте перелома;
- жировая эмболия.
Рис. 3. Рис. 4.
При замедленном (неполном) сращении и несрастании необходимо понимать факторы, оказывающие влияние на время, отведенное для заживления перелома. К таким факторам относят:
- возраст (плохая минерализация, чрезмерная ломкость, плохая способность к регенерации у старых животных, «мягкие» кости у молодых);
- метод лечения (неадекватная стабилизация перелома, нарушение принципа стабильного и функционального остеосинтеза);
- тип перелома (чрезмерный дефект участка перелома: нежизнеспособный фрагмент кости, потерянный имплантат);
- поражение кости (когда имеет место инфекционный процесс); сопутствующие патологии (системные или местные болезни, идиопатические факторы).
Заключение о том, что перелом срастается медленно или не срастается вовсе, может быть сделано на основании рентгенологического исследования. Здесь можно выделить следующие особенности:
- при замедленном срастании: сохраняющаяся линия перелома при наличии признаков протекания процессов заживления; открытая мозговая полость; неровные поверхности линии перелома; отсутствие склероза.
- при несрастании: промежуток между концами сломанной кости; закрытая мозговая полость; склероз; гипертрофия или атрофия концов кости.
Несрастание перелома классифицируется по системе Вебера-Сича, описанной в 1976 г. Согласно этой классификации несрастание переломов делят на две группы: биологически активные (жизнеспособные) и биологически неактивные (нежизнеспособные). Эти две группы подразделяют на более специализированные по причине их возникновения и рентгенологическому проявлению:
Очки при близорукости: как верно их подбирать?
Коррекция с помощью очков является наиболее безопасным способом восстановления зрения при близорукости, несмотря на инновационный подход со стороны производителей контактных линз. Что представляют собой очки для миопии? Такие очки оснащены вогнутыми стеклами. Их основная задача состоит в преломлении лучей света таким образом, чтобы фокус предмета оказался на поверхности сетчатки, как при нормальном зрении. Это, в свою очередь, позволяет объекту иметь четкие контуры, которые при миопии расплываются. Как правильно подобрать очки для коррекции близорукости? Это наиболее актуальный вопрос у тех людей, которые уже столкнулись с данной патологией
Итак, существует несколько моментов, на них следует обратить внимание
Разумеется, все процессы, начиная с обследования, важно проводить после консультации со специалистом. Бывают «плюсовые» модели, рекомендуемые при близорукости
Напомним, что обычно для коррекции миопии нужны «минусовые» линзы
Бывают «плюсовые» модели, рекомендуемые при близорукости. Напомним, что обычно для коррекции миопии нужны «минусовые» линзы.
Такой подход офтальмологи называют нетрадиционным, так как очки оснащены линзами с другими диоптриями. Помните, что только окулист, разобравшись с бинокулярным зрением и определив степень понижения зрения, может ответить на вопросы, какие очки нужны, с помощью каких очков будет происходить коррекция близорукости? Также только специалист поможет с выбором лекарственных препаратов, которые благотворно скажутся на глазах
Крайне важно, чтобы все вышеперечисленные процедуры проводились узкопрофильным специалистом на передовом оборудовании. Все дело в том, что неграмотный подбор очков может иметь массу последствий.
Аденоидит
Не стоит путать аденоидные вегетации с аденоидитом. Аденоиды — это разрастание носоглоточной миндалины, мешающее нормальному дыханию. Аденоидит — это воспаление в самой миндалине, по признакам схожее с симптомами простуды. Это две разные проблемы, соответственно и подходы к терапии тоже разные. Вылечить аденоиды (гипертрофию миндалины), то есть удалить лишнюю ткань в носоглотке, без хирургического вмешательства нельзя. Аденоидит же наоборот лечится консервативными способами: снимается отечность, воспаление исчезает, пропадают симптомы.
Аденоидит сопровождается следующими симптомами:
- повышение температуры тела;
- постоянно заложен нос, применяемые сосудосуживающие капли не эффективны;
- гнусавый голос;
- дыхание через рот;
- боль в горле;
- нарушение аппетита;
- кашель.
Повреждения тканей
Одной из распространенных причин гибели птицеедов становится повреждение тканей тела. Происходит вытекание жидкости беловатого оттенка (гемолимфа). Ткани могут травмироваться в результате падения паука с высоты, со стенки на камень или другую твердую поверхность.
По итогу может произойти разрыв брюшка. Паукообразные очень часто вступают в борьбу с крупными представителями тараканов, у которых шипованные лапки способны травмировать ткани птицееда. Сверчки так же могут причинить урон укусом.
Если повреждение несильное, то следует проследить за состоянием животного несколько часов для того чтобы убедиться не вытекла ли гемолимфа. Если нет, то лучше всего птицееда оставить в покое хотя бы на некоторое время.
Если все-таки заметны вытекания, то поврежденное место следует очень аккуратно намазать БФ-6 или вазелином. Вазелин помогает удержать вытекание жидкости. На следующем этапе паука нужно переместить в стерильное пространство.
Таким образом это поможет снизить риск заражения инфекционным заболеванием. Ни в коем случае не следует мазать раны и открытые поврежденные места зеленкой, перекисью водорода, йодом или марганцовкой. Паук может пострадать от отравления.
Некоторые заводчики рану присыпали обычной пшеничной мукой и заворачивали в мягкую салфетку. Таким образом рана постепенно заживала, а у паука не возникало болезненных ощущений и раздражений.
Даже если кровотечения удалось приостановить, существует высокая вероятность того, что паук может погибнуть. Как и человеческий организм, строение тела паука на 70 процентов содержит в себе жидкость. В периоды линьки пауки тратят наибольшее количество воды.
Повышенный уровень влаги способствует размягчению экзоскелета. Обезвоживание возникает в тот момент, когда гемолимфа вытекает. Организм паука может не осилить процесс линьки.
Клещи
Причины появления и размножения клещей могут быть разными: содержания в плохих условиях, где отсутствует вентиляция, недостаточный уровень влажности, мусор и остатки корма. Большое количество клещей беспокоит и раздражает птицееда, мешая ему жить.
Насекомое отказывается от приема пищи и становится активен только в ночные часы. Клещи способны проникать не только в легкие паука, но и в ротовое отверстие, таким образом повышая риск летального исхода. Зараженного паука необходимо переместить в другую емкость и стряхнуть с него клещей.
Грунт и подстилку нужно сразу же сменить и все как следует промыть горячей водой. Некоторое время птицееду следует находиться в другой емкости с сухой салфеткой.
Горбатка
Горбатка представляет собой миниатюрную мошку черного цвета. По внешним признакам она слегка напоминает дрозофилу, хотя имеет стройнее и меньше туловище. В отличие от клещей, горбатка не способна причинить весомый урон птицееду, однако является переносчиком опасных заболеваний.
Долговременное присутствие ее у паука вызывает стрессовую реакцию. Насекомое перестает принимать пищу и все чаще счесывает шерсть. Наибольшую опасность вызывают личинки.
Они питаются исключительно плотью. Профилактика очень похожа на способы лечения от клещей. Сперва мошек необходимо устранить, а затем полностью продезинфицировать аквариум.
Пойманным в дикой природе птицеедам чаще всего приходится страдать от заражения различными видами паразитов. Своевременная профилактика способна облегчить страдания насекомого, но не способна избавить его полностью от паразитирующих мошек.
Таким образом, специалисты рекомендуют приобретать птицеедов, выращенных в неволе.
Как протекает сахарный диабет у беременных?
Беременность при сахарном диабете может стать тяжелым испытанием для вас и ваших близких. Но все же преодолимым!
Течение сахарного диабета значительно изменяется во время беременности женщины.
Выделяют несколько стадий изменений в организме будущей мамы:
- Первый триместр отличается снижением уровня сахара в крови, поэтому необходимо уменьшить дозу инсулина до 1/3;
- На 13 неделе наблюдается повышение уровня сахара в крови, что может вызвать тяжелые состояния женщины, вплоть до комы. В этот период необходимо тщательно контролировать уровень глюкозы и соответственно увеличить дозу инсулина;
- С 32 недели уровень сахара в крови опять начинает снижаться и дозу инсулина уменьшают до 70- 80%;
- Во время родов из-за стресса, испытываемого женщиной, может развиться гипергликемия или же из-за сильной физической усталости организма — гипогликемия;
- После родов уровень сахара в крови резко снижается и достигает уровня, который был до беременности, только к 7-10 дню послеродового периода.
Во время беременности госпитализация женщин, страдающих сахарным диабетом, обычно происходит на первых неделях беременности с целью своевременного диагностирования и компенсации диабета.
На 20-24 неделе может наблюдаться ухудшение состояния здоровья женщины и тоже потребоваться госпитализация. Последний период, когда следует ожидать госпитализации, начинается с 32 недели, причиной может стать необходимость повторной компенсации диабета и определение сроков родоразрешения.
Беременность плохо влияет на состояние женщины, больной сахарным диабетом. Наблюдается обострение пиелонефрита, сосудистых заболеваний, появление отёков, повышение артериального давления. Иногда могут появляться судороги.
Беременность у больных диабетом может повлечь массу осложнений, вплоть до летального исхода матери или плода из-за диабетического поражения почек.
Выкидыш может произойти в 15-30% случаев на 20-27 неделе беременности.
Но не отчаивайтесь, при правильном и тщательном лечении вероятность угрозы выкидыша у многих беременных с сахарным диабетом не превышает таковую у здоровых женщин. Очень часты преждевременные роды у больных диабетом. Случаи внутриутробной гибели плода наиболее вероятны на 36-38 неделе. Это бывает при обострении диабета, гестозе и большой массе плода. Вероятность мертворождаемости составляет 29%.
Роды могут протекать тяжело из-за того, что дети у женщин, страдающих сахарным диабетом, рождаются крупными (рост может достигать 60 см, а масса тела — 4,5 кг). Часто случается травматизм, как детский, так и материнский. Увеличивается частота послеродовых инфекций, наблюдается недостаточная лактация у женщин, больных сахарным диабетом.
При плохом лечении и осложнениях сахарного диабета роды проводятся преждевременно (на 37 неделе). Часто требуется оперативное вмешательство и использование кесарева сечения. Но благополучно протекающая беременность при компенсированном сахарном диабете обычно заканчивается нормальными, своевременными родами без применения кесарева сечения. Главное, тщательно контролировать протекание заболевания и проводить полный курс терапии, назначенный лечащим врачом-эндокринологом. Не в последнюю очередь безопасность беременности и родов зависит от соблюдения диеты при сахарном диабете.