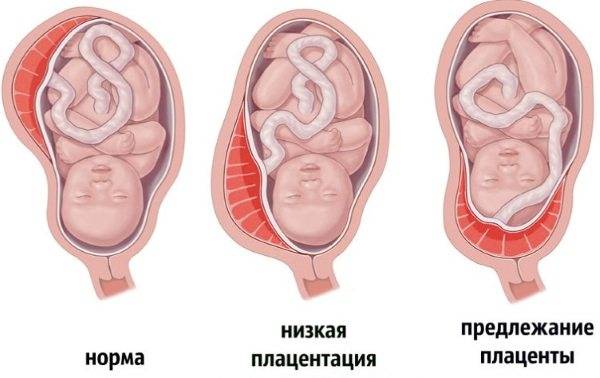
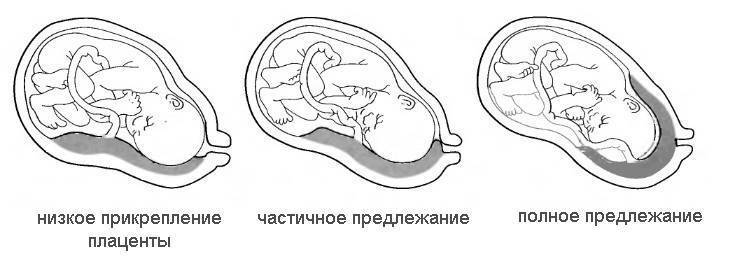
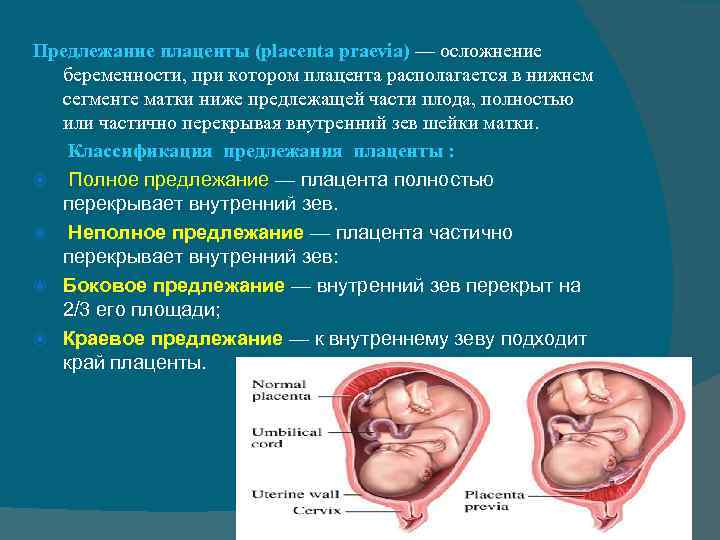
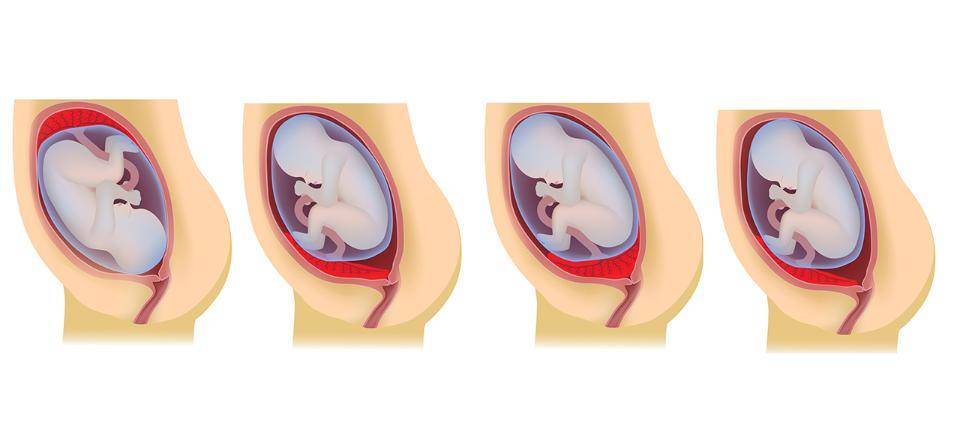
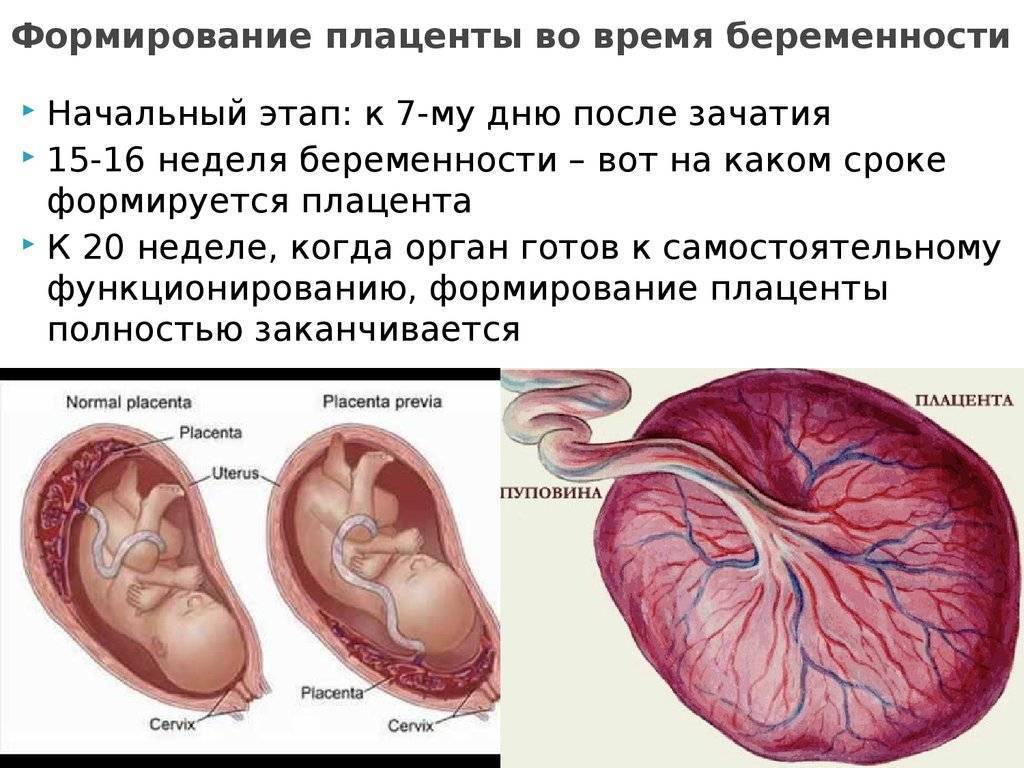
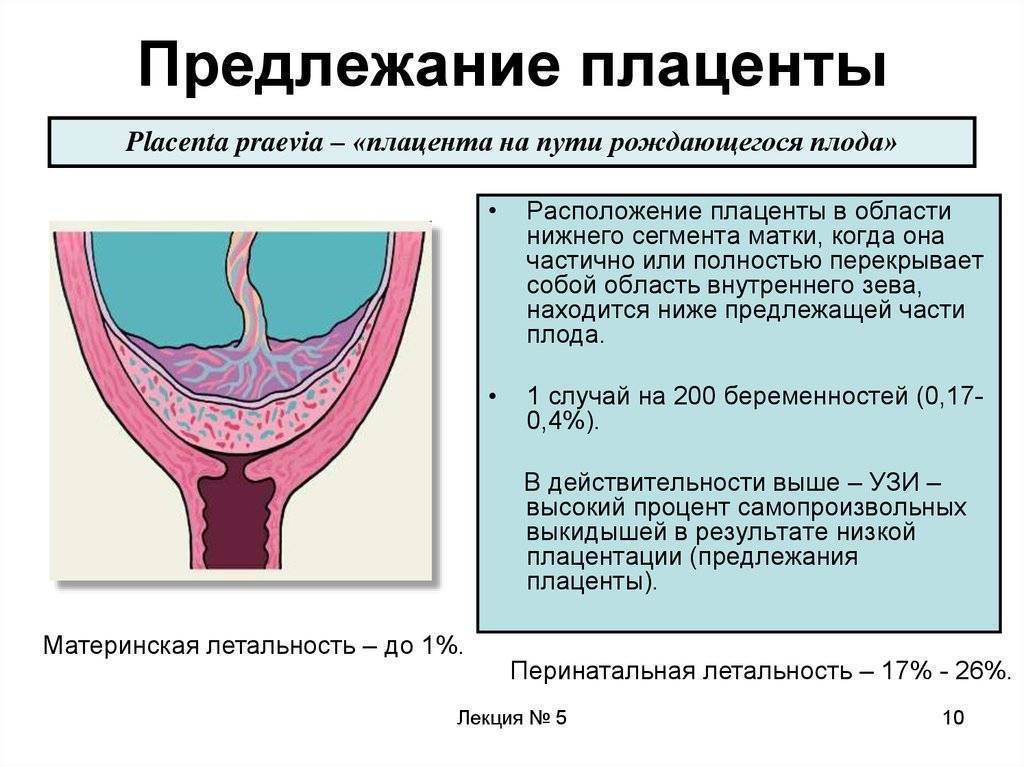
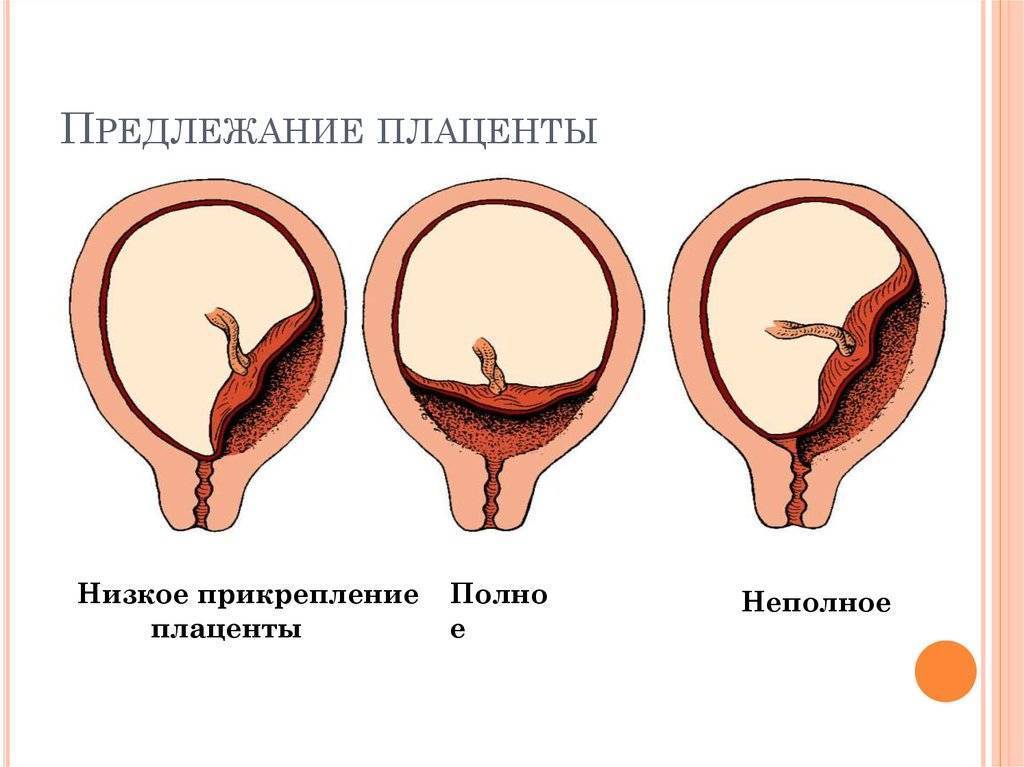
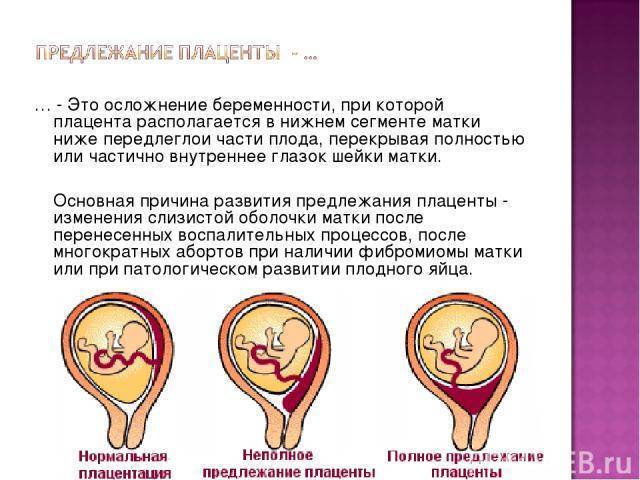
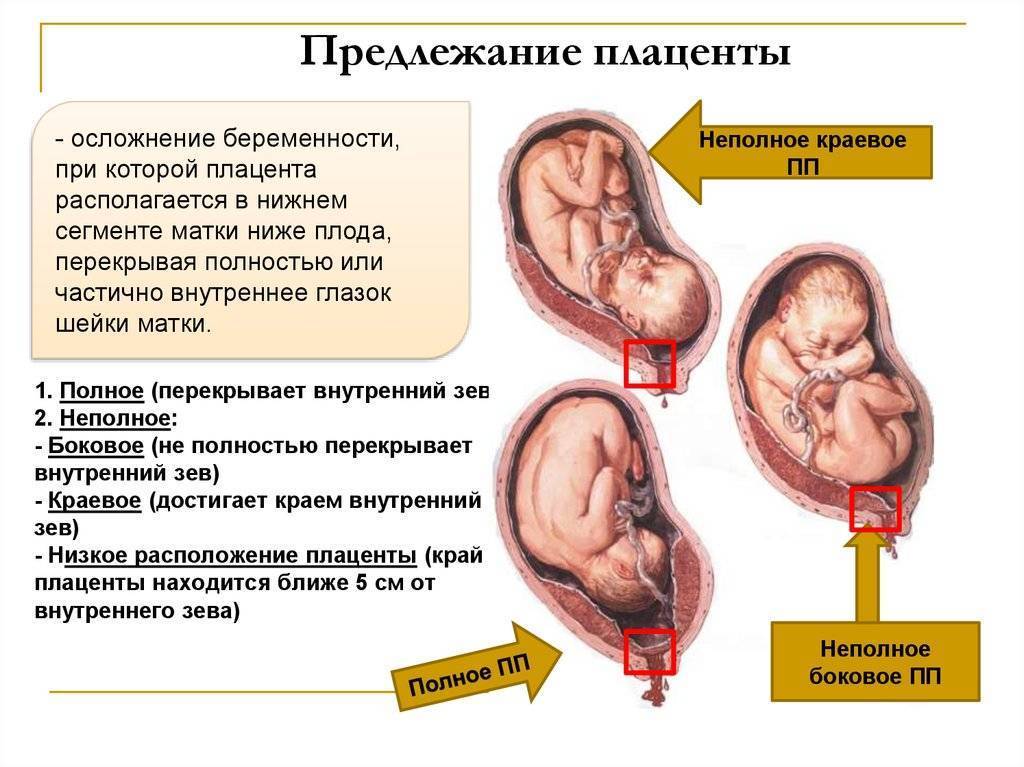
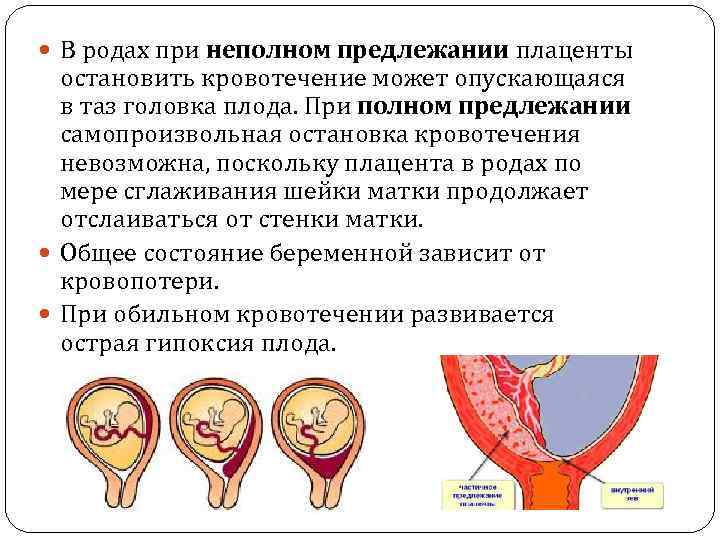
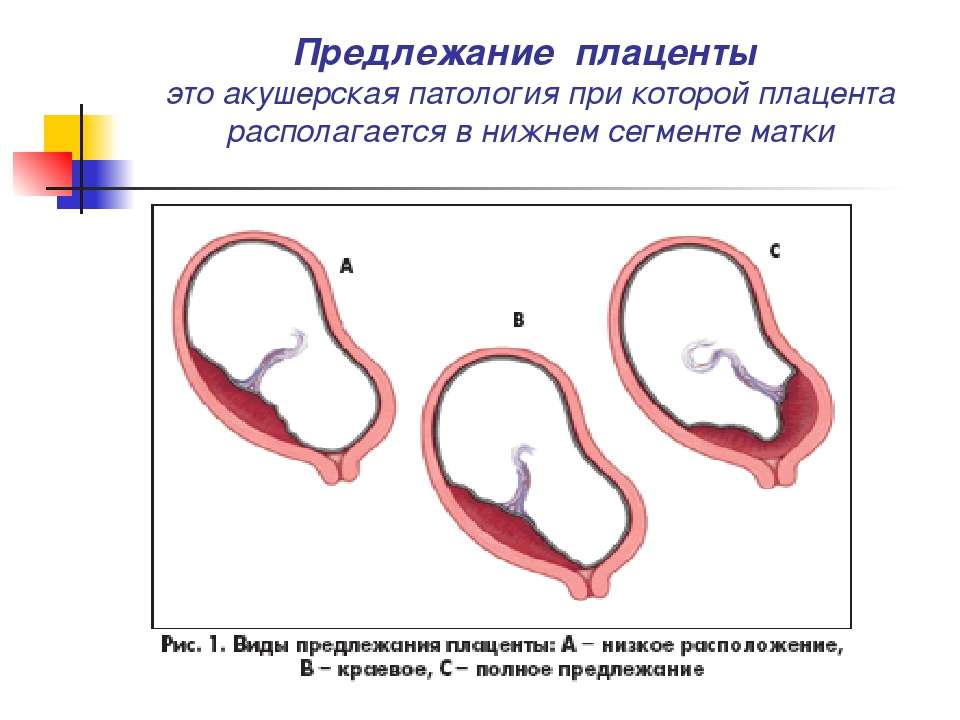
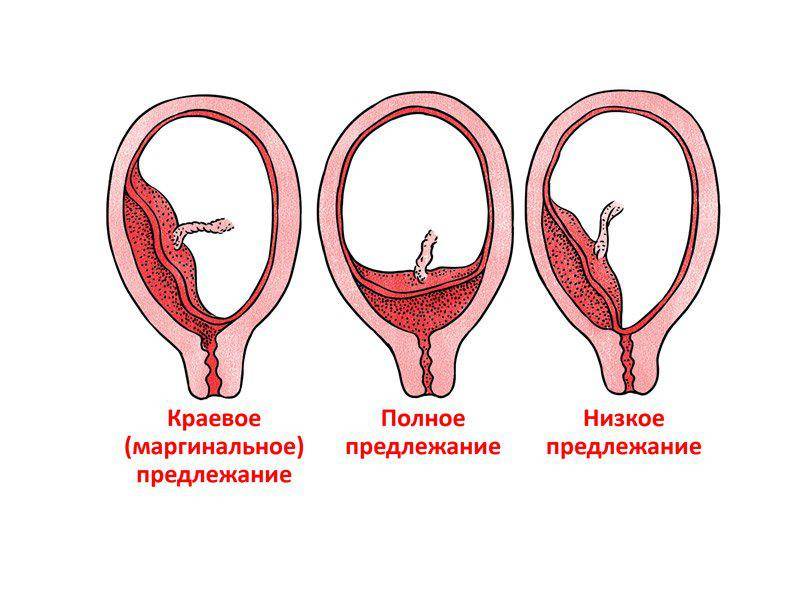
Что делать
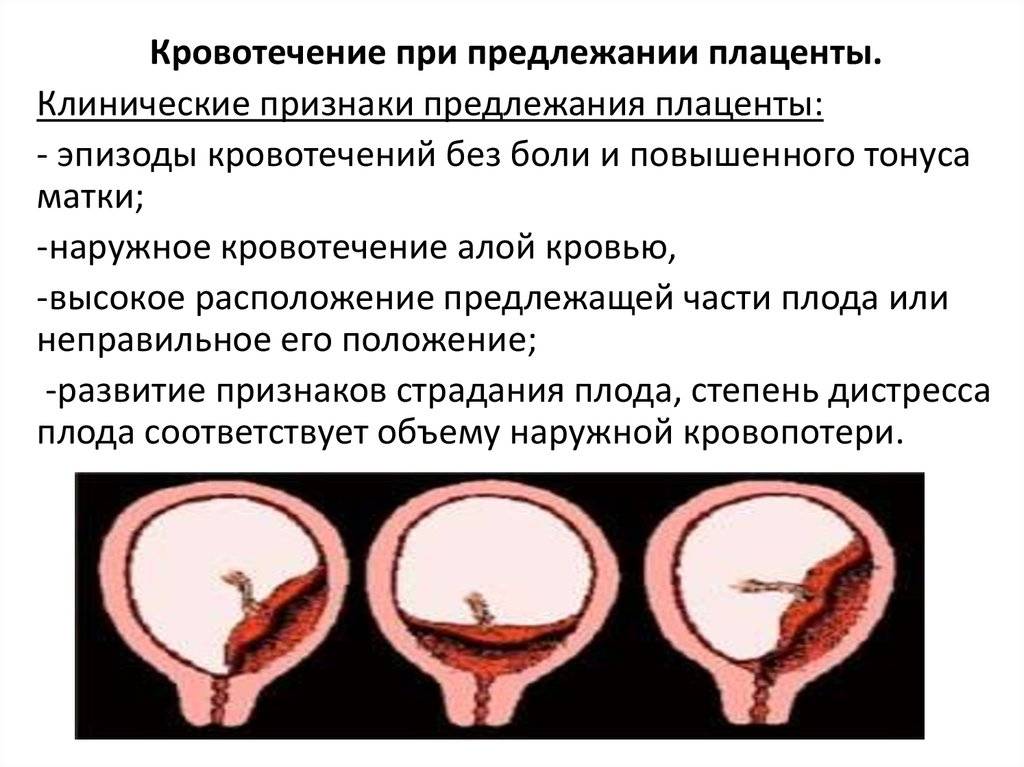
- анализ симптомов: выделений, болей в животе;
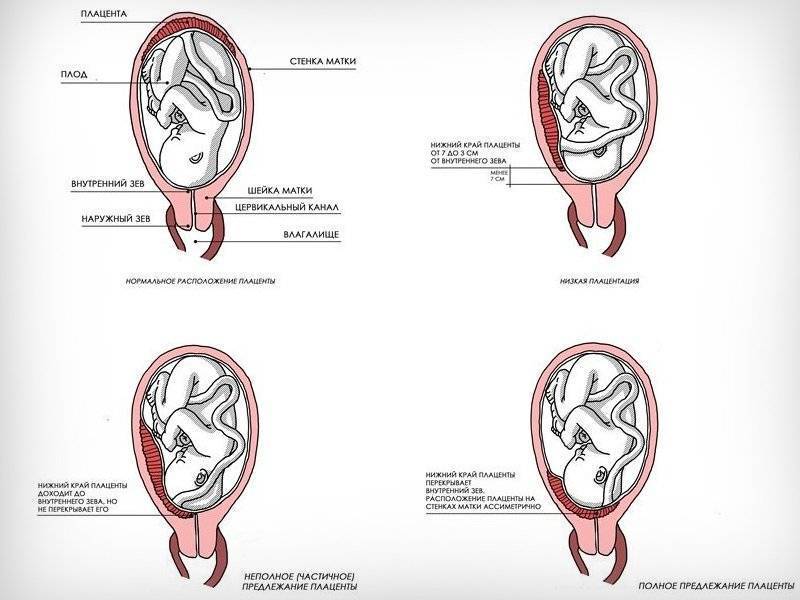
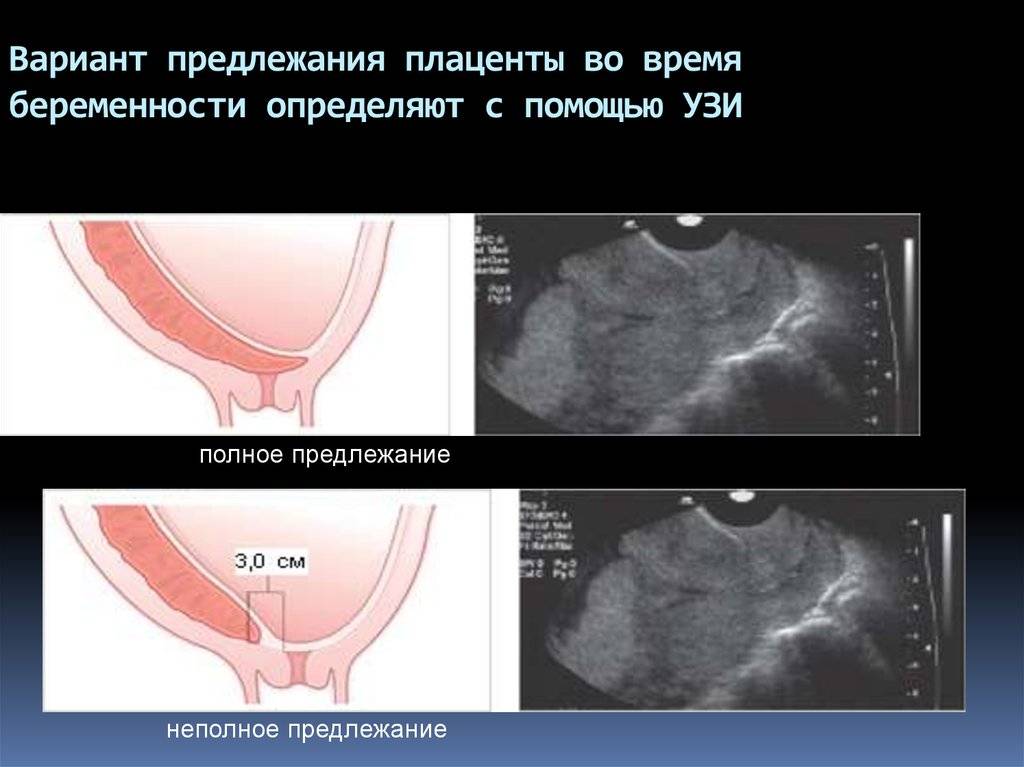
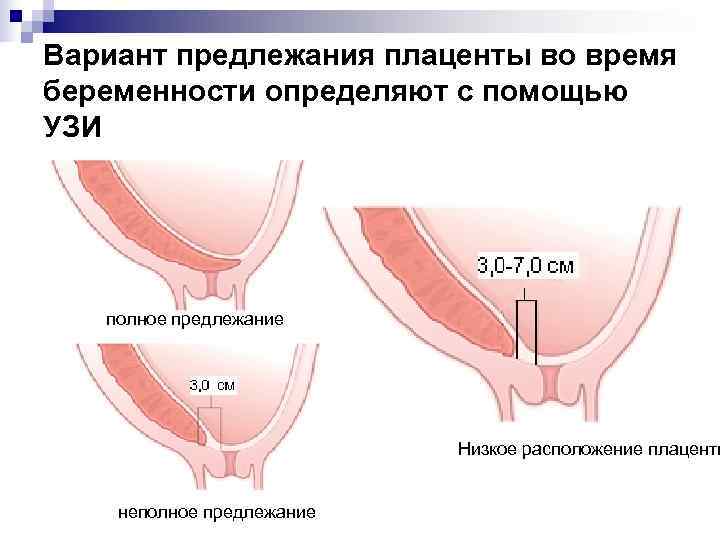
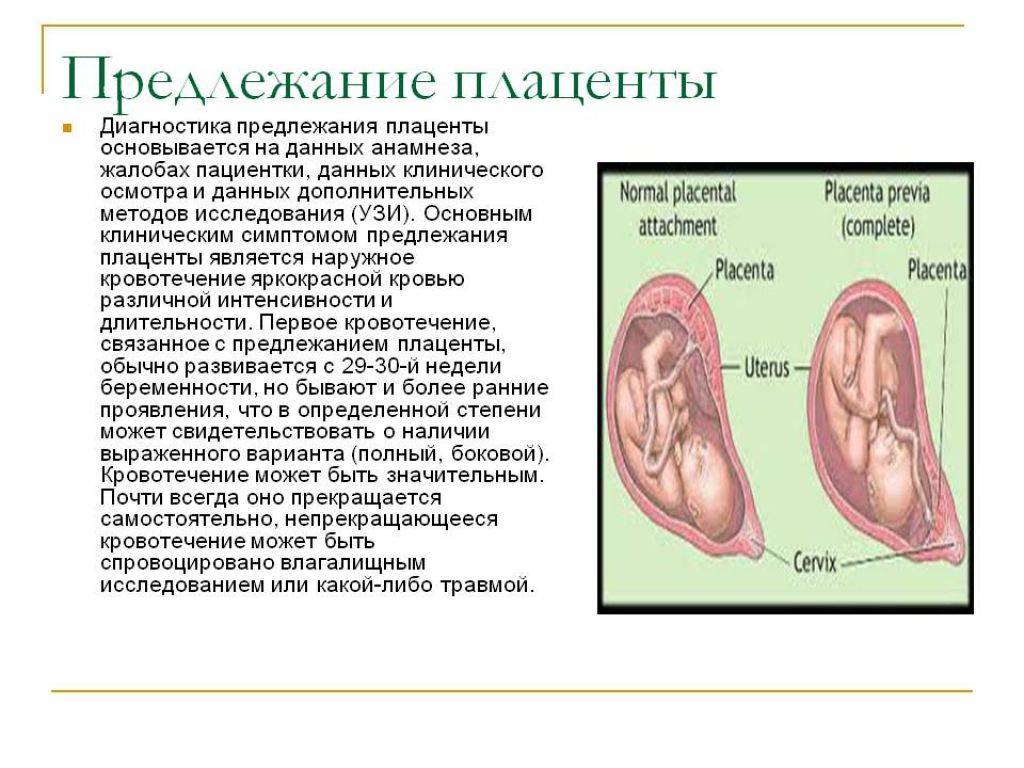
- ультразвуковое исследование – главный вид диагностики, безопасный и информативный. Проводится в 12, 19-20 и 30 недель;
- бимануальный осмотр влагалища (при условии отсутствия кровотечений).
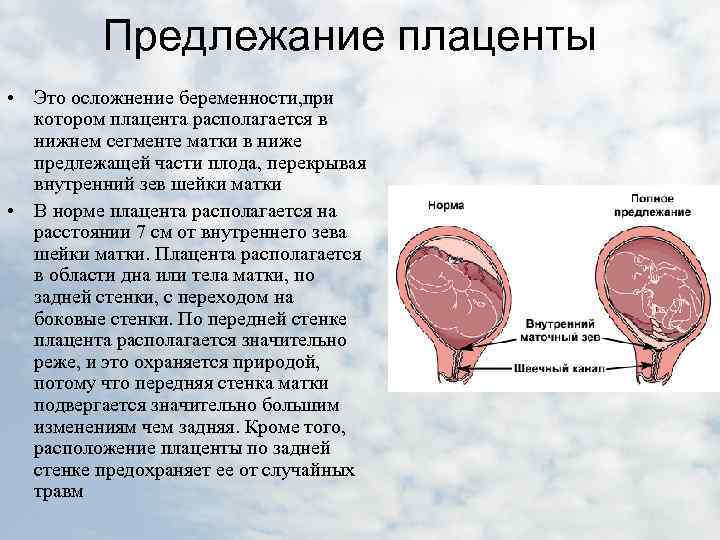
После подтверждения диагноза «низкое предлежание плаценты» врач назначает лечение и дает рекомендации для исправления ситуации. При желании и грамотных действиях расположение органа можно изменить.
Если беременность протекает нормально, а срок не достиг 35 недель, лечение консервативное. Показан строгий постельный режим, наблюдение за плодом и интенсивностью кровотечений. Запрещены любые нагрузки, половые контакты.
Рекомендуются регулярные обследования
Медикаментов, приподнимающих плаценту, нет. Назначают лекарства, помогающие улучшить состояние беременной и поспособствовать миграции детского места. Это:
- токолитики, спазмолитики – стимулируют растяжение нижних частей матки;
- средства, снижающие тонус миометрия;
- железосодержащие препараты – назначаются женщинам с кровотечениями для предотвращения железодефицитной анемии;
- медикаменты, активизирующие плацентарное кровообращение – чтобы избежать развитие гипоксии у плода;
- магнезия, глюкоза внутривенно, витамины.
Воспрепятствовать преждевременным родам при низкой плацентации помогает препарат Утрожестан. Для предупреждения нарушений дыхания у плода во время родов назначают глюкокортикостероиды.
Если предлежание частичное, сопровождается несильными кровотечениями, консервативное лечение помогает сохранить ребенка. Но женщина должна помнить, что при малейших выделениях и ухудшении самочувствия нужно незамедлительно вызывать скорую.
При сильных кровотечениях, плохом состоянии женщины беременность прерывают по жизненным показаниям.
Если терапевтические меры помогли сохранить плод до 36 недель, осуществляются искусственные роды. Экстренное родоразрешение проводится также в следующих случаях, независимо от сроков:
- сильные кровопотери (более 200 мл);
- падение давления, анемия;
- полное предлежание совместно с открывшимся кровотечением.
Снимок ультразвукового анализа
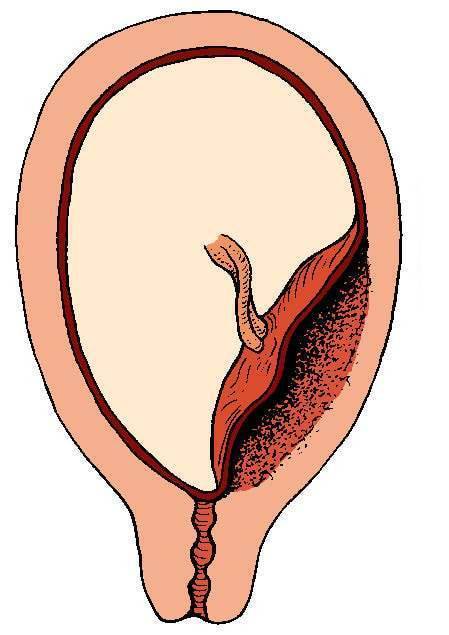
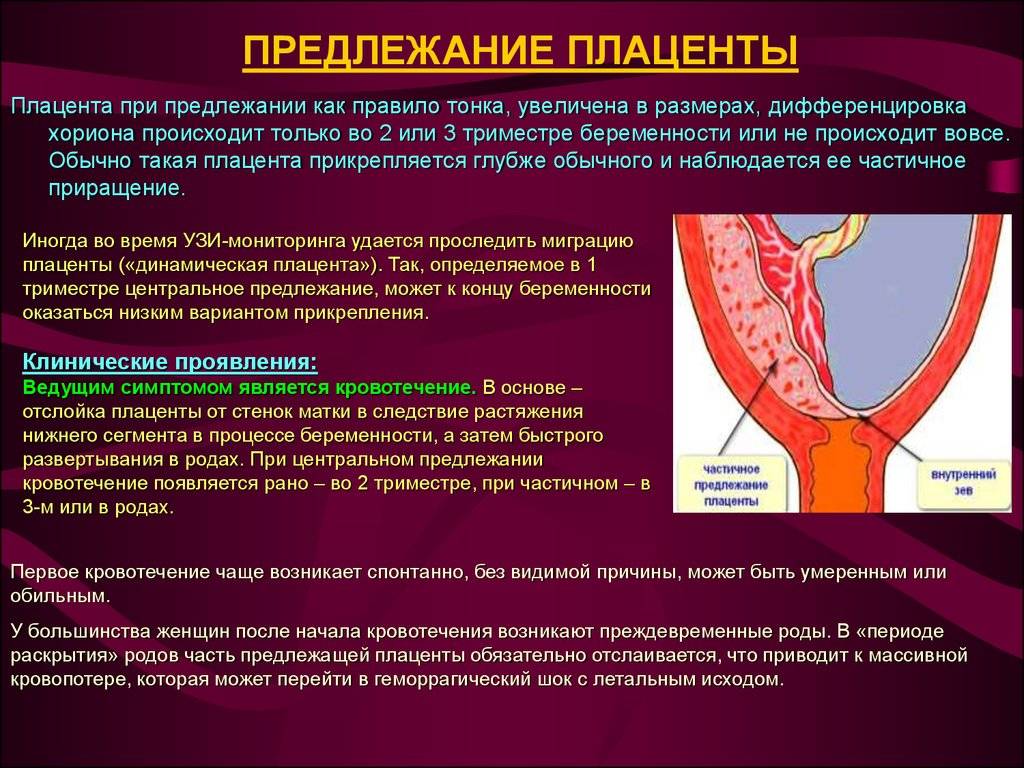
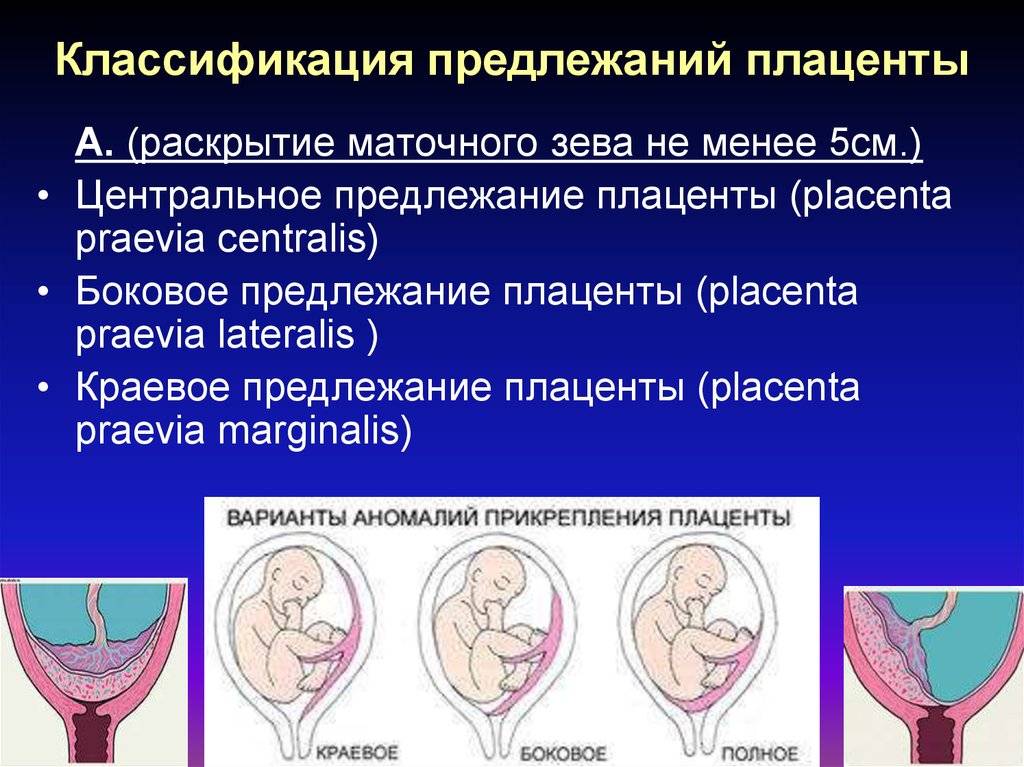
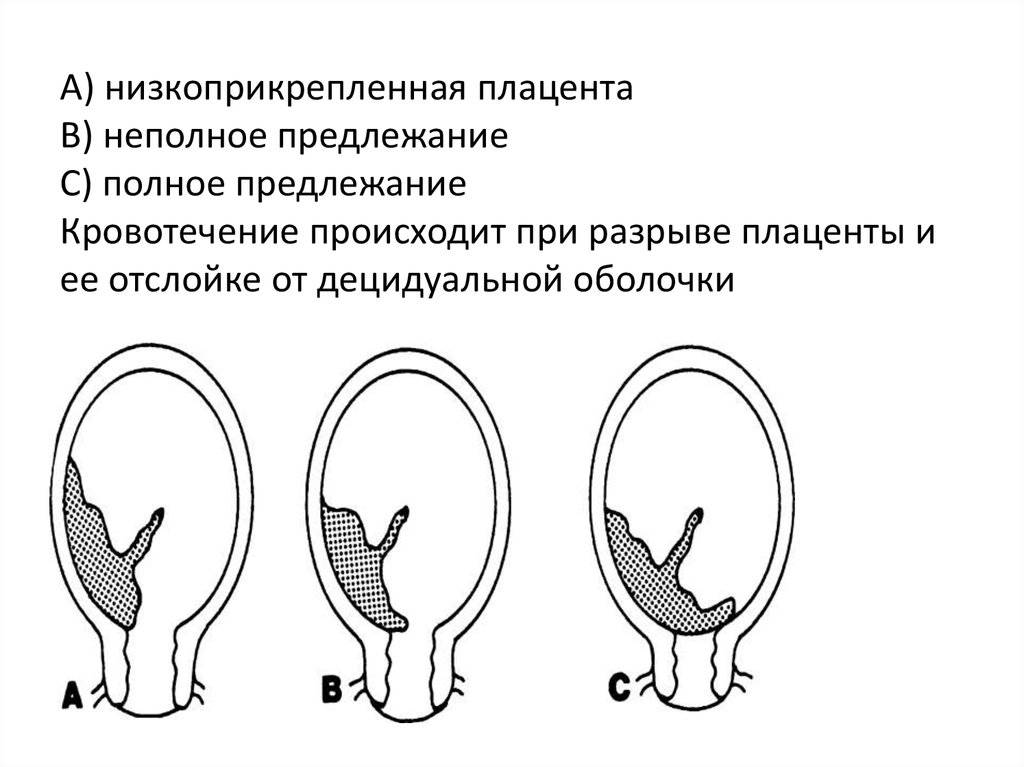
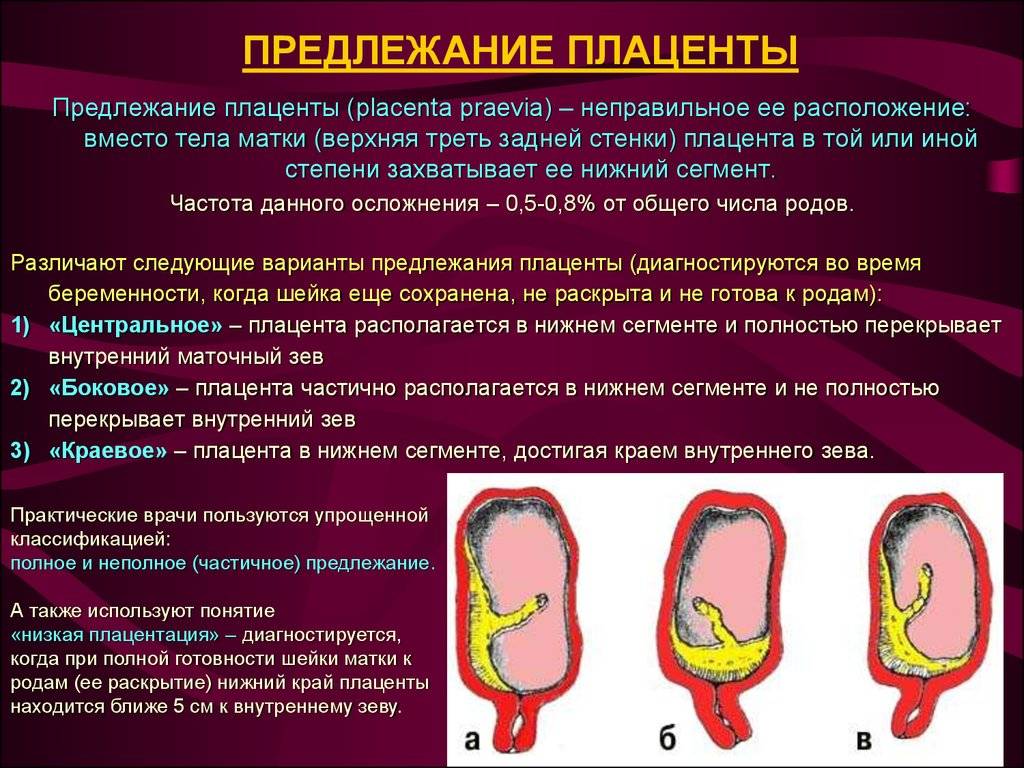
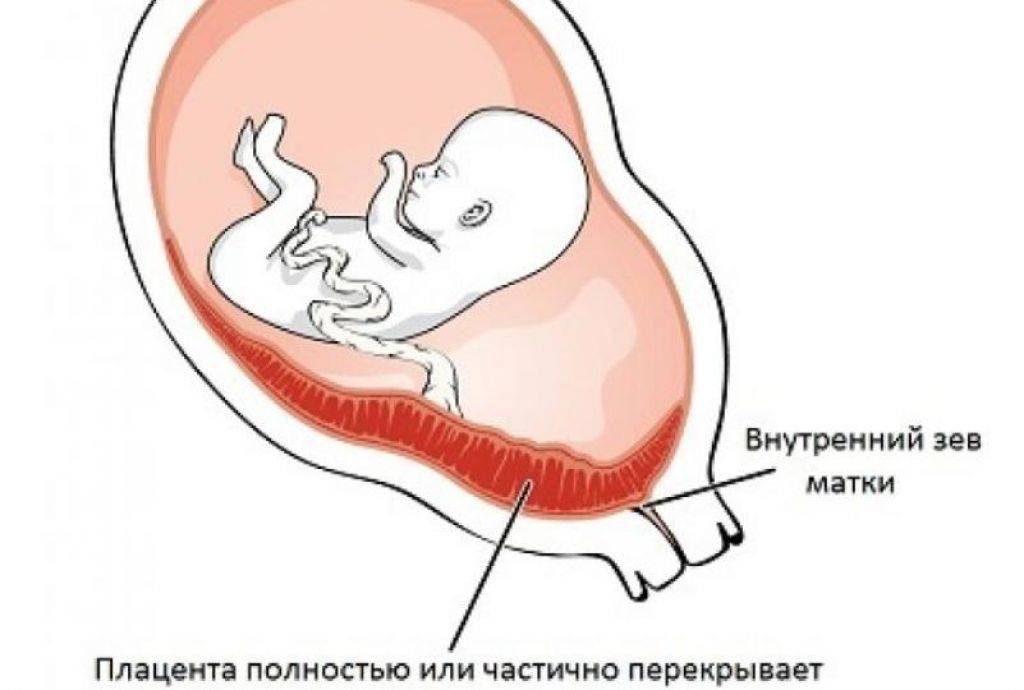
Выбор метода родоразрешения при условии донашивания беременности зависит от показаний. При полном предлежании зев матки закрыт, поэтому делают кесарево сечение. Его проводят также при:
- отслойке плаценты;
- многоводии;
- неправильном расположении малыша;
- рубцах на матке;
- многоплодной беременности;
- возрасте после 30 лет.
Если шейка матки не готова, головка ребенка маленькая, делают кесарево сечение.
Причины низкой плацентации
На сегодняшний день неизвестны причины возникновения низкой плацентации. Статистика показывает, что у повторнородящих женщин это состояние возникает чаще, чем у первородящих.
Существует несколько факторов, при которых может возникнуть низкая плацентация. К ним можно отнести кровотечения после родов; острый и хронический эндометрит; частые аборты или диагностическое выскабливание; патологию развития матки, в том числе опухоли; кесарево сечение и операции по поводу удаления миоматозных узлов. Также данное состояние чаще развивается у курящих женщин, при многоплодной беременности, большом количестве родов, а также у женщин старше 35 лет.
 Многоплодная беременность
Многоплодная беременность
При нормальном течении оплодотворенная яйцеклетка внедряется в стенку матки и образует углубление. В тот же момент начинает формироваться плацента. Если по каким-либо причинам прикрепление невозможно (имеются рубцы, узлы или врожденные дефекты), яйцеклетке приходится искать другое место для закрепления. Именно в этом случае может возникнуть низкая плацентация.
Хотя низкая плацентация и не является патологическим состоянием, она может стать причиной многих опасных проблем. Неправильное расположение плаценты может стать причиной её преждевременной отслойки. Кроме того, у женщин с таким диагнозом существует большая вероятность развития гипоксии и гипотрофии плода.
Особого лечения этого состояния нет. Достаточно регулярно посещать гинеколога и не волноваться лишний раз.
Как рожать с предлежанием плаценты
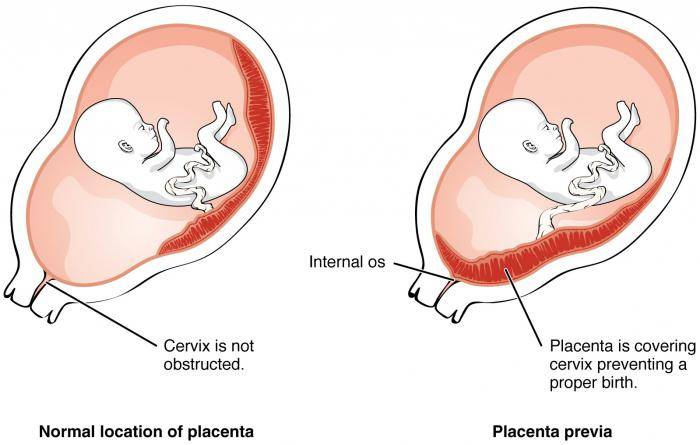
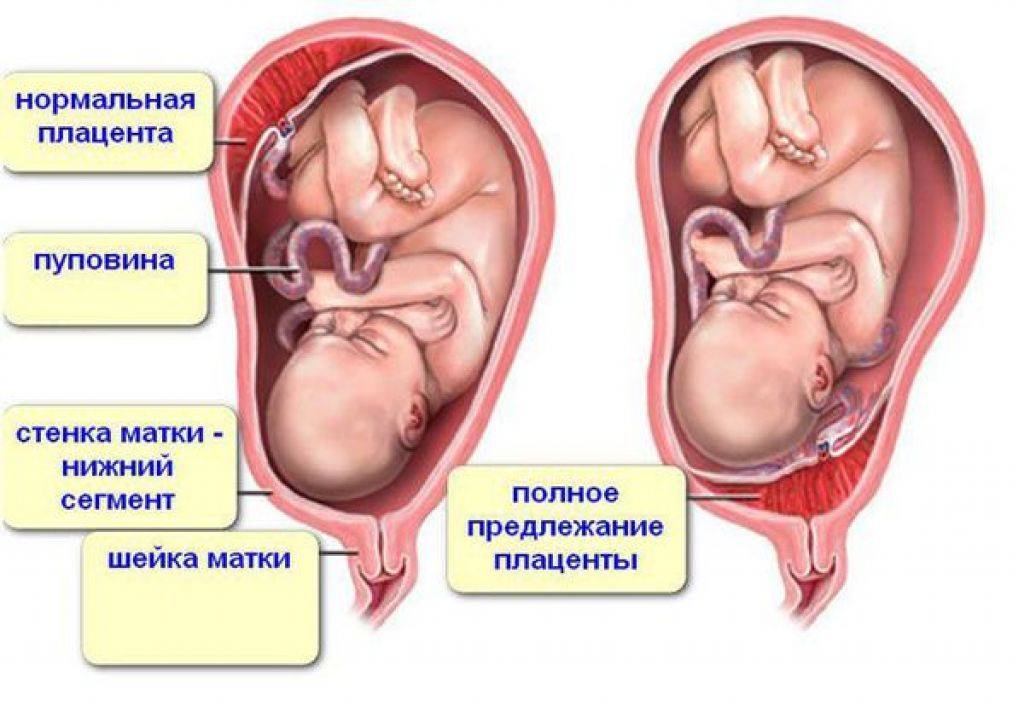
Увы, при полном предлежании плаценты возможность естественных родов совершенно исключена. Ведь чтобы освободить путь ребенку, плацента должна полностью отделиться и выйти из матки. А как только он отделится, ребенок лишится кислорода и рефлекторно попытается вдохнуть – попросту утонет во внутриутробной жидкости. Вот почему беременных не выписывают из стационара, даже если у них нет кровотечений. Внезапно начавшееся кровотечение, падение артериального давления, критические показатели гемоглобина – все это прямые показания к экстренному кесареву сечению.
Также кесарево сечение выполняют при наличии рубцов на матке, многоплодной беременности и неправильном положении плода, что особенно часто встречается при предлежании плаценты.
Если ребенок расположен правильно, кровотечения нет или оно небольшое, шейка матки готова к раскрытию, то производится вскрытие плодного пузыря. Ребенок опускается и прижимает своей головой плаценту к стенке матки, не давая ей отслоиться. Одновременно малыш давит на шейку матки, заставляя ее раскрываться быстрее. Ели кровотечение не только не останавливается, но даже усиливается, проводится экстренная операция.
Еще одна проблема родов с предлежанием плаценты, это… отделение последа после рождения ребенка! Казалось бы, в чем проблема – плацента и так норовила отслоиться на протяжении 9 месяцев. Однако матка после родов сокращается неравномерно. Сильнее всего – верхний отдел, где находится дно матки. А растянутый нижний сокращается гораздо дольше и слабее. Поэтому, во-первых, участки плаценты, которые не отделились в ходе потуг, потом отделяются с большим трудом. А во-вторых, после ее отделения возникают обильные маточные кровотечения, поскольку слабые спазмы «не пережимают» мелкие кровеносные сосуды.
На передней стенке
Почему происходит фиксация плаценты по передней стенке? Точных причин такой локализации плаценты нет, но существует ряд факторов из – за которых плацента просто не может прикрепиться в другом месте, по ряду некоторых факторов.
Выделяют такие факторы:
- Наличие участков подвергшихся структурной и функциональной перестройки в результате частых воспалений или эндометриоза;
- Доброкачественные новообразования (миома матки);
- Наличие более чем одного плода (многоплодие);
- Индивидуальные особенности яйцеклетки;
- Наличие рубцовых изменений после перенесенных аборто, а также других манипуляций выполненных с диагностической или лечебной целью.
Так как имплантация плодного яйца может произойти только в здоровый и функционально полноценный эндометрий полости матки, а наличие рубцовой ткани или каких-либо других морфологических изменений, не позволяет плодному яйцу внедриться на таком участке, и для этого находится другое, более подходяще место, хоть и оно не является «безопасным» для течения беременности.
Ворсинчатая и основная децидуальная оболочка
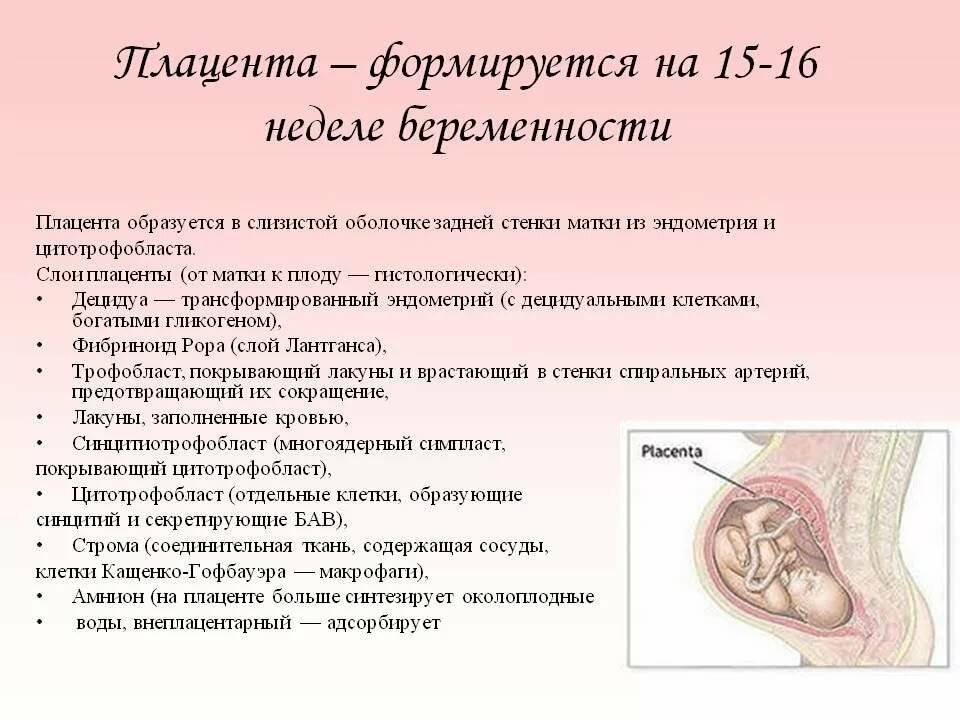
В первые недели развития ворсинки покрывают всю поверхность хориона. В течение беременности ворсинки на эмбриональном полюсе продолжают расти и распространяться, давая начало ворсинчатому хориону. Ворсинки на противоположном полюсе дегенерируют, и к третьему месяцу эмбриогенеза образуется гладкий хорион. Разница в строении эмбрионального и протиембрионального полюсов хориона сказывается также и на структуре отпадной (децидуальной) оболочки, которая является функциональным слоем эндометрия и отторжения которой происходит при родах.
Часть отпадной оболочки над ворсинчатым хорионом — основная отпадная оболочка (базальная децидуальная оболочка) состоит из компактного слоя крупных децидуальных клеток, которые наполнены липидами и гликогеном. Децидуальный слой над протиембриональным полюсом называется сумочноотпадной оболочкой (капсулярной децидуальной оболочкой). При увеличении размеров хорионического пузыря этот слой растягивается и дегенерирует.
В связи с этим гладкий хорион вступает в контакт со стенкой матки и образуется пристеночная отпадная оболочка (париетальная децидуальная оболочка), с которой он сливается, облитерируя полость матки. Следовательно, единственной частью хориона, которая участвует в процессе обмена веществ, является ворсинчатых хорион, что вместе с отпадной оболочкой образует плаценту. При слиянии амниона и хориона образуется амниохориальная оболочка, которая облитерирует хорионическую полость. Именно эта оболочка и разрывается во время родов (при отхождении околоплодных вод).
Диагностика
Определить патологическое развитие матки можно во время УЗИ-обследования органов малого таза. Для уточнения диагноза и определения степени деформации органа прибегают к нескольким видам аппаратной диагностики:
- гистероскопия – малоинвазивная процедура по выявлению внутриматочных патологий;
- лапароскопия – обследования полости матки с помощью удлиненного эндоскопа;
- магнитно-резонансная терапия – получение томографических снимков для исследования степени удвоения матки и деформации тканей .
В случае подтверждения диагноза хирургом определяется наиболее подходящий метод удаления перегородки внутри детородного органа. Резекция рудиментарного «рога» и пластика полости матки впоследствии снижают вероятность развития осложнений во время беременности на 55-60%.
Стоит ли переживать, если на УЗИ обнаружились нарушения плаценты?
Плацента развивается из клеток плодного яйца, а не из материнских клеток, поэтому идеальным орган быть не может. Нарушения бывают легкие, умеренные и значительные. При обнаружении отклонений ставится диагноз недостаточность плаценты.
Гинекологи считают, что опасны для плода только значительные изменения, так как благодаря обширной сосудистой сети, орган может выполнять все функции даже при частичном повреждении либо отслойке.
Чтобы понять, насколько опасны изменения, недостаточно оценить степень проблем в плаценте, важно учитывать качество развития плода. Если наблюдаются несоответствие параметров роста и развития, нормам по сроку, нужно бить тревогу и принимать меры
Если малыш развивается нормально, можно ограничиться наблюдением. Для этого делаются внескрининговые (внеплановые) УЗИ.
Плацента – новый орган беременной
Многие будущие мамы с волнением ожидают рождения малыша, отслеживая его рост по неделям и даже по дням. Но мало кто задумывается, что вместе с малышом внутри женщины появляется и развивается уникальный новый орган – плацента. И орган, между прочим, немаленький – весит целых полкило! Если же говорить о ее функциях, то становится понятно, что не «целых», а «всего» полкило.
- Во-первых, она позволяет забрать из крови матери воду, электролиты, питательные и минеральные вещества, витамины, а главное – кислород. Но при этом кровь мамы и малыша не смешивается – не чудо ли?
- Во-вторых, удалить из организма малыша все лишнее, в первую очередь – углекислый газ, ведь малыш дышит, хоть и не делает вдохов и выдохов.
- В-третьих, плацента вырабатывает (или способствует выработке) различных гормонов: в их числе и хорионический гонадотропин, и прогестерон, пролактин, и эстрогены, и это еще далеко не полный список.
- Наконец, плацента – это своеобразный «сторож», забирающий из крови матери полезные вещества (например, некоторые антитела, которые обеспечивают ребенку иммунную защиту с рождения) и не пропускающий вредные.
Меры предосторожности
Следует также отметить, что при предлежании плаценты следует всегда иметь в виду возможность развития сильного кровотечения. Поэтому необходимо обговорить с врачом заранее, что делать в таком случае, в какой стационар ехать. Оставаться дома, даже если кровотечение необильное, опасно. Если предварительной договоренности нет, нужно ехать в ближайший родильный дом. Кроме того, при предлежании плаценты нередко приходится прибегать к переливанию крови, поэтому, если вам поставили такой диагноз, узнайте заранее, кто из родственников имеет ту же группу крови, что и вы, и заручитесь его согласием при необходимости сдать для вас кровь (родственник должен заранее сдать анализы на ВИЧ, сифилис, гепатиты). Можно договориться в стационаре, где вы будете наблюдаться, чтобы ваши родственники заранее сдали для вас кровь. При этом необходимо заручиться гарантией того, чтобы кровь была использована именно для вас — и только если вам она не понадобится, ее передадут в общий банк крови. Было бы идеально, чтобы кровь сдавали для себя вы сами, но это возможно только в том случае, если ваше состояние не вызывает опасений, все показатели в норме и нет кровянистых выделений. Кровь для хранения можно сдать несколько раз в течение беременности, однако при этом также необходимы гарантии, что ваша кровь не будет использована без вашего ведома.
Хотя предлежание плаценты — серьезный диагноз, современная медицина позволяет выносить и родить здорового ребенка, но лишь при условии своевременной диагностики этого осложнения и при неукоснительном соблюдении всех назначений врача.
Когда все будет уже позади и вы с малышом окажетесь дома, постарайтесь правильно организовать свою жизнь. Старайтесь больше отдыхать, правильно питайтесь, обязательно гуляйте с малышом. Не забывайте о поливитаминах и препаратах для лечения анемии. По возможности, не отказывайтесь от грудного вскармливания. Это не только заложит фундамент здоровья малыша, но и ускорит восстановление вашего организма, т.к. стимуляция соска при сосании заставляет матку сокращаться, снижая риск послеродовых кровотечений и воспалений матки. Желательно, чтобы первое время вам кто-то помогал в уходе за ребенком и домашних делах, ведь ваш организм перенес непростую беременность, и ему необходимо восстановиться.
https://youtube.com/watch?v=lfI4iyBfUD8
Роды
Если роды проходят физиологически через естественные родовые пути, то ни каких трудностей такое расположение плаценты не вызывает.
Если в родах приходится прибегнуть к оперативному ведению (Кесарево сечение), то в этом случае есть опасность повреждение плода и его оболочек во – время осуществления оперативного доступа (лапаротомии).
Если разрез будет выполнен в том месте, где прикрепляется плацента, то это может грозить массивным кровотечением и гибелью не только плода, но и матери. Для этого специалисты, еще до наступления периода родов, оценивают все особенности расположения плода и плаценты, для этого выполняют УЗИ и другие безопасные исследования, по показаниям.
Рекомендации женщинам с низкой плацентой
Несмотря на высокотехничные достижения в области медицины, сегодня все еще не существует лекарственной терапии для глобального решения проблемы низкой плаценты. Однако некоторые препараты назначаются для снижения рисков, сопряженных с этим состоянием. К примеру, низкое расположение плаценты при беременности может сопровождаться кровотечениями, которыми могут быть как небольшими, так и обильными. Чтобы свести этот риск к минимуму, врачи могут назначать спазмолитические препараты. Также могут назначаться витамины группы В и Е, препараты с содержанием железа и фолиевая кислота в качестве терапевтических средств, чтобы улучшить общее состояние женщины.
Структура плаценты
В начале четвертого месяца развития плацента является сложившейся и состоит из двух частей: плодовой части, образованной ворсинчатые хорионом и материнской части, образованной основной отпадной оболочкой. Со стороны плода плацента ограничена хорионической пластинкой, а с материнской стороны — основной отпадной оболочкой, децидуальная пластинка которой глубоко врастает в плаценту.
В области соединения трофобласт и децидуальные клетки смешиваются. Этот участок характеризуется наличием децидуальной и гигантских синцитиальных клеток и богатым межклеточным аморфным веществом. К этому времени большинство клеток цитотрофобласта дегенерирует. Между хорионической и децидуальной пластинками расположены заполненные материнской кровью межворсинчатые пространства. Они развиваются из лакун синцитиотрофобласта и выстланы синцитием эмбрионального происхождения. Ветви ворсинок находятся в межворсинчатых кровяных лакунах.
В течение 4-5 мес отпадная оболочка образует многочисленные перегородки — децидуальные септы, которые выступают в межворсинчатые пространства, но не достигают хорионический пластинки. Такие септы имеют сердцевину из материнской ткани. Но их поверхность покрыта слоем синцития, который отделяет материнскую кровь в межворсинчатых лакунах от плодовой ткани ворсинок. Благодаря развитию септ плацента разделяется на отделы — котиледон. Вследствие того, что децидуальные септы не достигают хорионической пластинки, межворсинчатые пространства разных котиледонов сохраняют между собой контакт.
Вместе с ростом плода и расширением матки имеет место рост плаценты. Увеличение площади поверхности плаценты происходит по мере увеличения матки, в конце беременности плацента занимает около 15-30% внутренней поверхности матки. Рост толщины плаценты обусловлено разветвлением существующих ворсинок, а не их последующей пенетрацией в материнские ткани.
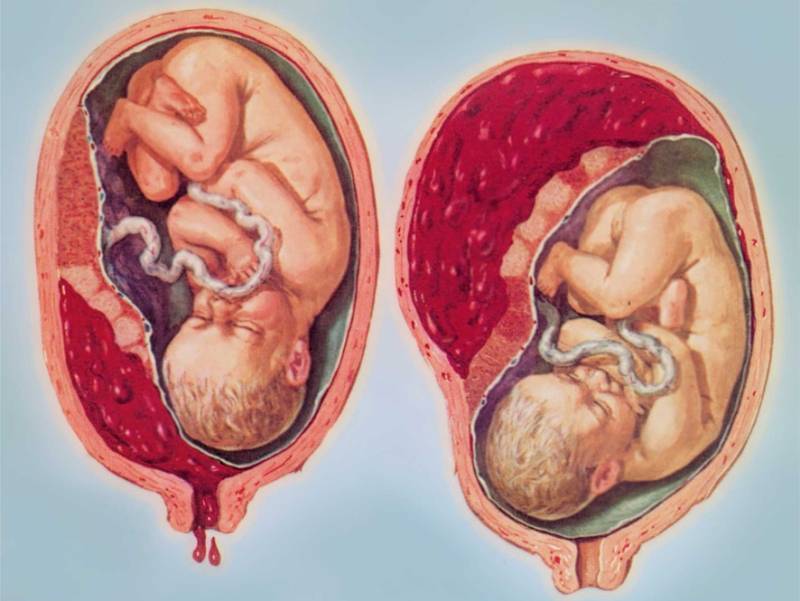
Что такое преждевременная отслойка плаценты и от чего она происходит
Преждевременная отслойка плаценты – это осложнение, которое может наступить во время беременности и родов, до рождения ребенка. По статистическим данным, преждевременная отслойка плаценты при беременности происходит в 0.4-1.4% случаев. Несмотря на низкий процент вероятности, преждевременная отслойка плаценты – серьезное состояние, которое требует быстрой и квалификационной помощи врачей.
Преждевременная отслойка плаценты может быть:
- Не прогрессирующей. На месте отслоения образуется тромб, и кровотечение останавливается. Далее беременность развивается, как обычно.
- Прогрессирующей. Отслойка постепенно увеличивается, при этом может нарушаться беременность.
По локализации процесса выделяют:
- Периферическое отслоения.
- Центральное отслоения. (Кровотечения из половых органов может не быть).
К сожалению, преждевременная отслойка плаценты может произойти на любом триместре. В зависимости от срока беременности, отслойка плаценты имеет свои особенности.
Отслоение в первом триместре
В первые 6 недель беременности на месте будущей плаценты находится ее предшественник – хорион. Отслойка хориона происходит достаточно часто по разным причинам. При своевременном обращении к врачу, беременность можно сохранить. Для диагностики отслойки предшественника плаценты проводят ультразвуковое исследование. Если беременность удалось стабилизировать, она протекает нормально.
Преждевременная отслойка плаценты во втором триместре
С 13 по 27 неделю отслойка плаценты проявляется следующими симптомами:
- головокружение;
- общая слабость;
- повышенный тонус матки (орган становится напряженным и болезненным).
Из-за отслоения плаценты ребенок не получает достаточное количество кислорода – развивается гипоксия плода. Подвижность ребенка повышается, снижается или исчезает вообще. Кроме этого у некоторых женщин возможно кровотечение различной интенсивности.
Преждевременная отслойка плаценты в третьем триместре
Чаще всего плацента отслаивается на 28-36 неделе. Женщина чувствует боль, начинается кровотечение (или не начинается при центральной отслойке), ребенок не получает кислород. Если кровотечение остановить не удается консервативно (используя медикаменты), матку иногда удаляют.
При частичной отслойке плаценты, при условии хорошего самочувствия женщины и отсутствии кровотечения, врачи ждут, когда роды начинаются самостоятельно.
Как избежать предлежания плаценты
Вероятно, если вы только задумались о предстоящей беременности, вам хочется избежать такого неприятного осложнения, как предлежание плаценты. Для этого нужно:
-
избегать прерывания беременности, особенно медицинских абортов (на сроке до 12 недель), отдавая предпочтение другим способом контрацепции;
-
вовремя и до конца лечить любые воспалительные заболевания репродуктивных органов;
-
при наличии гормональных нарушений следовать всем рекомендациям гинеколога-эндокринолога.
К счастью, даже полное предлежание плаценты – не приговор. Акушеры помогут вам выносить и родить здорового ребенка, главное – спокойствие и точное соблюдение всех врачебных рекомендаций!
21.08.2018
Подготовила Анна Первушина
для беременных, кесарево сечение, подготовка к родам Другие статьи автора
Также в разделе
| Послеродовая контрацепция Большинство женщин в послеродовом периоде сексуально активны, поэтому контрацепция после родов остается актуальной. В настоящее время рекомендуют несколько… | |
| Послеродовые заболевания (неинфекционные) Послеродовые заболевания (синоним пуэрперальные заболевания) — заболевания, развивающиеся в послеродовом периоде, связанные с беременностью и родами…. | |
| Киста желтого тела Киста желтого тела возникает вследствие скопления жидкости в месте лопнувшего фолликула, иногда может содержать кровь. Такие кисты возникают только при… | |
| Уреаплазмоз Уреаплазмоз — болезнь мочеполовой системы из класса ЗППП (заболеваний, передающихся половым путем), которой подвержены как мужчины, так и женщины…. | |
| Неотложные состояния при родах Беременность требует существенной физиологической адаптации всех органов и систем для обеспечения нормального роста и развития плода, а также родов и… | |
| Инфекции мочеполовой системы у женщин Одними из наиболее частых инфекций нижних отделов мочеполовой системы, с которыми может встретиться акушер-гинеколог, являются инфекции мочевыводящих путей…. | |
| Преждевременное половое развитие ребенка Нарушения полового созревания у девочек составляют 3-4% случаев. Существенную роль в развитии заболевания играют наследственная предрасположенность, а также… | |
|
Гинекологические операции (оперативная гинекология) Гинекологические операции условно делятся на две группы: небольшого и большого объема.
Операции небольшого объема |
|
| Воспаление придатков: симптомы и лечение Воспаление придатков матки — гинекологическая патология, которая может возникать у девушек и женщин любого возраста. Если воспаление вовремя не обнаружить… | |
| Все о контрацепции Во всем мире ежегодно около 14 млн. молодых девушек до 20 лет имеют нежелательную беременность. Вероятность того, что эта беременность закончится ее прерыванием… |
Почему возникает предлежание плаценты
Когда оплодотворенная яйцеклетка попадает из маточной трубы в тело матки, она естественным образом оказывается в самом ее верху, где и находятся выходы из труб. Обычно прикрепление плодного яйца к стенке матки происходит немедленно, именно поэтому плацента в большинстве случаев оказывается закрепленной сверху, у дна матки.
Но почему прикрепление не происходит там, где предусмотрено природой? Причина в повреждении внутреннего слоя эндометрия. Это может быть следствием:
-
воспаления;
-
операции (аборта, кесарева сечения, удаления новообразований или вросшей плаценты во время предыдущих родов);
-
новообразований (например, миомы матки)
-
эндометриоза;
-
пороков развития матки;
-
многоплодной беременности.
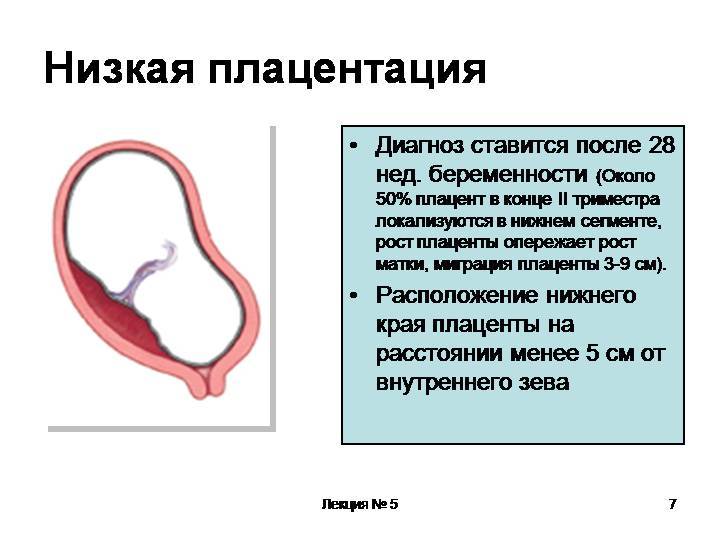
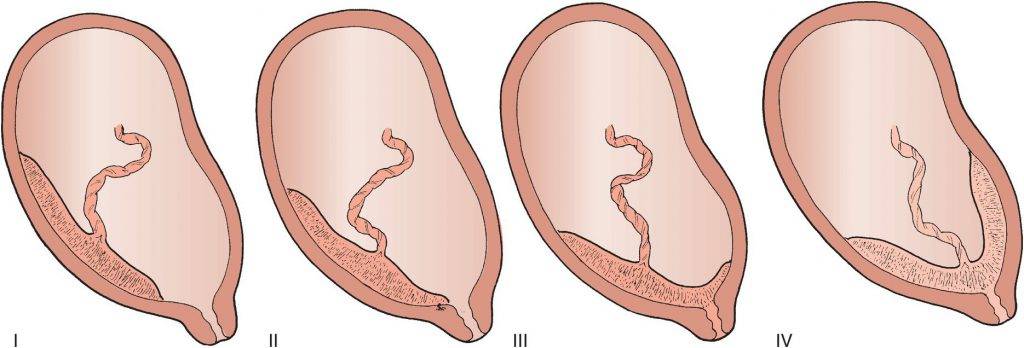
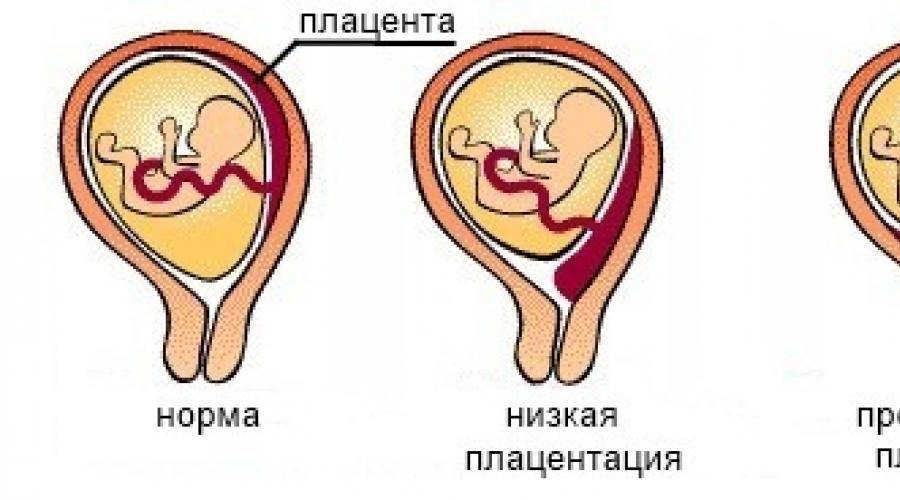
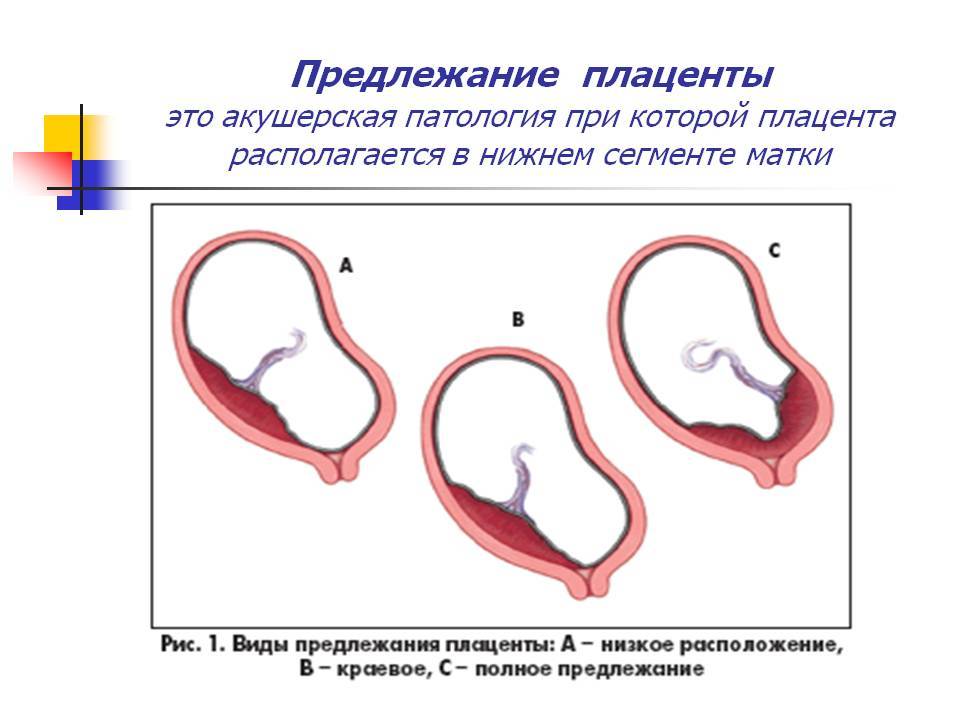
Низкая плацентация на 22-й неделе беременности. Что дальше?
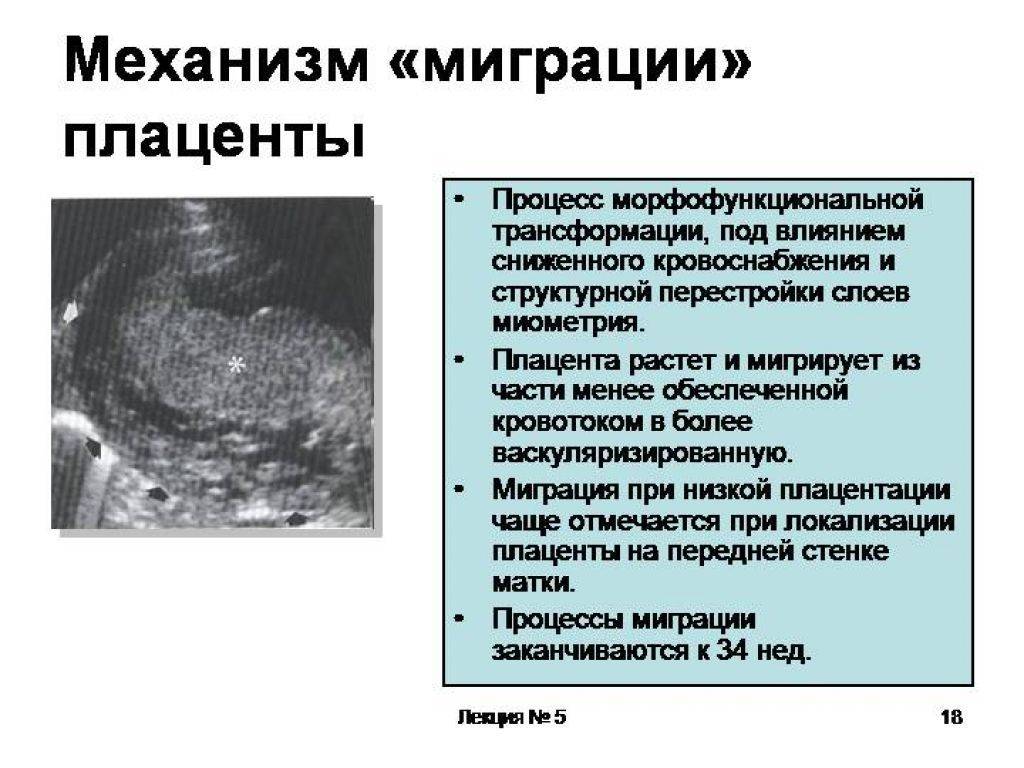
Скорее всего, при очередном обследовании врач констатирует, что плацента уже мигрировала по стенке матки и за ход вашей беременности можно больше не опасаться. Если же плацента по-прежнему находится у самого зева матки, то придется, увы, предпринять некоторые меры.
-
Ограничьте физическую активность. Даже специальные комплексы упражнений для беременных могут вам сейчас повредить, не говоря уже о беге, прыжках, поднятии тяжестей…
-
Откажитесь от интимной близости, во всяком случае, от ее традиционных форм с глубоким проникновением. Не стоит лишний раз тревожить участок матки, к которому крепится плацента.
-
Старайтесь больше отдыхать, если есть возможность прилечь – прилягте (вы же помните, что сила тяжести сейчас работает против вас?) Подкладывайте во время сна под ноги небольшую подушечку.