Ведение беременности при тазовом предлежании
Если тазовое предлежание обнаружено до 28 недель, никаких особых мероприятий не требуется, осуществляется только динамическое наблюдение. У 70% повторнобеременных женщин малыш переворачивается самостоятельно, у первобеременных это происходит в 30% случаев. Тазовое предлежание, сохранившееся после 29 недели, требует уже более пристального внимания.
Постоянное ношение бандажа до 30 недель у беременных с тазовым предлежанием нежелательно, так как он фиксирует ребёнка, мешая ему свободно совершать движения. После 30 недель, если нет угрозы прерывания беременности, от бандажа вообще лучше отказаться.
При отсутствии противопоказаний в сроке 32 — 37 недель женщине рекомендуют выполнять комплекс гимнастических процедур по методике Диканя И. Ф. или по методике Шулешовой А. Е. и Грищенко И. И.
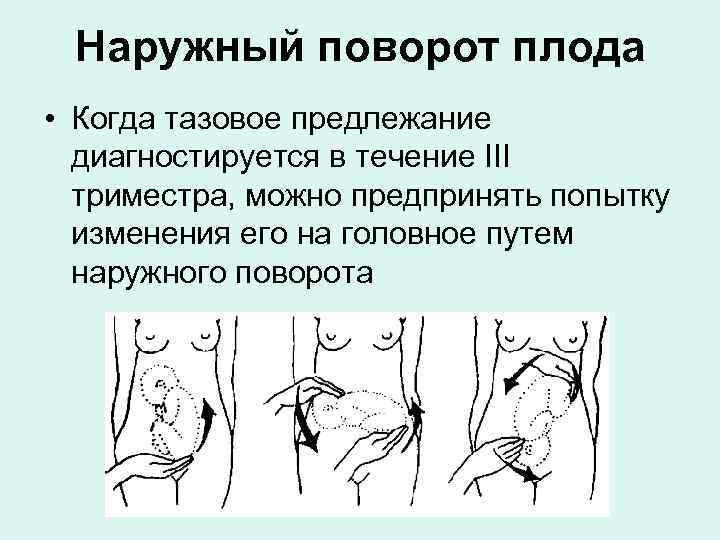
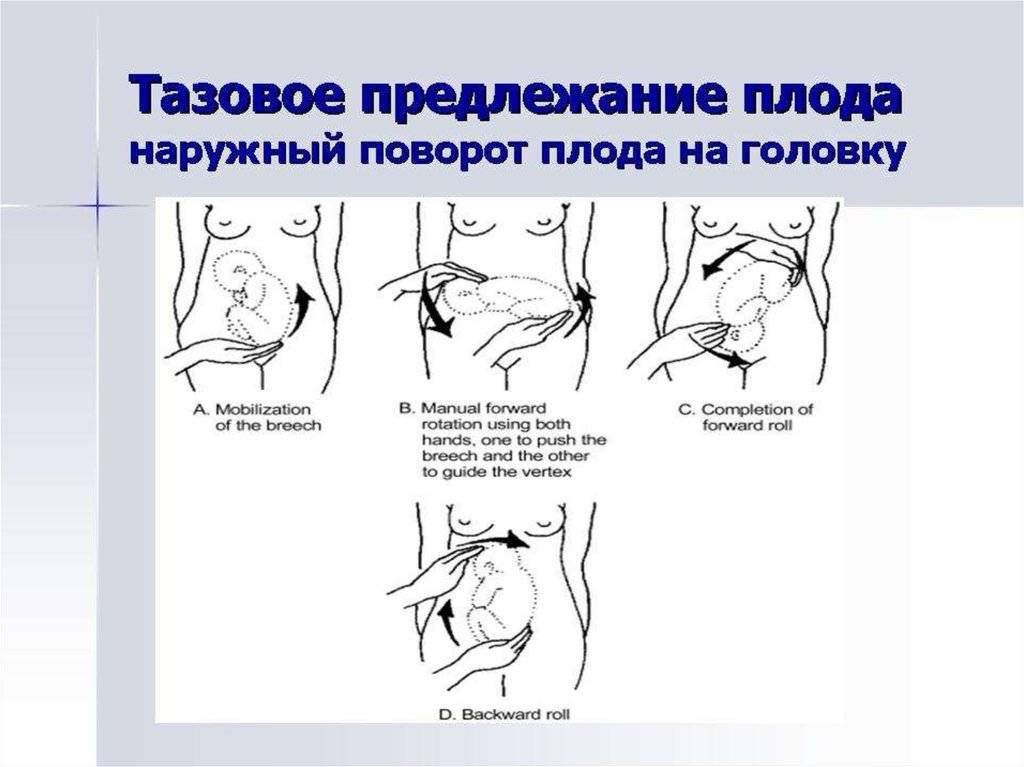
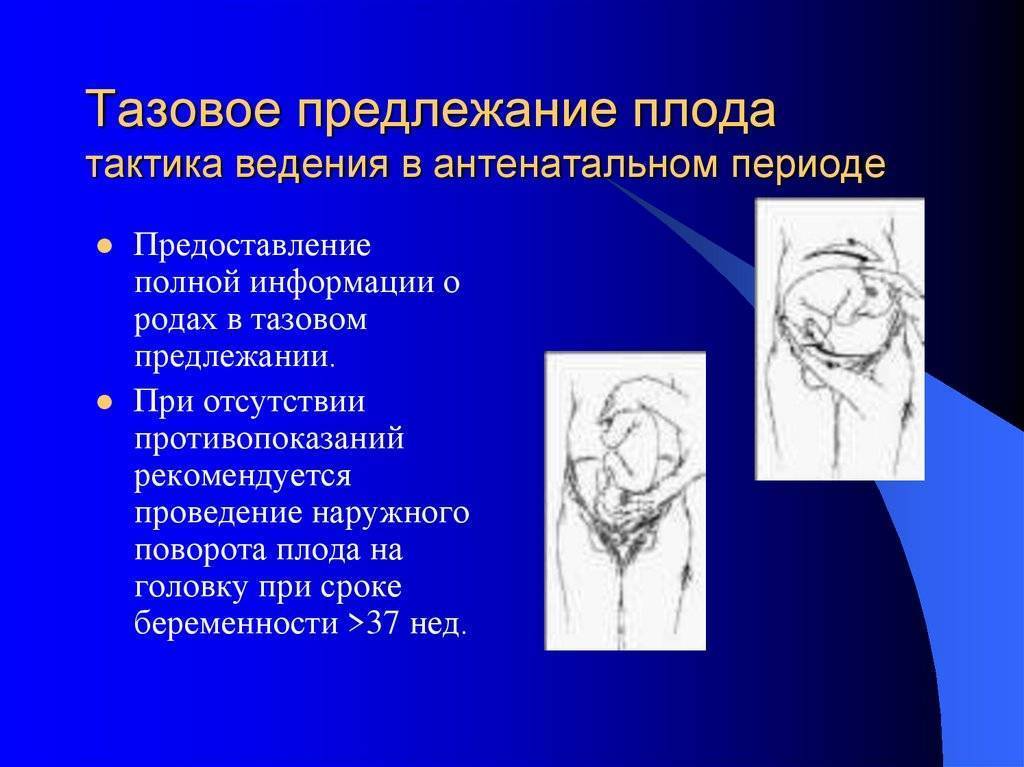
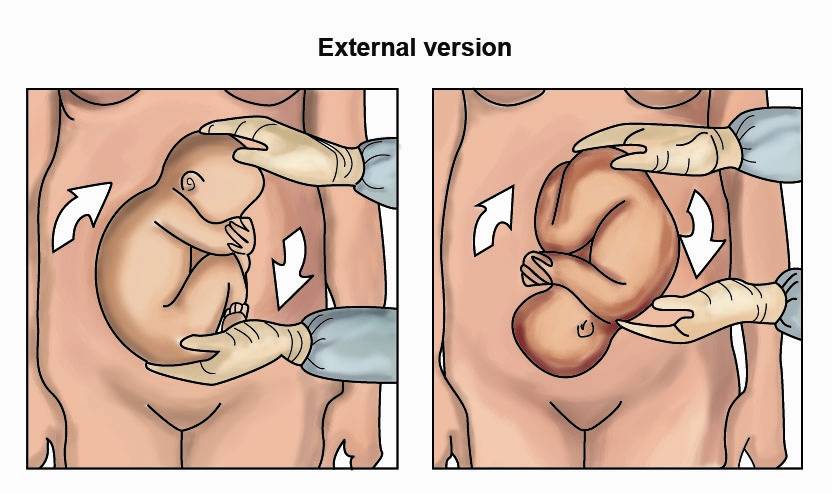
В сроке 34 — 37 недель в условиях стационара может быть выполнен профилактический наружный поворот плода на головку. Несмотря на относительно высокую эффективность процедуры (до 65%), в последнее время она практически не выполняется, т.к. существует риск развития тяжёлых осложнений:
- начало родовой деятельности при недоношенной беременности;
- травмы, кислородное голодание и гибель плода;
- разрыв матки;
- отслойка плаценты, кровотечения.
Помимо возможных осложнений, этот метод имеет целый ряд противопоказаний:
- оперированная матка и аномалии её развития;
- угроза прерывания беременности;
- бесплодие и невынашивание в анамнезе, наступление беременности при использовании ВРТ;
- узкий таз;
- аномалии расположения плаценты и патология околоплодных вод;
- тяжёлые соматические заболевания.
Учитывая количество противопоказаний и возможные осложнения, а также имея в наличии такую альтернативу, как кесарево сечение, следует не один раз подумать, прежде чем согласиться на данную процедуру.
Порядок выполнения 3,4,22,23
- Подтвердить тазовое предлежание и местоположение пуповины относительно шеи плода по УЗИ. Наличие пуповины рядом с шеей не является противопоказанием. УЗИ должно быть выполнено не позже, чем за 24 часа до процедуры.
- Получить письменное информированное добровольное согласие пациентки.
- Оценить и записать исходные данные матери: пульс, дыхание и АД.
- Выполнить КТГ в течение 20 минут.
- Антациды: ранитидин 150 мг перорально, однако, нет необходимости рутинного выполнения данной процедуры .
- Использование токолитиков (повышает вероятность успешного поворота) ,,,, (уровень доказательности А ): 10 мкг (1 ампула по 2 мл) гексопреналина сульфата развести в 10 мл изотонического раствора и ввести болюсно в течение 5-10 минут , с последующим 10-минутным контролем пульса, АД матери и ЧСС плода (КТГ). При увеличении ЧСС у матери более 140 уд/мин инфузию гексоприналина следует прекратить .
- Через 30 минут после токолиза (или когда пульс матери станет > 100 уд/мин) выполнить наружный поворот плода ,:
- Оснований использовать рутинно острый токолиз нет, особенно у повторнородящих. ,.
Условия: опорожнить мочевой пузырь, положение женщины на боку, под углом 10-15 градусов (для профилактики синдрома нижней полой вены). Можно успешно выполнить поворот и на спине, главное, чтобы женщине было удобно лежать и не развивался синдром сдавления нижней полой вены.
Техника:
- движения должны быть постоянными и длительными;
- пациентку просят во время процедуры расслабиться и глубоко дышать;
- процедура может сопровождаться дискомфортом, но не должна вызывать резких болезненных ощущений. Выраженная болезненность может быть причиной для остановки процедуры;
- периодически (не менее 2 раз за 5 минут) контролировать сердцебиение плода – при появлении брадикардии процедуру следует немедленно остановить;
- если ЧСС плода возвращается к норме, то процедуру продолжают. Если нормальный ритм не восстанавливается – вернуть плод в исходное положение, а пациентку перевести в операционную для немедленного родоразрешения путем КС;
- продолжительность процедуры не должна быть более 5 минут;
- после неудачной попытки поворота: прекратить процедуру и запланировать элективное кесарево сечение .
Возможные осложнения при проведении наружного акушерского поворота плода:
- Преходящая брадикардия плода.
- Дистресс плода.
- Отслойка плаценты.
- Фето-материнская трансфузия.
- Дородовое излитие околоплодных вод.
Наблюдение после завершения процедуры:
- Выполнить УЗИ: оценить, успешен ли поворот и расположение пуповины.
- КТГ в течение 30-40 минут.
-
В течение 30 минут контролировать у матери пульс, АД, болевые ощущения, вагинальные выделения (сразу после окончания процедуры, затем через 15 минут).
-
Если женщина резус-отрицательная, не имеет RhD-антител и ей ранее не проводилась профилактика резус-сенсибилизизации, следует профилактически ввести антирезусный иммуноглобулин 625 ME .
-
Можно отпустить женщину домой через 1 час после процедуры при условии:
-
результаты наблюдения за матерью нормальные;
- нормальный реактивный тип КТГ;
- нет признаков начавшихся родов, аномальных вагинальных выделений или болей в животе.
Описание
Код по МКБ-10: О32.1 Ягодичное предлежание плода, требующее предоставления медицинской помощи матери.
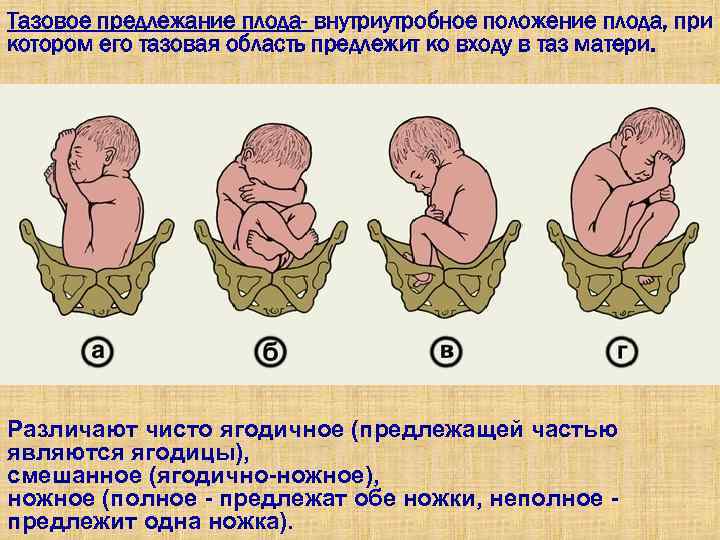
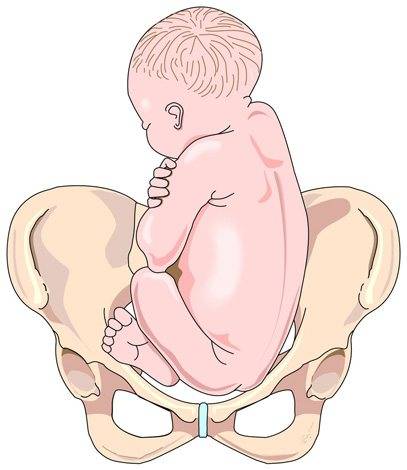
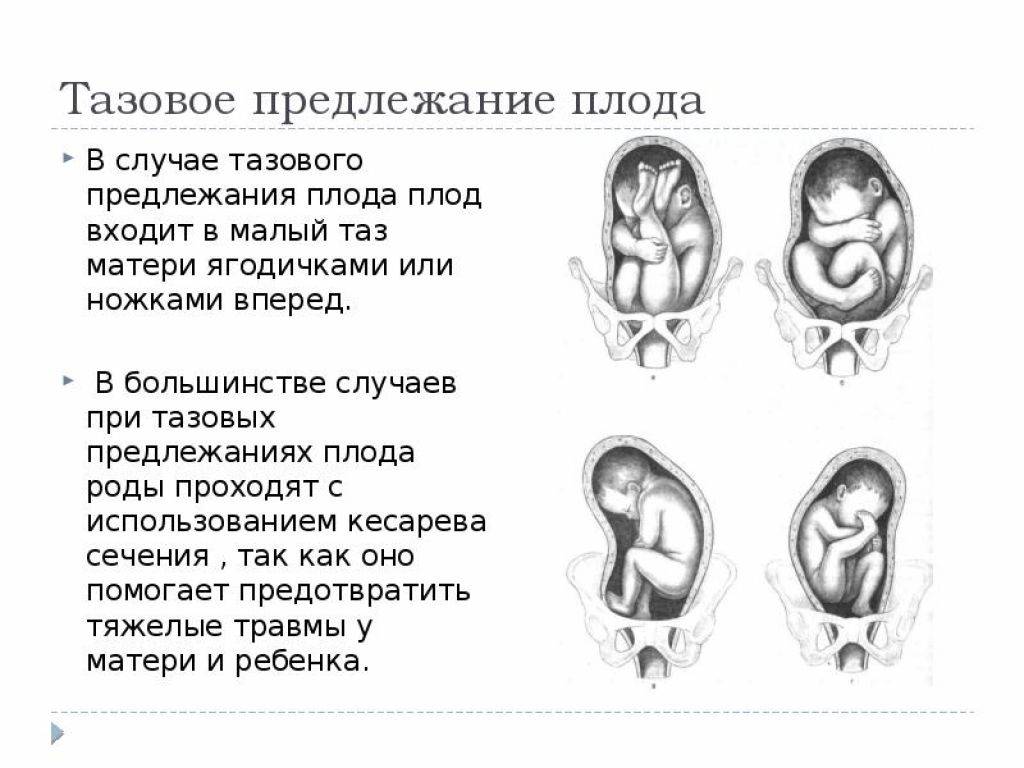
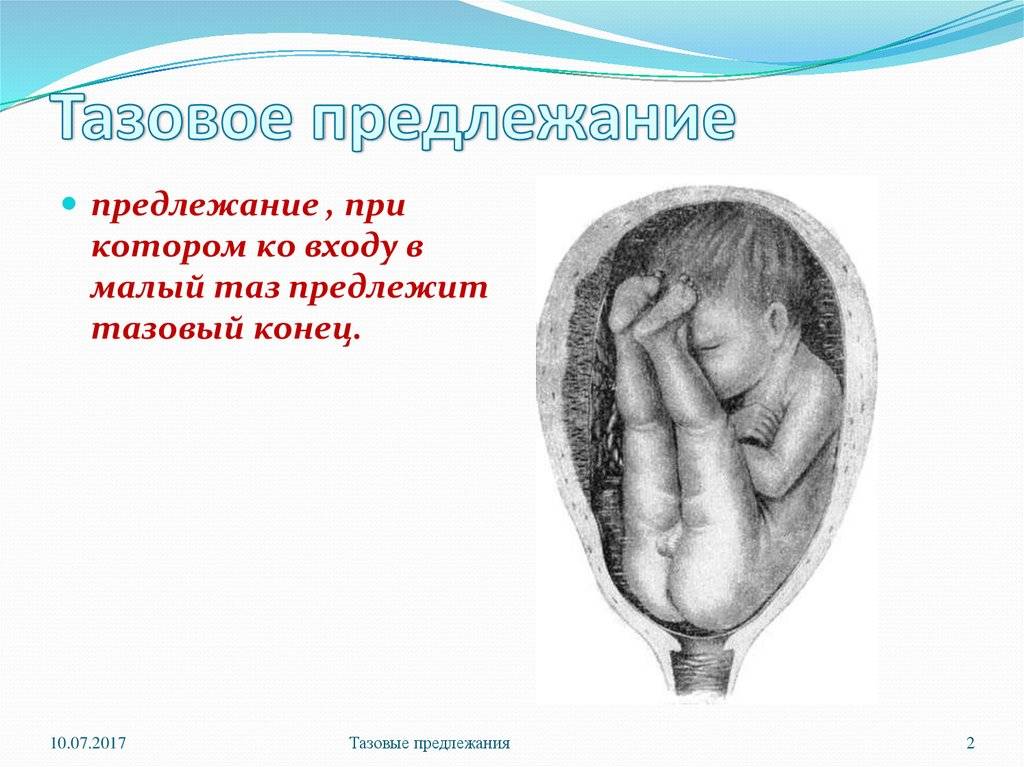
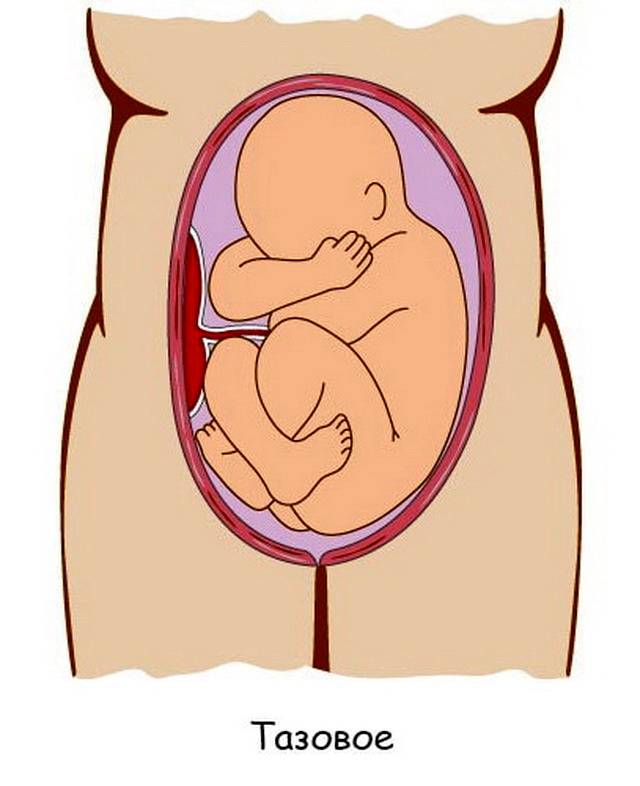
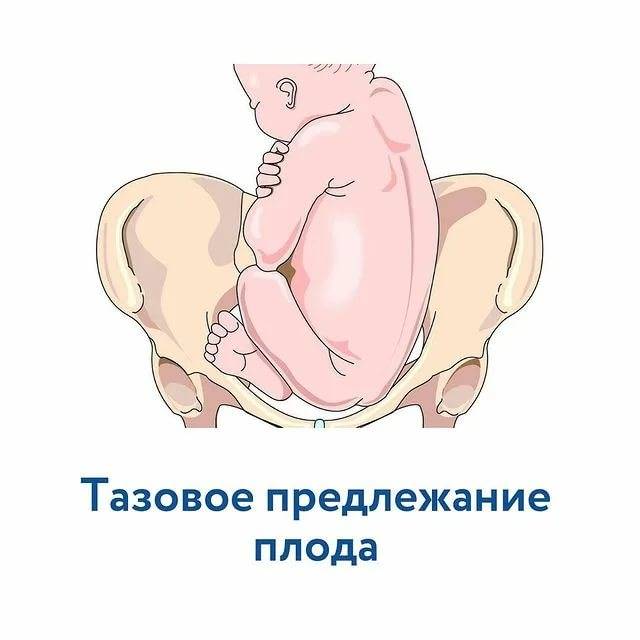
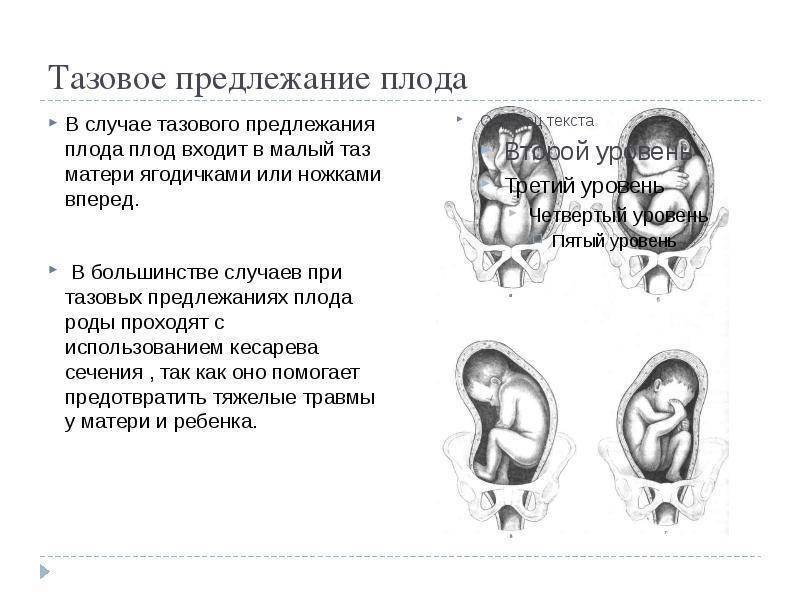
Тазовое предлежание плода – положение плода в матке, при котором над входом в малый таз находятся ягодицы или ноги.
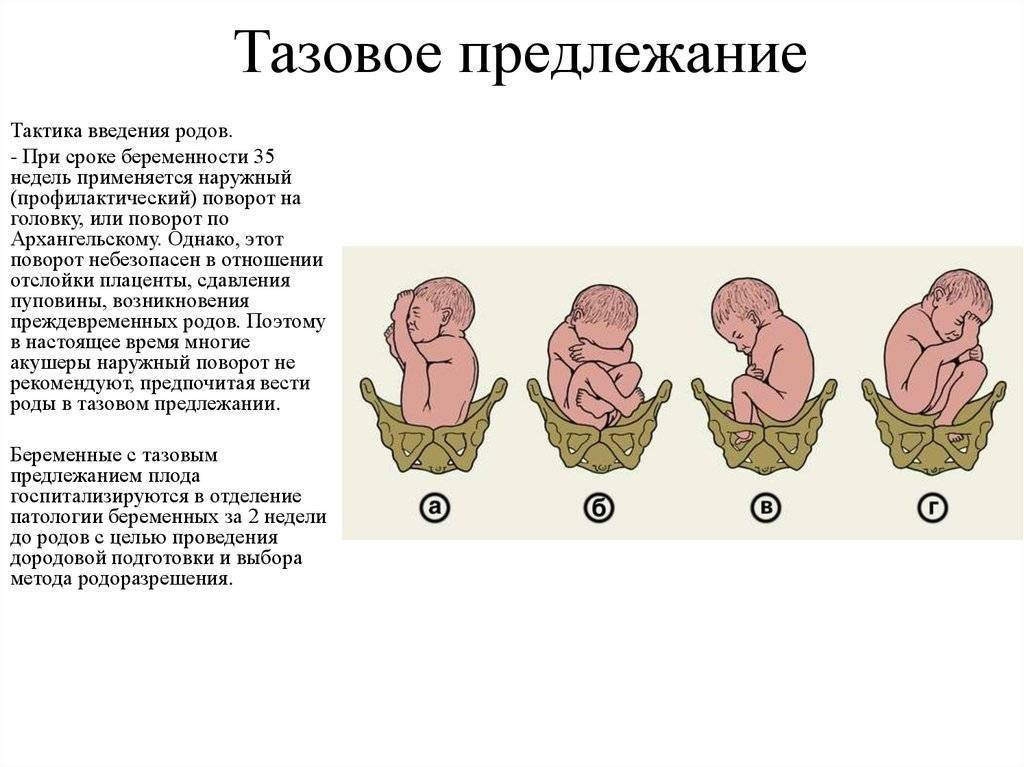
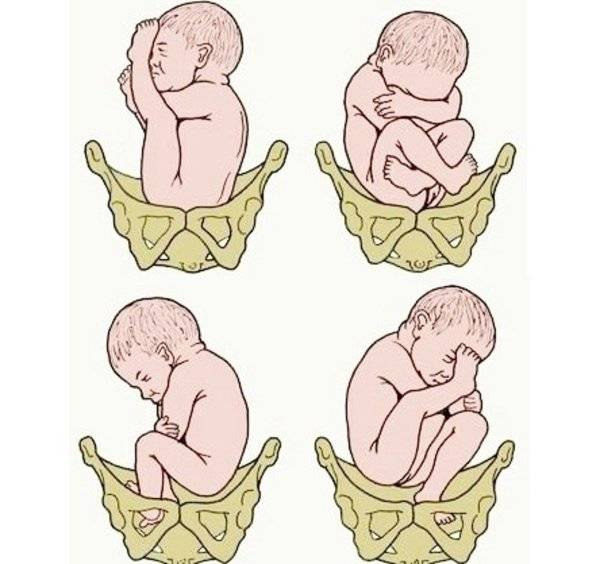
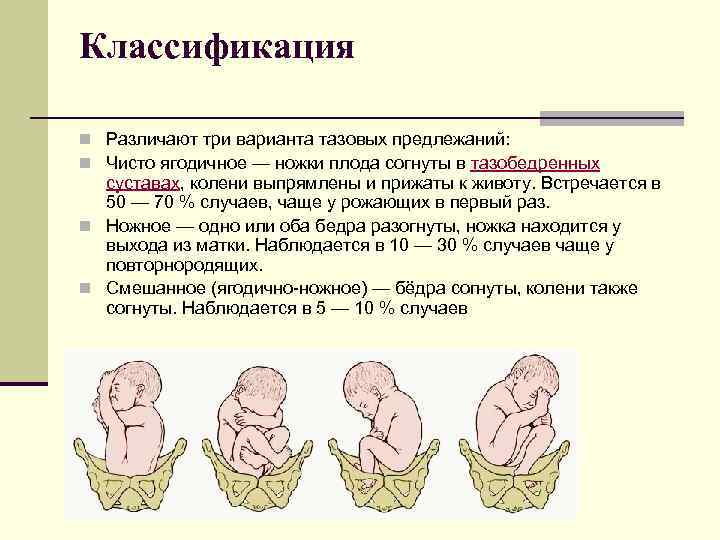
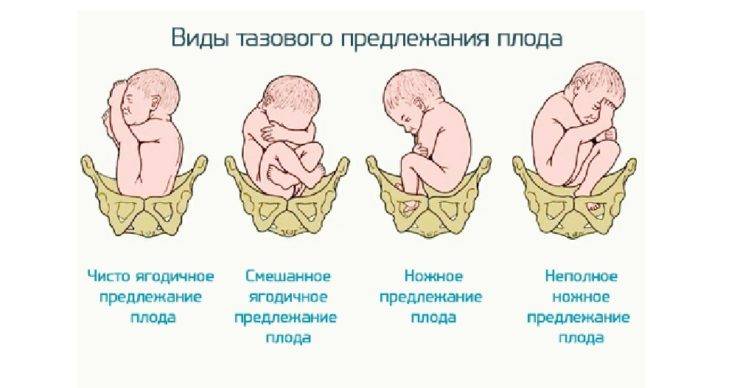
По положению плода различают следующие виды тазовых предлежаний:
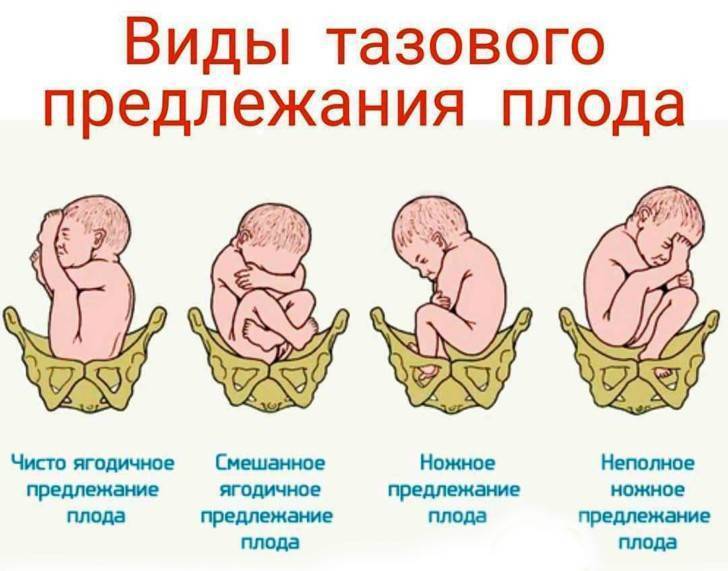
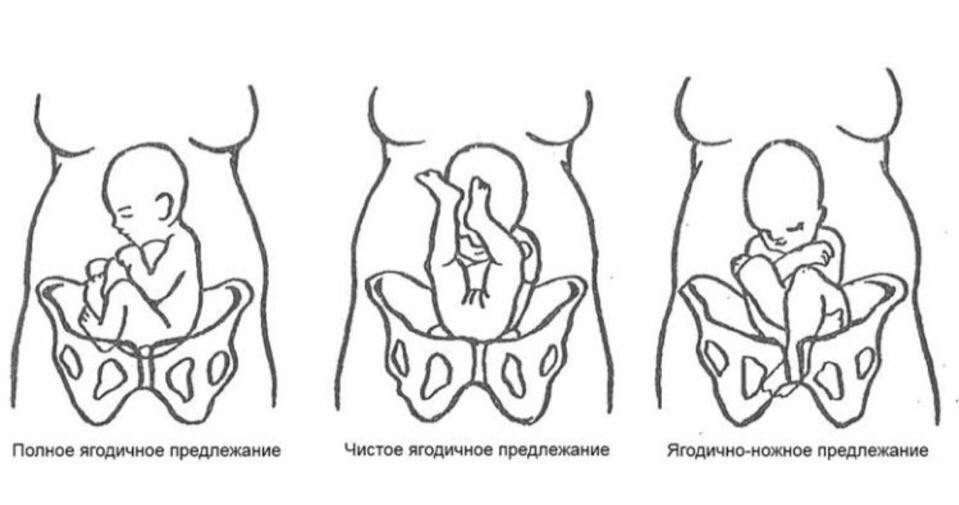
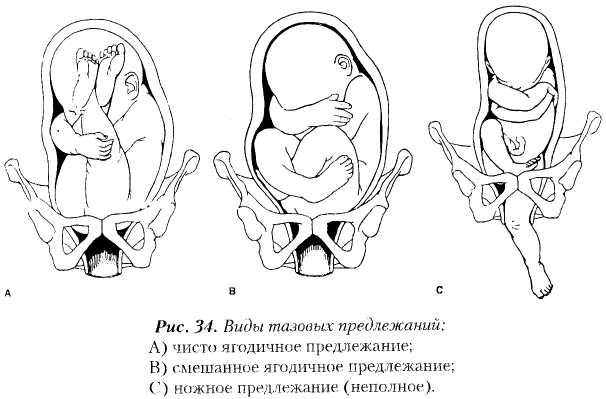
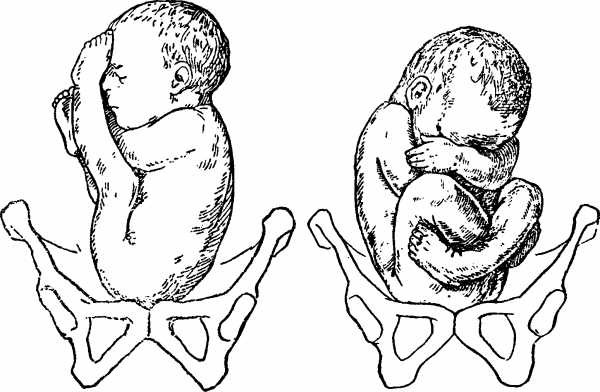
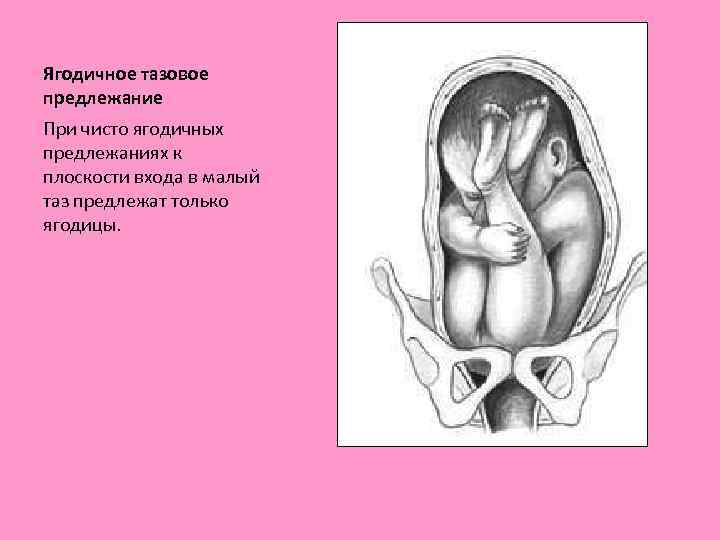
- Неполное (чистое) ягодичное. Предлегают к малому тазу только ягодицы, ноги плода при этом смотрят вверх и находятся у его головы.
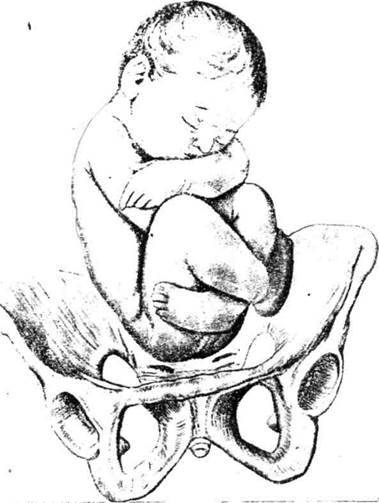
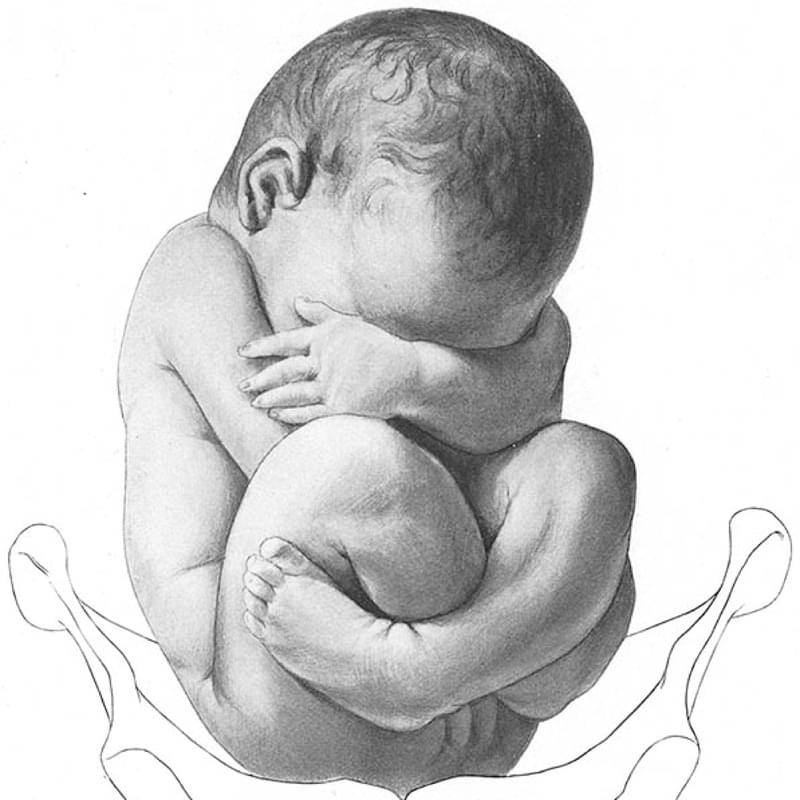
- Смешанное ягодичное. Положение ног ребенка напоминает позу лотоса (ноги скрещены).
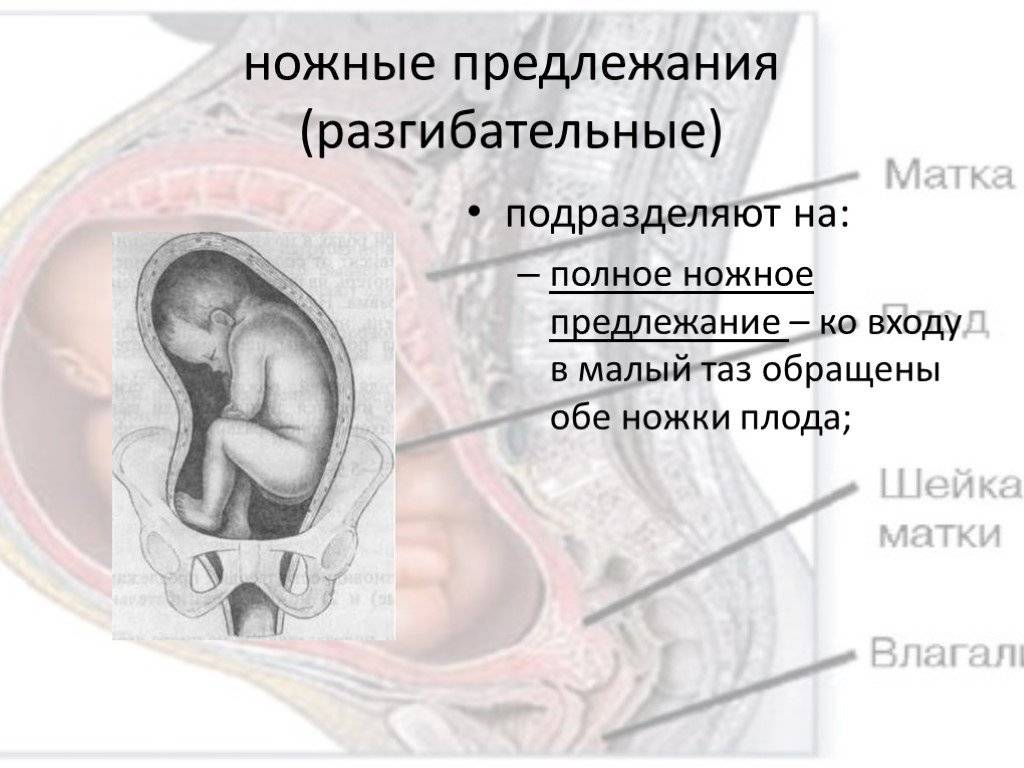
- Полное ножное. Обе ноги направлены в сторону малого таза.
- Неполное ножное. В малый таз входит только одна нога.
Встречаемость тазовых предлежаний среди всех беременных варьирует от 2,7 до 5,4%. Чаще всего встречается чистое ягодичное тазовое. В относительных цифрах показатели колеблются в пределах 63,2-68%. На втором месте по встречаемости – смешанное ягодичное предлежание (20,6-23,4%). Реже всего можно встретить ножное предлежание: его встречаемость составляет от 11,4 до 13,4%.
Прослеживается зависимость вероятности выявления тазового предлежания плода от количества беременностей матери. Так, у первородящих женщин оно встречается реже, чем у повторнородящих. Это объясняется тем, что у многорожавших женщин возникает дряблость передней стенки живота и неполноценность мускулатуры матки. Такие условия дают возможность плоду легко расположиться ягодицами к малому тазу. Также у повторнородящих отмечаются смешанное ягодичное и ножное предлежание, а у первородящих – чистое ягодичное.
Возникновению тазовых предлежаний способствуют следующие факторы:
1. Органические
- Сужение таза, аномалии развития таза
- Пороки развития матки
- Чрезмерная или ограниченная подвижность плода при многоводии, маловодии, многоплодии
- Предлежание плаценты (плацента находится у входа в малый таз)
- Пороки развития плода (анэнцефалия, гидроцефалия)
- Опухоли придатков матки
2. Функциональные
Примером функциональных расстройств может быть дискоординация родовой деятельности. Это состояние характеризуется нарушением тонуса и ритма сокращений разных частей матки. Головка плода отталкивается от входа в малый таз. В результате появляется возможность к совершению маневра (плод переворачивается с головы на ноги).
Самыми частыми причинами и состояниями плода, сопровождающимися тазовым предлежанием, являются недоношенность (20,6%), многоплодие (13,1%), большое количество родов у беременной (4,1%), узкий таз женщины (1,5%).
К 36-й недели можно окончательно поставить диагноз тазовое предлежание. В период с 28 по 36 неделю беременным женщинам для установления головного предлежания рекомендуют использовать специальные гимнастические комплексы. У 70% повторнородящих и у 30% первородящих женщин плод поворачивается произвольно.
Каковы причины?
Причины возникновения тазового предлежания достаточно многообразны. Расскажу. что относят к основным факторам, повышающим вероятность такого расположения плода:
- многоплодная беременность – как правило, один ребенок занимает головное предлежание, а другой тазовое;
- наличие у плода различных патологий (водянка, анэнцефалия и прочие пороки развития);
- патологическое состояние матки (тонус, миома и т.д.) или плаценты;
- аномалии матки (седловидная, двурогая, наличие перегородки внутри матки);
- избыток или наоборот недостаток околоплодных вод. При первом варианте наблюдается чрезмерная активность плода, а при втором наоборот ограниченная подвижность.
Однако хочу вас успокоить, до наступления 32 недели беременности причин для волнения нет. Расположение малыша ножками ко входу в малый таз женщины – это нормально на сроке до 7 месяцев. Связано это с наличием в матке достаточного пространства для свободного движения малыша. При приближении к родам плод стремится занять положение головой вниз. Поэтому, не переживайте заранее.
Противопоказания
Как и при большинстве медицинских манипуляций они делятся на абсолютные и относительные.
Абсолютные противопоказания, когда тазовое предлежание перед родами нельзя или нецелесообразно корректировать с помощью поворота:
– если кесарево сечение показано женщине по другим причинам, не связанным с предлежанием,
– если у беременной в течение последней недели были кровянистые выделения,
– если есть изменения на кардиотокографии,
– если есть аномалии развития матки,
– если произошло преждевременное отхождение околоплодных вод,
– если есть многоплодие.
Относительные противопоказания, которые врач рассматривает вместе со всеми другими факторами беременности, и только после этого принимает решение:
– если есть задержка развития плода и нарушение плацентарного кровотока,
– если у беременной есть признаки преэкламсии (преэклампсия – это тяжёлый токсикоз беременности с отёками, повышением артериального давления, изменениями в анализах мочи),
– если диагностировано маловодие,
– если есть аномалии развития плода,
– если плод в полости матки пока занимает неустойчивое положение,
– если на матке есть рубцы (кроме поперечного рубца в нижней части матки).
Состояние ребенка
В то время как многие дети рождаются в тазовом предлежании с удовлетворительными
оценками по Апгар, некоторые из них, по моему опыту, начинали дышать самостоятельно
с задержкой. Их кожные покровы розового цвета, сердцебиение хорошее, однако
рефлексы и мышечный тонус оцениваются всего в один балл, спонтанные дыхательные
движения отсутствуют
Важно, чтобы наготове были мешок Амбу, или, если роды
происходили в стационаре, – реанимационное оборудование. Чаще всего достаточно
одной или нескольких минут дыхания при помощи мешка Амбу, после чего ребенок
начинает дышать самостоятельно
Важно обсудить такой вариант развития событий
с родителями, чтобы они знали – ребенку сразу после рождения может понадобиться
некоторая помощь.
Если в родах нет спонтанной положительной динамики – не стоит торопиться
с выводами и паниковать). Такая ситуация лишь свидетельствует о том, что на
данном этапе рождения ребенка может потребоваться поддержка со стороны. Женщина
и ребенок чувствуют себя хорошо, когда роженица изъявит готовность, доставьте
ее в госпиталь, а там проконсультируйтесь с ней у врача и настоятельно выскажитесь
за роды путем кесарева сечения.
ПОМНИТЕ
Народные средства
Фото: instalady.com.ua
Тазовое предлежание является состоянием, несущим угрозу для жизни и здоровья плода и матери. Прежде чем прибегнуть к альтернативному лечению, стоит проконсультироваться с акушером-гинекологом. При соблюдении назначенных врачебных рекомендаций допустимо использование альтернативных способов профилактики тазовых предлежаний.
Занять плоду головное предлежание хорошо помогает плавание. Во время нахождения в воде тело женщины более расслабленно, и матка в том числе. У плода появляется возможность для маневра из-за появившегося свободного места.
Способствовать повороту плода можно при помощи силы притяжения. Для этого необходимо возвысить таз относительно плечевого пояса. Плод начнет давить своим весом на дно матки, растягивая ее: при таком растяжении матки появляется больше места для разворота. Это можно осуществить двумя способами:
- Лечь на спину, согнув ноги в коленных и тазобедренных суставах, под поясницу подложить большую подушку, под шеей разместить подушку меньших размеров. Находиться в таком положении рекомендуется до 30 минут в день.
- Встать на локти и колени – в таком положении таз окажется выше плеч.
Обычно мамы советуют разговаривать со своим ребенком в утробе, пытаясь таким образом уговорить плод повернуться. Для занятия головного предлежания такие практики бесполезны, однако разговоры с еще неродившимся ребенком помогают создать и усилить психологическую связь между матерью и ребенком.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания .
Одноплодная
Самым распространенным предлежанием, при котором плод расположен продольно оси матки головкой вниз, является головное. Оно встречается в акушерской практике чаще всего. Самый оптимальный вариант – если ребенок находится в головном предлежании затылком вниз. В этом случае его прохождение по родовым путям происходит физиологично, угроза развития родовых повреждений при этом ничтожно мала.
Если ребенок находится в лобном предлежании, то в таком случае естественные роды бывают возможны, но уже могут осложняться развитием определенных патологий. У женщин, имеющих узкий таз, риск развития родовых повреждений при таком варианте предлежания увеличивается.
Для того чтобы избежать опасных патологий, врачи вынуждены иногда прибегать к хирургическому способу родовспоможения и выполнять кесарево сечение.
При лицевом предлежании ближе к родовому каналу находится лицо плода. Как правило, при таком положении малыш находится в несколько разогнутом состоянии. Естественные роды при таком предлежании могут быть опасны как для беременной женщины, так и для ее малыша. Лучшая тактика при этом – кесарево сечение.
Гораздо реже в медицинской практике встречается тазовое предлежание плода. В этом случае ближе к родовому каналу находится таз ребенка, головка малыша при этом расположена в области дна матки. Тазовое предлежание, по статистике, встречается в 4-5% случаев.
Будущей маме, у которой во время беременности было определено тазовое предлежание плода, следует быть более внимательной к собственному здоровью. Такое расположение ребенка может протекать с развитием патологий, а также приводить к появлению неблагоприятных симптомов.
Течение беременности при тазовом предлежании усугубляется.
Одним из вариантов тазового предлежания является ножное. В этом случае при естественных родах первыми должны родиться ножки ребенка, а не его головка. Однако такой вариант родов не является физиологичным с точки зрения природы. Хрупкие маленькие косточки малыша могут травмироваться при движении по родовому каналу. Более того, они также могут сильно повредить и половые пути мамы.
Для того чтобы уменьшить вероятность развития родовых травм и повреждений, врачи прибегают к проведению хирургических методов родовспоможения. Это позволяет избежать развития опасных патологий во время родового процесса.
Еще одним вариантом тазового предлежания является ягодичное. В этом случае ребенок как бы «приседает на корточки». В такой ситуации при рождении первым появляется таз, затем рождаются ручки и ножки, а голова рождается последней. Роды при ягодичном предлежании протекают довольно тяжело. Для того чтобы минимизировать угрозу развития опасных патологий, врачи могут прибегнуть к выполнению кесарева сечения.
Тактика родовспоможения при тазовом предлежании определяется ближе к родам. До третьего триместра беременности врачи еще не торопятся принять решение о том, как будут проводить роды. Если тазовое предлежание определено на достаточно ранних сроках, то к моменту родов оно может еще измениться. Торопиться с выбором тактики родоразрешения в такой ситуации не стоит.
Одним из довольно опасных осложнений при тазовом предлежании плода является возможное развитие кровотечений из половых путей. Это состояние может быть очень опасно как для будущей мамы, так и для ее малыша. Для того чтобы предупредить развитие грозных осложнений, врачи составляют для беременной женщины комплекс рекомендаций. Он обязательно включает в себя советы по коррекции режима дня и отдыха, ограничения по подъему тяжестей, а также исключение интенсивных физических нагрузок.
Многие будущие мамочки, услышав о том, что ребенок находится в тазовом предлежании, прибегают к выполнению различных упражнений. Они направлены на то, чтобы плод изменил свое положение в матке.
Выполнять такие упражнения можно лишь только после консультации с акушером-гинекологом. В некоторых случаях такая «гимнастика» может лишь навредить, а не способствовать улучшению ситуации.
К изменению положения ребенка в матке могут помочь даже занятия в бассейне. Водная среда, в которой находится будущая мама во время плавания, оказывает воздействие и на малыша, находящегося в ее животике. Случается так, что после плавания в бассейне положение ребенка в матке может поменяться.
Диагностика тазовых предлежаний
Диагностика неправильного положения и предлежания для опытного специалиста не составляет труда.
Акушерские приёмы
Наружные приёмы пальпации живота (приёмы Леопольда) позволяют легко определить, в каком положении малыш находится. Исключение составляют случаи, когда повышен тонус матки, и имеются проблемы в области передней брюшной стенки, а также при многоплодной беременности и у женщин с ожирением.
Пальпация у дна матки позволяет нащупать плотную, округлую, легко смещаемую головку, над входом в малый таз прощупывается крупная мягковатая, несмещаемая тазовая часть или мелкие части — конечности.
Стетоскопом наиболее отчётливо сердцебиение плода прослушивается на уровне или чуть выше пупка.
Влагалищное исследование позволяет подтвердить диагноз, через своды влагалища гинеколог прощупывает крупную мягкую часть (чисто ягодичное) и/или мелкие части (смешанное ягодичное и ножное).
Инструментальные методы
Для подтверждения диагноза достаточно выполнения УЗИ исследования. С его помощью удаётся не только определить размеры плода и предлежание, но также вид предлежания, степень сгибания-разгибания головки, позицию конечностей, наличие обвития пуповины, её узлов. В сложных ситуациях для определения предлежания, его вида, позиции плода, степени сгибания-разгибания головки и размеров таза могут прибегать к компьютерной томографии, МРТ или рентгенопельвиометрии.
Особенности течения беременности
Для будущих матерей важно понимать, что данная патология не является чрезмерно опасной. Причем в ряде случаев диагностирование ТПП не несет в себе рисков для нормальных родов и здоровья малыша и роженицы
Однако статистика говорит о том, что аномалия все-таки сопряжена с повышенными рисками осложнений. Именно поэтому в ряде случаев показано хирургическое воздействие при ведении родов.
Возможные осложнения:
- СРД;
- гипоксия эмбриона;
- раннее отхождение вод;
- ущемление и разгибание головки плода.
Для нивелирования осложнений важно своевременно диагностировать аномалию
Классификация
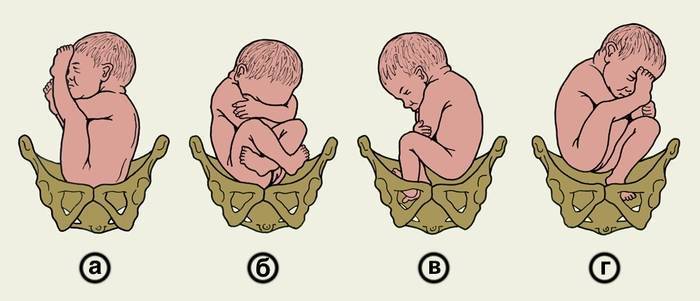
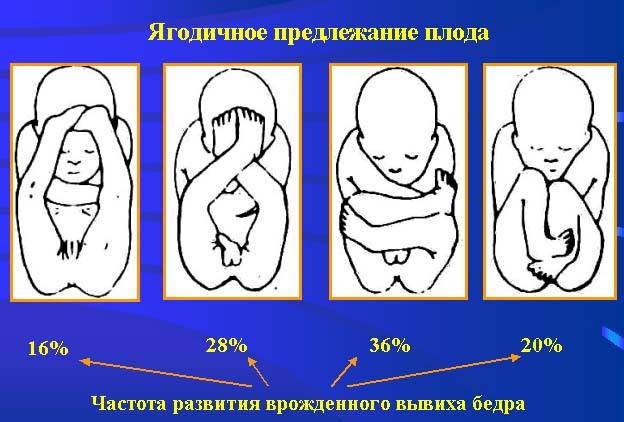
Ножное предлежание. Наблюдается в 11-13% всех ТПП.
Подразделяется на следующие варианты:
- полное (обе нижние конечности);
- неполное (одна нижняя конечность);
- коленное.
Ягодичное. Диагностируется наиболее часто.
Подразделяется на два варианта:
- неполное (ягодицы на входе родовые пути) – 3/4 случаев;
- смешанное (ко входу в малый таз расположены и ягодицы, и нижние конечности) – 1/4 случаев.
В зависимости от конкретного вида ТПП биологический механизм родов имеет индивидуальные особенности.
Так, самостоятельные роды, с минимальными рисками осложнений возможны при наличии неполного ягодичного ТПП, если эмбрион отличается малыми размерами, а таз матери нормальный.
И, наоборот, вероятность асфиксии и выпадения конечностей плода или пуповины высокая, когда диагностировано ножное или смешанное ягодичное ТПП. В этих случаях рекомендуется кесарево сечение.
Причины возникновения ТПП
К наиболее распространенным причинам возникновения ТПП относятся следующие:
- маловодие (ограничены возможности эмбриона занять нужное положение);
- многоводие (высокая подвижность плода не позволяет ему занять во время нормальное положение);
- пуповинное обвитие (активность плода приводит к последующему ограничению подвижности из-за пуповины, которая обматывает его тело);
- миома матки и другие патологии (оказывает влияние на положение эмбриона);
- многоплодие (беременность близнецами ограничивает подвижность малышей из-за дефицита свободного пространства).
Возможные осложнения:
- роды ранее обусловленного срока;
- травматизм матери;
- травматизм ребенка;
- гипоксия (ягодичное предлежание сопровождается пережатием пуповины).
Диагностика
Фото: ruspeach.com
Для диагностики тазовых предлежаний применяют:
- Приемы Леопольда. Диагностическое значение имеют первый и третий приемы. Первым приемом определяют высоту стояния дна матки и часть плода, находящуюся на дне матки. Из-за перевернутого положения плода полость малого таза не занята головкой, поэтому высота стояния дна матки будет выше (к 40 неделе выше 34-35см). Во время пальпации дна матки предлежащая к ней часть плода будет прощупываться голова твердой консистенции и правильной округлой формы. Третьим и четвертым приёмами определяется предлежащая часть – если это не головка, то симптом баллотирования будет отсутствовать.
- Методы ультразвуковой диагностики. Самый достоверный способ определения тазового предлежания плода. Во время проведения УЗИ определяют не только предлежащую часть, но и позицию, вид. Большее диагностическое значение имеет определение вида (отношение спинки плода к передней брюшной стенке). Передний вид – спинка плода повернута к передней брюшной стенке, задний – спинка плода повернута к спине матери. Неблагоприятным является задний вид, т.к. во время рождения головки происходит ее разгибание и задержка в родовых путях. Дальнейшее родовспоможение приводит к повреждению шейного отдела позвоночника плода. Поэтому задний вид плода является показанием к кесареву сечению.
- Электрокардиограмма плода. При исследовании электрических полей сердца желудочковый комплекс QRS в норме расположен зубцом вверх, а при тазовой предлежании будет направлен вниз.
Руками не трогать!
Для нормально протекающих родов в тазовом предлежании по-прежнему актуальна
проверенная временем рекомендация – РУКАМИ НЕ ТРОГАТЬ. Уберите руки; если
надо – сядьте на них. Когда ягодицы подходят к промежности, нужно принять
решение относительно необходимости эпизиотомии. Если ткани промежности тугие
и плохо растяжимые, значительно мешают продвижению, несмотря на хорошие схватки
и потуги, то эпизиотомия оправдана. В такой ситуации акушер должен принимать
решение, исходя из ситуации.
Когда смотришь, как выходят вытянутые вдоль туловища ноги, то кажется: они
не кончатся никогда; но все же не трогайте их, они выпадут сами, а вскоре
вслед за ними – и ручки. Теперь к ребенку можно прикоснуться, мягко поддерживая
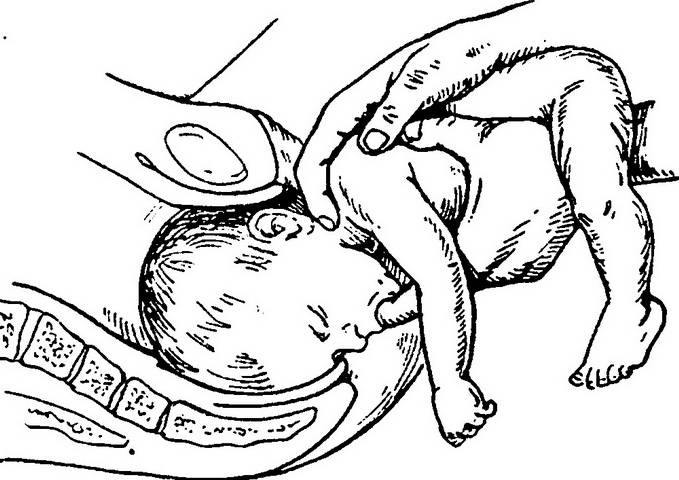
тельце, но, все же, позволяя весу тела вывести подбородок к промежности. Голова
обычно выходит сама, если к ней не прикасаться, но я считаю, что акушеру позволительно
согнуть головку (прижать подбородок к груди), поместив указательный палец
правой руки ребенку в рот, а указательный палец левой руки в подзатылочную
область, способствуя таким образом сгибанию головки.
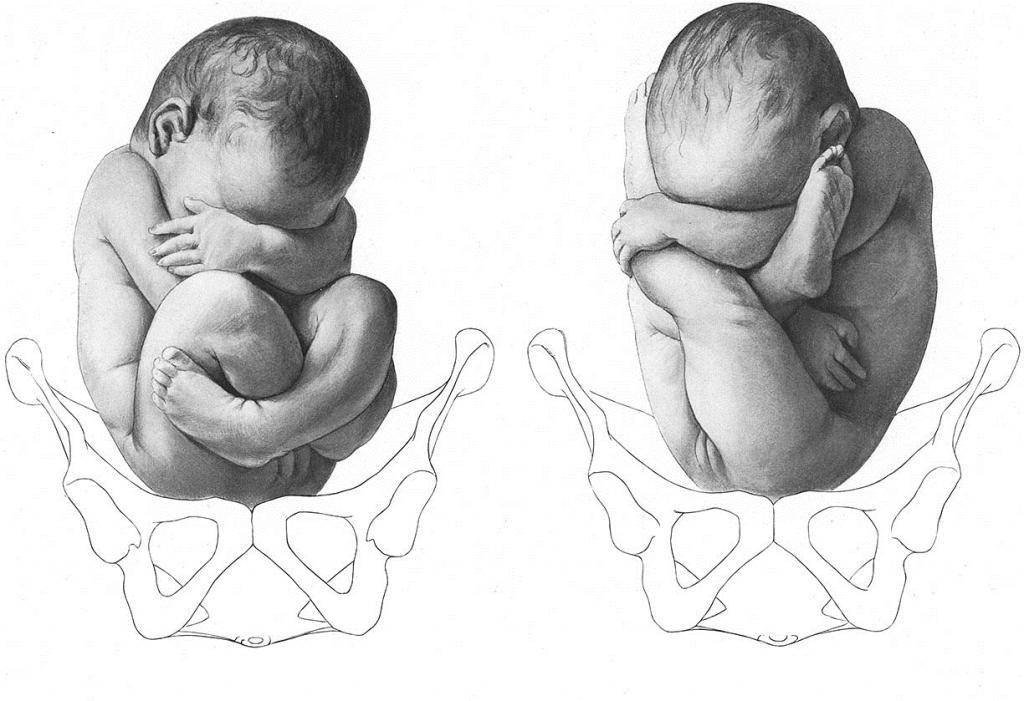
Виды тазовых предлежаний
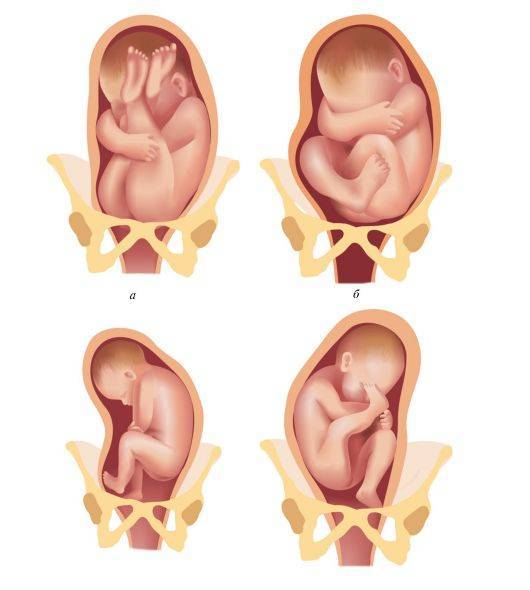
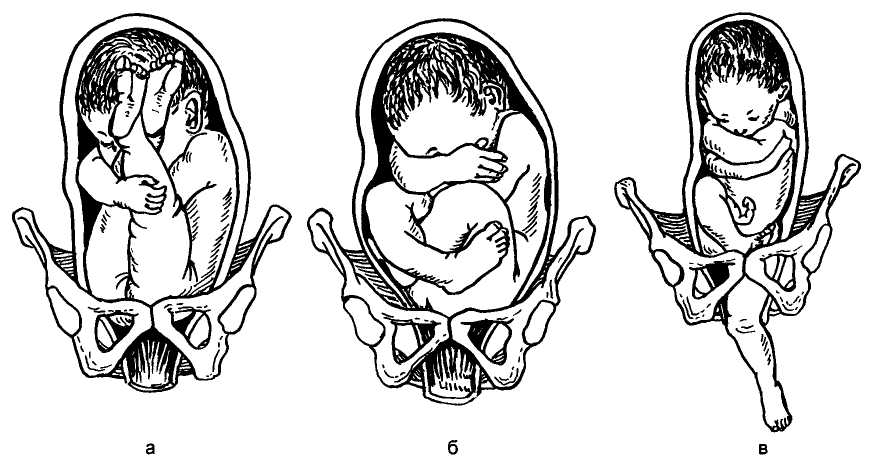
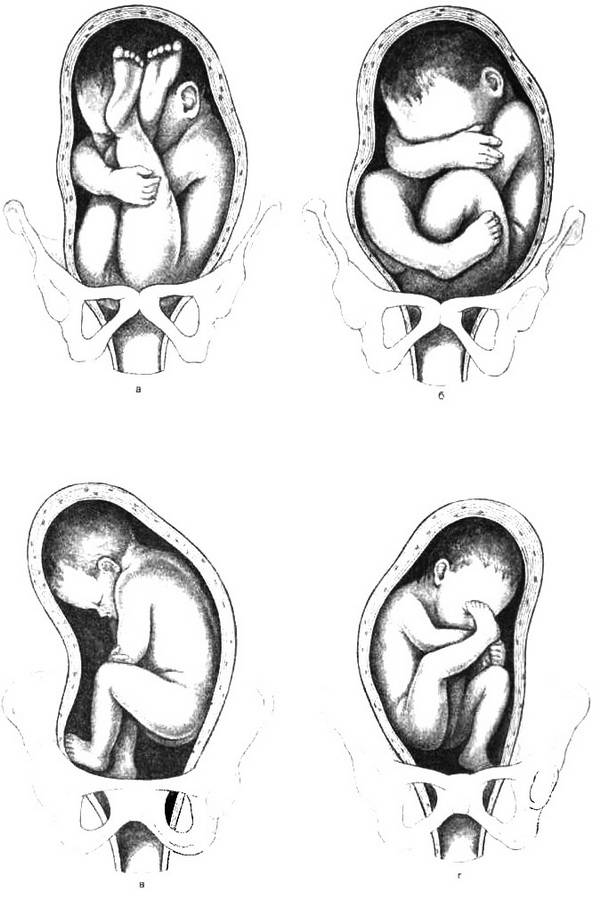
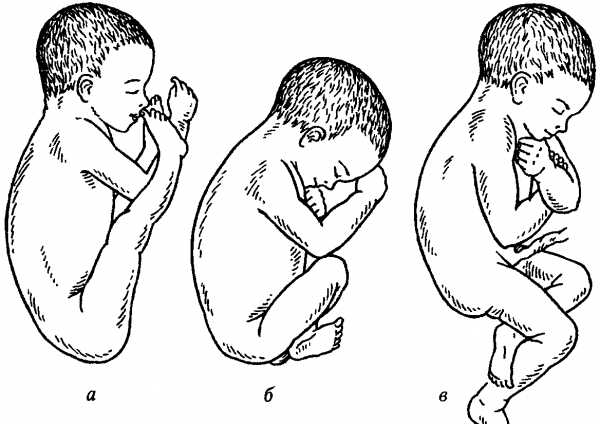
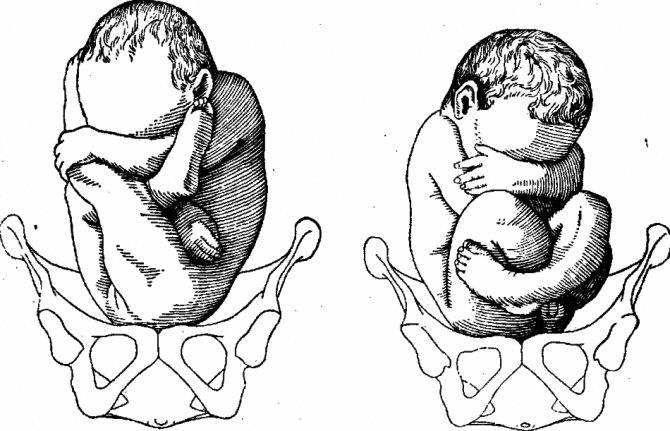
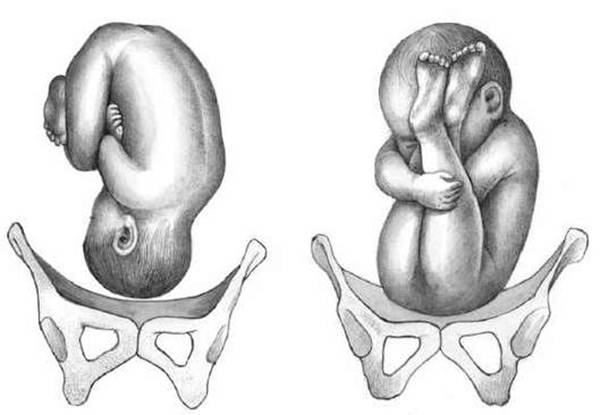
- Чисто ягодичное, встречается более чем в 65% тазовых предлежаний. Малыш располагается в матке буквой «V» — к входу в таз мамы обращены только ягодицы ребёнка, головка и стопы находятся вверху.
- Смешанное ягодичное. На него приходится около 20% всех беременностей с тазовым предлежанием. К входу в таз обращены стопы и ягодицы. Ножки полностью согнуты, малыш располагается в позе «на корточках».
- Полное и неполное ножное (10 — 15%). Обе или одна ножка (соответственно) обращены к малому тазу. Степень сгибания-разгибания ножек в суставах индивидуальна. Чаще встречается неполное ножное предлежание.
- Коленное. Встречается в 0,1 — 0,3% случаев.
Роды
Многие женщины в родах принимают коленно-локтевое положение
– становятся на четвереньки. Я нахожу это положение наиболее выгодным для
матери, ребенка и акушерки. Некоторые специалисты просят женщину встать в
полный рост и выпрямиться. У меня есть опасения, что в такой позе плацента
может отделиться слишком быстро. Когда женщина в коленно-локтевом положении,
матка лежит горизонтально, дном вперед. Мне кажется, что если женщина принимает
вертикальное положение, то сразу после рождения ребенка и даже в отсутствии
схватки сила гравитации будет способствовать тракции за пуповину и плаценту.
У меня нет доказательств в подтверждение этой теории, но пока я не получу
веского опровержения, я не стану понуждать женщин с тазовым предлежанием плода
рожать вертикально. Кроме того, похоже, что те женщины, которым не указывают,
что и как делать, сами наклоняются вперед и встают на четвереньки. Разобраться
в этом вопросе нам бы помогли научные исследования.
Существуют некоторые подтверждения тому, что когда женщина стоит, ребенок
может родиться слишком быстро, и за ним тут же последует плацента – под силой
тяжести она может родится прямо вслед за макушкой ребенка. Ввиду этих соображений,
я предпочитаю положение на четвереньках.
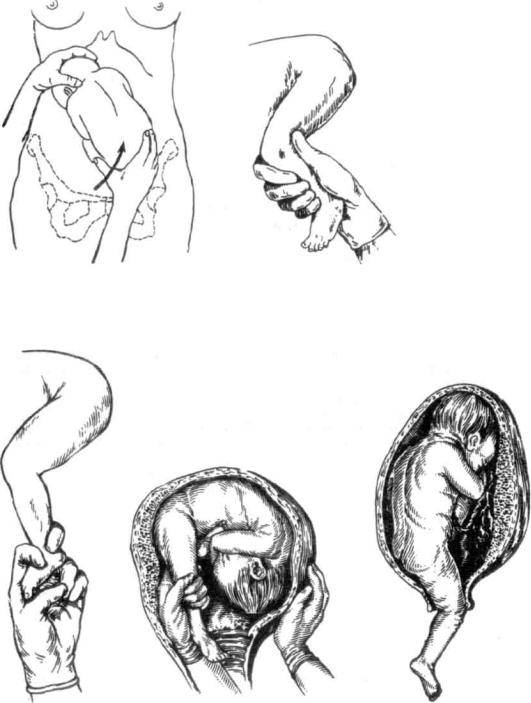
В старых учебниках по акушерству есть иллюстрации с изображением акушерского
пособия: роженица лежит на спине, акушер поднимает ребенка за стопы вверх,
выводя голову над лобком; когда женщина на четвереньках – это движение совершается
под действием силы тяжести.
Методы диагностики
В 21 веке основным и наиболее достоверным методом диагностики предлежания плода является ультразвуковое исследование (УЗИ). В частности, получить точную картину положения ребенка в утробе матери позволяет трехмерная эхография.
Также есть и другие методы исследования, при которых мы, акушеры-гинекологи, можем диагностировать тазовое предлежание малыша:
- Наружное акушерское. Проводится путем прощупывания живота беременной. При тазовом положении в нижней части ощущается малоподвижная часть плода неправильной формы. При этом в области дна матки можно различить голову малыша.
- Влагалищное. Предполагает осмотр женщины в гинекологическом кресле. При ягодичном предлежании четко различается мягкая часть с крестцом, копчиком и паховым сгибом. Если плод размещен ножками вниз (или смешанным способом), то врач сможет нащупать стопы и пальчики.
Запомните – тазовое предлежание диагностируется только в конце беременности. Делать это раньше 32 недели не имеет смысла, так как малыш внутри мамы постоянно меняет позиции.
Как правильно дышать и расслабляться в родах,
чтобы родить легко без осложнений?Зарегистрируйтесь на наш бесплатный мастер-класс
и сразу после регистрации получите в подарок
видеоурок «Как обезболить роды?»Получить бесплатно
Роды. К чему готовиться?
Независимо от того, какой метод родоразрешения выбран, беременная с тазовым предлежанием плода направляется в стационар планово в сроке после 38 недель без признаков родовой деятельности.
Естественные роды
Существует ряд условий, сочетание которых позволяет специалистам сделать выбор в пользу естественного родоразрешения при тазовом предлежании:
- беременность доношенная;
- размеры таза соответствуют размерам плода (клинически нормальный таз);
- шейка матки зрелая.
При выборе в пользу естественных родов женщина будет находиться под наблюдением специалистов до начала родовой деятельности, что позволит избежать таких грозных состояний, которые развиваются при стремительном излитии околоплодных вод (что часто встречается при тазовых предлежаниях), как выпадение частей плода и петель пуповины.
При головном предлежании после вскрытия плодного пузыря изливается небольшое количество вод (передние воды), после чего головка опускается ниже, окаймлённая со всех сторон мягкими тканями родовых путей, и перекрывает дальнейшее излитие вод. Окончательное их излитие происходит вслед за рождение малыша (задние воды).
При тазовом предлежании деления околоплодных вод на передние и задние нет, т.к., если представить это просто, мягкие ткани родового канала не могут плотно охватить ягодицы и ножки ввиду их неудобной для этого формы. Это значит, что при вскрытии плодных оболочек вся имеющаяся жидкость устремляется наружу одномоментно, увлекая с собой пуповину и даже конечности.
Учитывая все вышесказанное, при тазовом предлежании целесообразнее выполнять в условиях стационара амниотомию, когда после прокола плодных оболочек доктор, не извлекая руку, выпускает воды медленно, препятствуя развитию ненужных ситуаций.
Осложнения в родах
Негативные последствия таковы:
- после быстрого излития околоплодных вод возможно выпадение петель пуповины, которое встречается, по статистике в 5 раз чаще, чем при головном предлежании;
- после 36-й недели гестации при тазовом предлежании процент преждевременного и раннего излития околоплодных вод выше, чем в те же сроки при головном предлежании (25% и 15% соответственно);
- удлинение первого и второго периода родов по причине развития первичной слабости родовой деятельности;
- нарушение микроциркуляции в сосудах матки и плаценты;
- сдавление пуповины при прохождении через родовые пути головки плода и развитие тяжёлой гипоксии со всеми вытекающими последствиями;
- травмирование в родах плода;
- травмы мягких тканей половых органов у мамы;
- гипотонические кровотечения в послеродовом периоде.
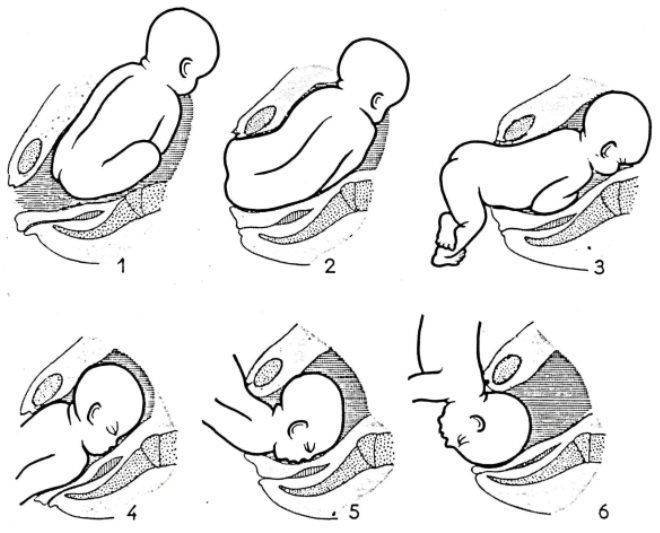
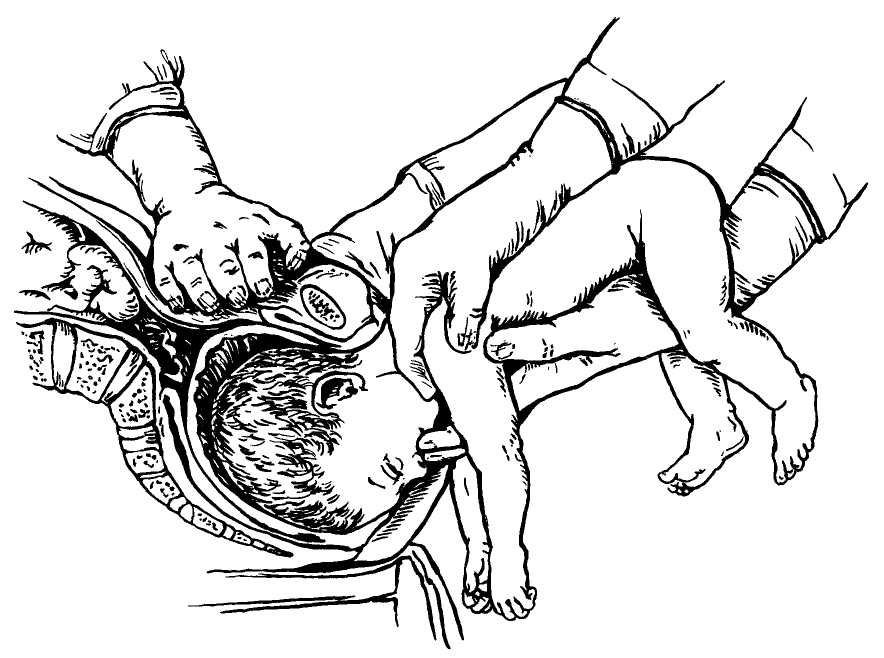
Биомеханизм родов при тазовом предлежании сложен и зависит от вида предлежания и степени сгибания-разгибания головки. Весь процесс требует максимальной внимательности от медицинских работников. Поскольку тазовый конец меньше головного, во время родов могут возникнуть определённые осложнения. Работа акушеров направлена на их предупреждение.
Одна из основных задач – не допустить стремительного рождения нижних конечностей и ягодиц, чтобы родовой канал смог подготовиться к рождению более крупной головки. При быстром рождении малыша до пояса возможно запрокидывание ручек кверху, что также осложнит дальнейший процесс рождения.
Поэтому до определённого момента ребёнка «придерживают», направляют, а после рождения нижней части применяют особые приёмы для низведения ручек и рождения головки. Как только рождается нижняя часть, процесс максимально ускоряется, т.к. возникает большой риск сдавления пуповины между головкой плода и костями таза мамы и гибели в результате гипоксии.
Когда лучше кесарево?
При поступлении в стационар для кесарева сечения плановая госпитализация нужна для подготовки беременной к операции, коррекции имеющихся патологических состояний, стабилизации хронических заболеваний, беседы с анестезиологом и выбора метода анестезии.
Показания к оперативному родоразрешению у первородящих:
- переношенная беременность;
- доношенная беременность, но неготовые родовые пути;
- возраст беременной старше 30;
- вес плода более 3600 и менее 2000 (особенно, если плод мужского пола);
- преждевременное излитие вод при неготовой шейке;
- смешанное ягодичное или ножное предлежание;
- слабость родовой деятельности.
Показания к оперативному родоразрешению у повторнородящих:
- переношенная беременность + неподготовленные родовые пути;
- преждевременное излитие вод + неподготовленные родовые пути;
- вес плода менее 2000 и более 3600;
- ножное предлежание плода;
- травматизация или гибель плода при предыдущих беременностях и родах.