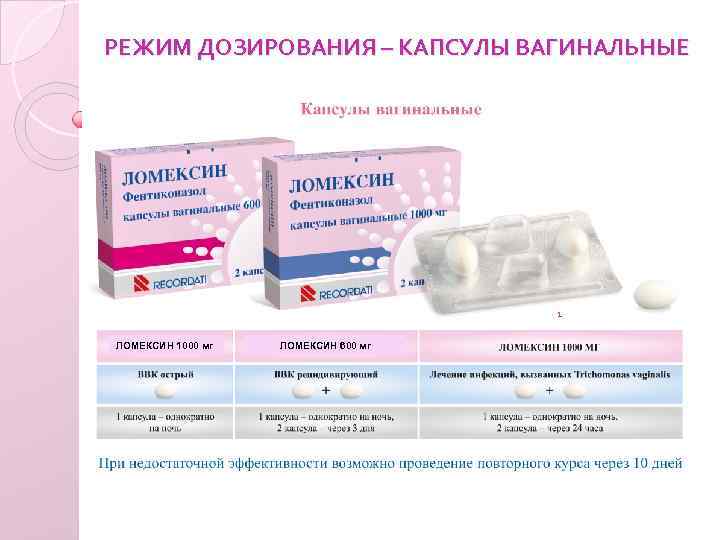
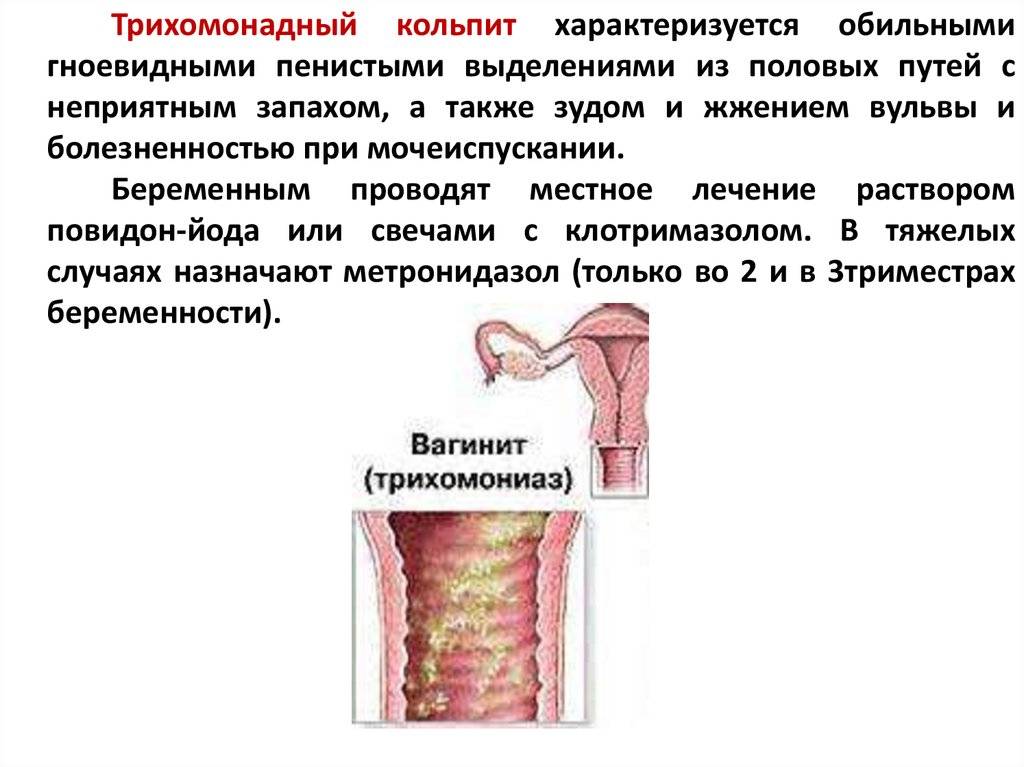
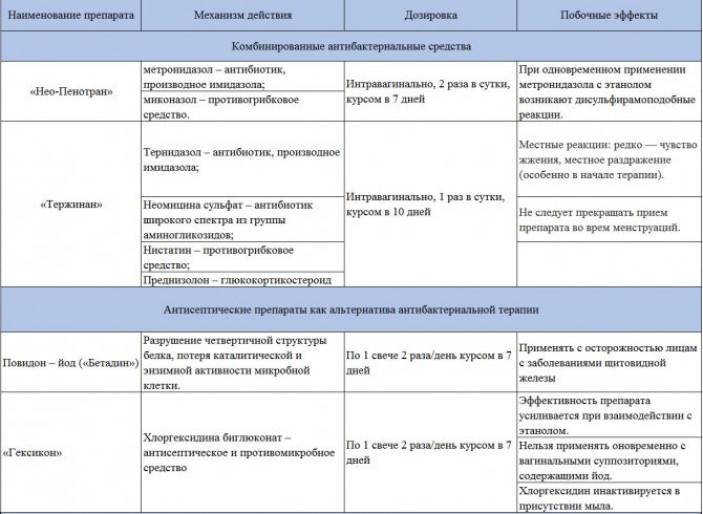
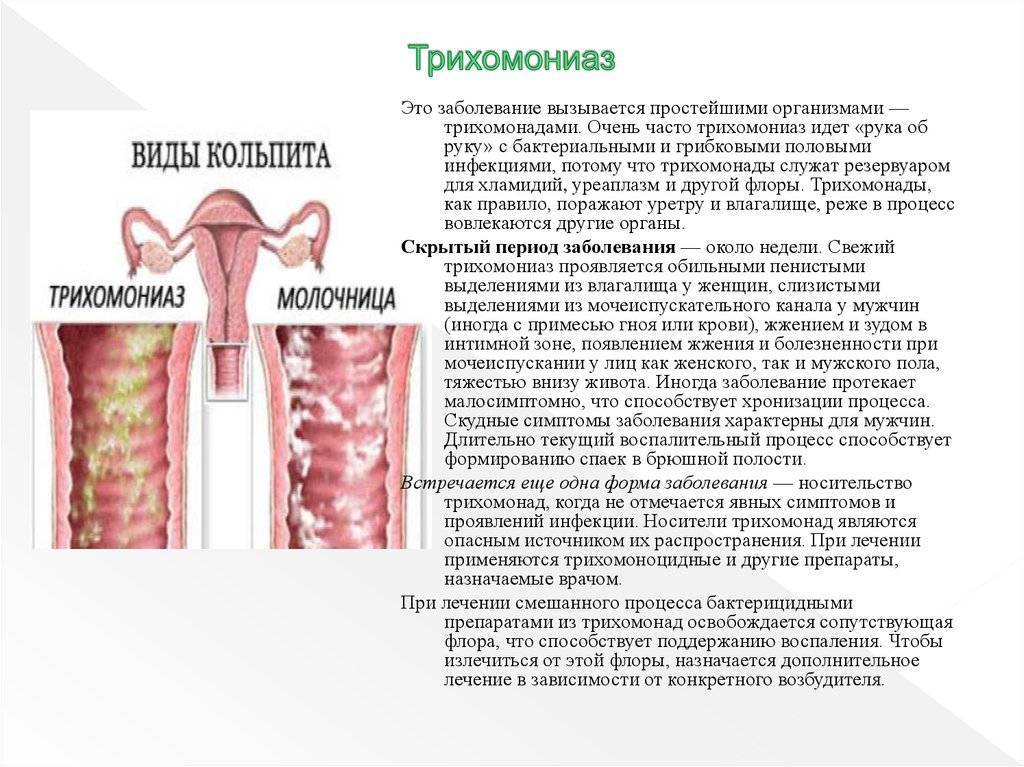
3.Симптомы и диагностика
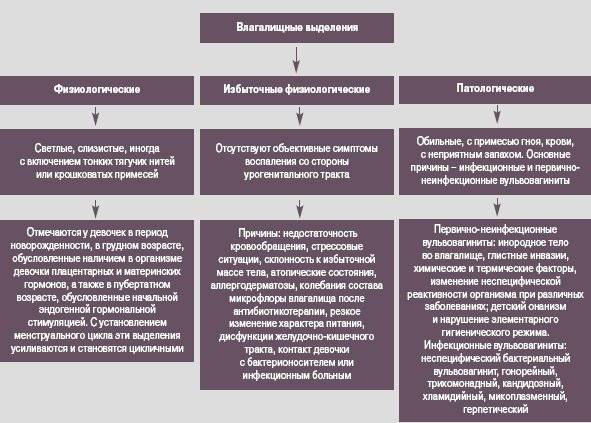
В типичных случаях наиболее распространенными жалобами являются зуд, жжение, покраснение, отечность, раздражение в аногенительной зоне, боль при половом акте (в сексуально активном возрасте), дискомфорт при мочеиспускании – и явно патологические выделения из влагалища, реологические характеристики которых, оттенок, запах, примеси могут быть самыми разными.
При хронически-рецидивирующих формах высока вероятность дегенеративных изменений (чаще всего это спаечная болезнь и/или рубцовая деформация геометрии влагалища), восходящей экспансии инфекционного процесса на вышерасположенные органы репродуктивной системы, спонтанного прерывания беременности, инфертильности (бесплодия).
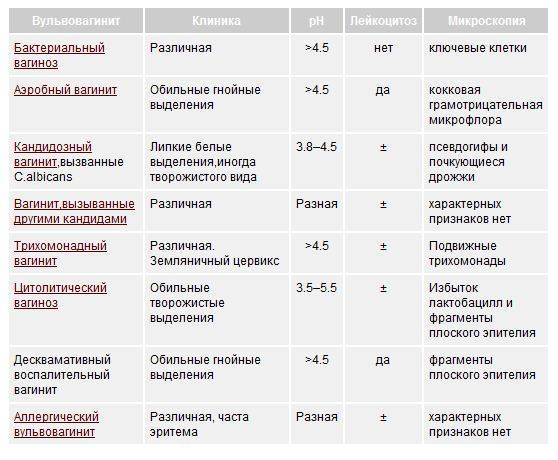
Рецидивирующий вульвовагинит диагностируется путем сопоставления анамнестических сведений, ситуационной и/или возрастной специфики случая, данных стандартного гинекологического осмотра. Для идентификации патогена(ов) назначаются лабораторные культуральные и серологические исследования, для оценки состояния внутренних половых органов применяются инструментальные визуализирующие методы (трансвагинальное УЗИ, МРТ и др.).
Последствия
В случае отсутствия адекватного воздействия на воспалительный очаг болезни, возможно развитие у девочки следующих осложнений:
- воспаление придатков с поражением тканей яичников, что потребует использования более сильнодействующих лекарств;
- нарушение выработки женских половых гормонов и ухудшение развития репродуктивной системы;
- атрофические процессы на слизистой оболочки влагалища и появление эрозии, напоминающей язвочки;
- развитие онкологических процессов на стенках вульвы, шейке матки и на самом органе, отвечающем за деторождение;
- риск возникновения такого заболевания, как спайка родовых труб и женское бесплодие;
- переход болезни в хроническую форму с периодическими обострениями.
Все перечисленные последствия без исключения наносят здоровью ребенка колоссальный ущерб и могут негативным образом отразиться на всей ее дальнейшей судьбе.
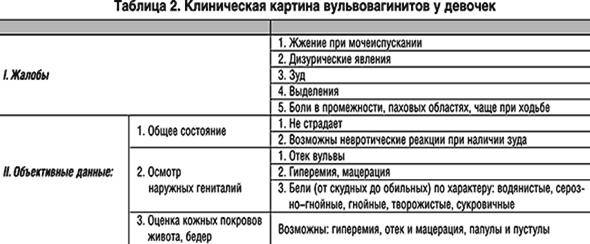
Симптомы и признаки вульвовагинита
Клинические проявления включают в себя симптомы двух заболеваний — воспаления вульвы и воспаления влагалища. Перечислим основные признаки:
- зуд и жжение в интимной зоне;
- повышенные выделения из влагалища, особенно, после секса и употребления острой пищи, алкоголя;
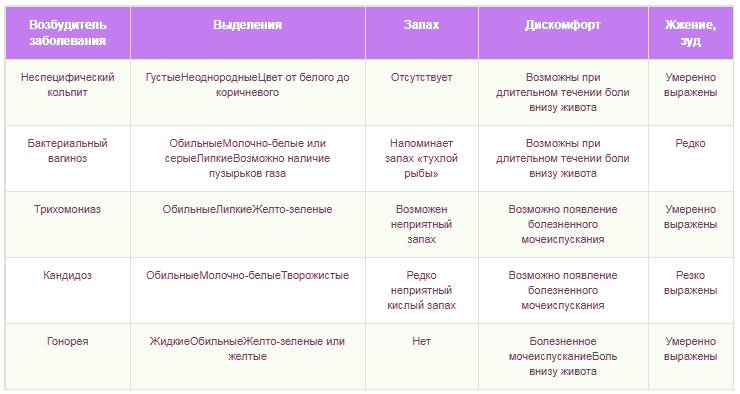
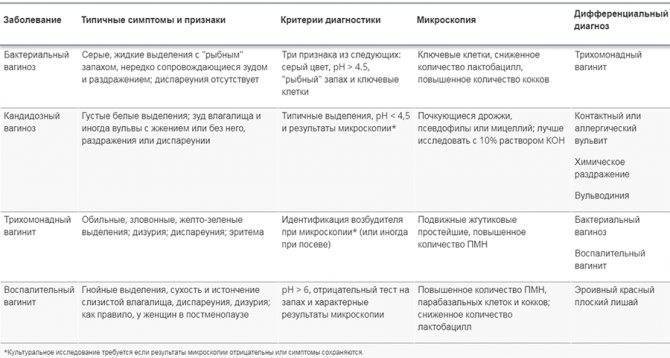
- изменения характера выделений (с неприятным запахом, зеленоватые, серые или желтые — зависит от присутствующей микрофлоры);
- покраснение и отек слизистых, малых половых губ, жжение и мокнутие;
- увеличение регионарных лимфатических узлов;
- незначительный подъем температуры. При вовлечении в патологический процесс мочеиспускательного канала появляются разнообразные дизурические расстройства:
- рези;
- частые позывы на мочеиспускание;
- неудержание мочи;
- мочеиспускание малыми порциями;
- чувство неполного опорожнения мочевого пузыря, тяжесть внизу живота.
Важно
Острый вульвовагинит имеет более выраженную симптоматику: гиперемия, зуд, выделения сильнее, чем при хроническом процессе. Как правило, имеет место связь с сексуальным контактом без презерватива 5 — 7 — 10 дней назад с новым партнером.
В особо тяжелых случаях из половых путей может выделяться сукровичный секрет.
Диагноз без лабораторной диагностики неправомочен.
Причины возникновения вульвита
Вульвит – это воспалительный процесс, локализирующийся на женских наружных половых органах. Существует различие между первичным вульвитом, являющимся самостоятельным заболеванием, и вторичным, то есть развивающимся на фоне другого заболевания, преимущественно воспалительных процессов внутренних половых органов. Разнящиеся особенности в этиологии и протекании первичного и вторичного вульвита ложатся в основу тактики лечения.
К причинам возникновения вульвитов относят:
- нарушение правил интимной гигиены, в частности в период менструации;
- механические повреждения поверхности наружных половых органов, например, при носке тесной или грубой одежды и нижнего белья, при половых контактах и т.д.;
- раздражение наружных половых органов (чаще в детском возрасте) вследствие расчесывания при вегетоневрозе, гельминтозе, повышенной потливости;
- аллергическая реакция на использование ароматизированных средств для интимной гигиены или контрацепции;
- раздражение и мацерация слизистой оболочки половых органов (и наружных в том числе) инфекционными выделениями, мочой, химическими веществами и т.п.;
- гормональные и метаболические нарушения, например, гипофункция яичников, СПКЯ, сахарный диабет и т.п.;
- ослабление местного и общего иммунитета, дефицит витаминов и минералов;
- чрезмерный или бесконтрольный прием лекарственных препаратов, антибиотиков в частности;
- наличие свищей из кишечника, мочевых путей.
К возникновению вульвита более склонны девочки и женщины в период менопаузы. Именно тогда половые органы оказываются более чувствительными и восприимчивыми к внешним и внутренним факторам развития воспаления. У взрослых женщин репродуктивного возраста слизистый эпителий вульвы отличается устойчивостью к инфекциям в силу преобладания здесь кисломолочной микрофлоры, при нормальном гормональном фоне и кислотности секрета.
У девочек кожа и слизистые оболочки отличаются тонкостью и нежностью, они более подвержены травмам и раздражениям, что усугубляется не всегда окрепшим иммунитетом. В микрофлоре половых органов у девочек преобладают кокковые формы и отсутствуют палочки Додерляйна, а у новорожденных выделения из влагалища могут быть спровоцированы материнскими гормонами. Вульвит в детском возрасте может самоликвидироваться, однако консультации детского гинеколога исключают его патологическое и прогрессирующее течение, что также не исключено, вплоть до сращения половых губ вследствие вульвита в раннем детском возрасте.
У женщин зрелого возраста с наступлением менопаузы происходит снижение уровня эстрогенов в крови, что часто в сочетании с атрофическими изменениями слизистой оболочки половых органов и уменьшением количества влагалищных выделений приводит к истончению слизистой. Такие обстоятельства увеличивают риски развития инфекции и воспалительного процесса внутренних и наружных половых органов.
Симптоматика вульвита включает в себя:
- отечность половых губ и клитора;
- покраснение половых губ и клитора;
- вероятно образование изъязвлений и эрозий;
- визуальные изменения могут распространяться на паховые складки и поверхность бедер;
- зуд и жжение в интимной области;
- болевые ощущения при движении, прикосновении, мочеиспускании, половом акте;
- образование белей, локализирующихся на половых губах;
- изредка тяжелое течение с увеличением паховых лимфатических узлов и повышением температуры тела.
Что такое вульвовагинит?
Это воспаление слизистой оболочки половых органов (вульвы и влагалища).
Провоцирующими факторами патологии являются:
- Неправильное соблюдение правил гигиены наружных половых органов.
Туалет вульвы должен проводится ежедневно с использованием средств с подходящим рН
Важно знать, что проводить гигиенические процедуры нужно по направлению спереди назад
Отсутствие постоянного полового партнера.
Частая смена партнеров, нерегулярная половая жизнь, отказ от применения барьерных контрацептивов способствуют развитию заболеваний, которые передаются половым путем.
Метаболические болезни.
Патологические процессы, при которых нарушается основной обмен (тиреотоксикоз, гипотиреоз, сахарный диабет) приводят к нарушению влагалищной микрофлоры.
Гормональные нарушения.
В подростковом возрасте и во время менопаузы происходят активные гормональные скачки, что также отражается на кислотно-щелочном (рН) равновесии слизистой оболочки макроорганизма.
Прием медикаментов и некоторые виды терапии.
Бесконтрольный прием лекарственных средств, химио- и лучевая терапия способствуют активации грибковой флоры с формированием вульвовагинита.
Также часто такой патологический процесс возникает при травмах половых органов, длительном механическом раздражении, применение агрессивных средств для интимной гигиены, снижение общего и местного иммунитета.
Классификация вульвовагинита по происхождению
Различают:
- Инфекционные
- Неспецифические (коко-бацилярная флора).
- Специфические. Формируется при активации условно-патогенных и патогенных микроорганизмов влагалища (гонококки, трихомонады, хламидии, уреаплазмы, микоплазмы, грибы рода Candida). Уровень молочнокислых бактерий, которые играют роль барьера, снижается и формируется хороший фон для развития воспалительных процессов органов малого таза.
Неинфекционные.
- Атрофический вульвовагинит. Патология, которая характеризуется снижением выработки смазочного вещества стенками влагалища. Эта разновидность заболевания возникает при нарушении гормонального фона. Чаще встречается у женщин в климактерическом периоде.
- Аллергический вульвовагинит. Протекает как реакция на механическое раздражение слизистой влагалища, при обнаружении гельминтов. Чаще возникает у маленьких девочек при некачественной гигиене наружных половых органов.
В зависимости от того, какой из видов патологии возникает, будет различаться симптоматика и схема медицинской помощи пациенту.
По клинике вульвовагиниты делят на острые и хронические.
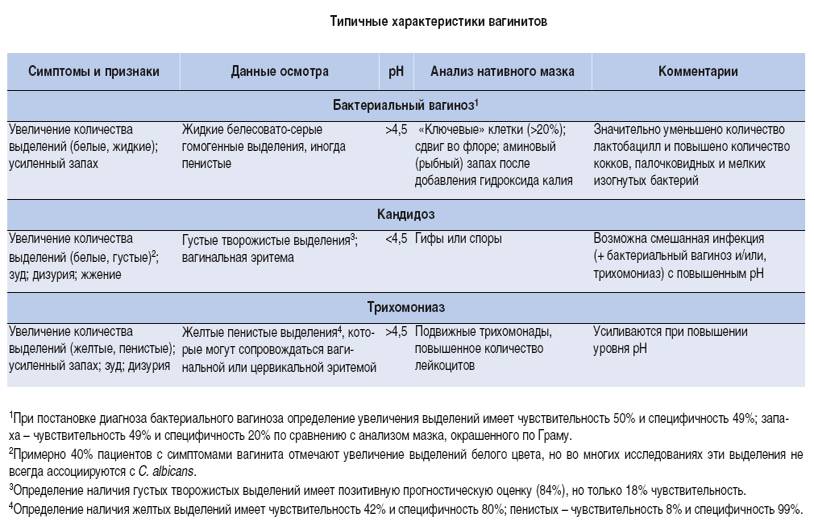
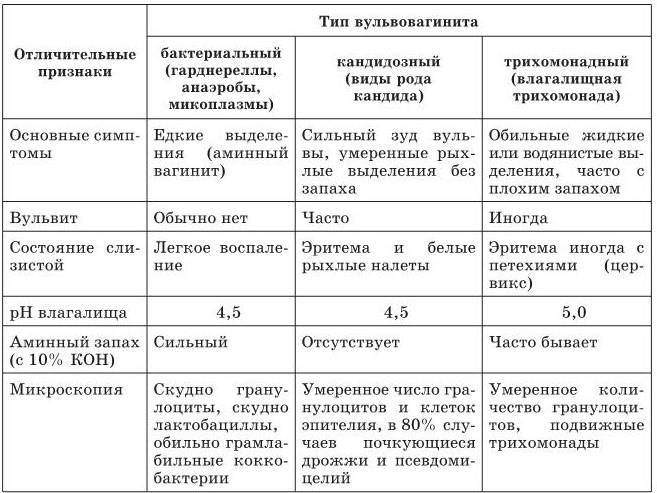
Кандидозный вульвовагинит
Это разновидность инфекционного поражения слизистой оболочки женских половых органов. Этиологическим фактором заболевания является грибы рода Candida. Болезнь занимает второе место, среди гинекологической патологии. Часто осложняет течение беременности. Это патологическое состояние возникает из-за таких причин:
- Применение медикаментов (антибактериальные препараты широкого спектра действия). Бесконтрольное использование различных лекарственных средств нарушает микрофлору влагалища с развитием патологического процесса.
- Синтетическое белье. У многих женщин развивается воспалительный процесс слизистой, при неправильном выборе нижнего белья. Синтетические материалы нарушают дыхание кожных покровов, что способствует присоединению инфекции.
- Нарушение работы эндокринных органов. При гормональном дисбалансе активизируется грибковая микрофлора, формируется бесконтрольное размножение грибков, что активизирует развитие заболевания.
Данная патология имеет характерные клинические проявления. Пациентка жалуется на появления “творожистых” выделений из влагалища. Возникает постоянное ощущение зуда и жжение, которое усиливается при проведении гигиенических процедур и после них.
Кандидозная форма вульвовагинита может развиваться и у женщин во время беременности. Это связывают с дисбалансом в работе эндокринных желез. Такое заболевание опасно не только для организма будущей матери, но и для состояния ребенка. Вульвовагинит может стать фактором активации преждевременных родов. Также может возникнуть кандидозное поражение полости рта, патологический процесс в легких. При тяжелом течение формируется вульвовагинит у грудничка.
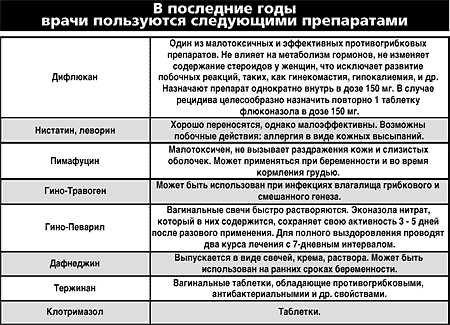
Лечение вульвовагинита
Лечение вагинита зависит от причин, которые его вызвали.
Если это глистная инвазия, то назначается противоглистная терапия.
При наличие сильного нестерпимого зуда в области промежности назначаются седативные (успокаивающие) и антигистаминные препараты.
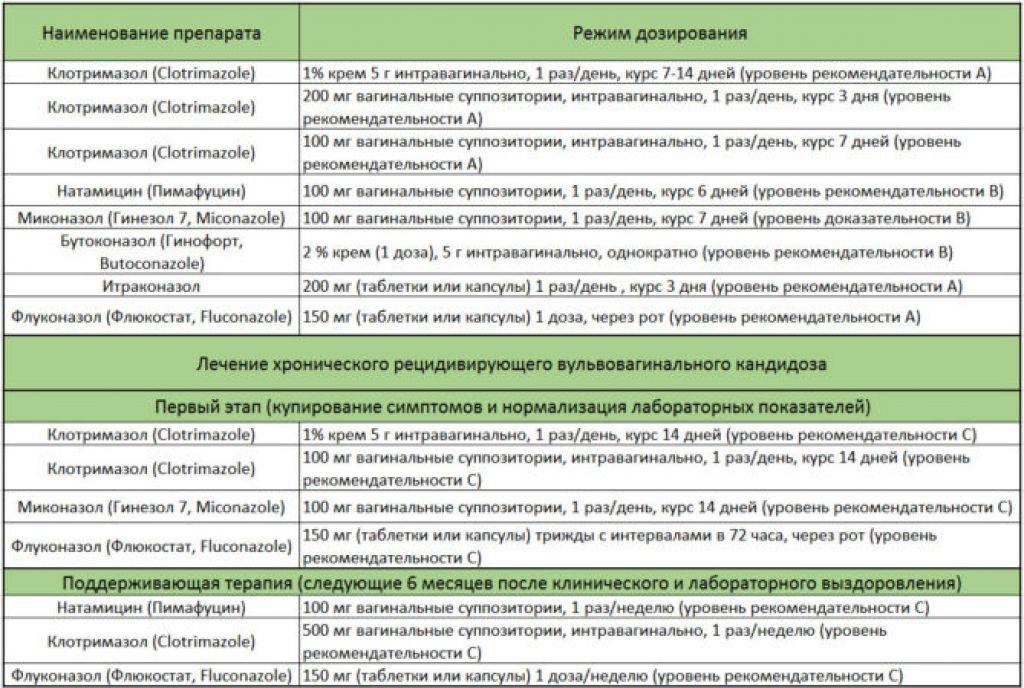
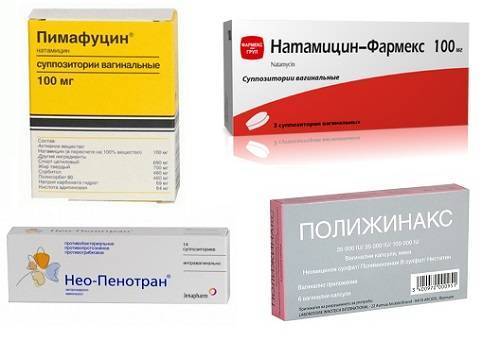
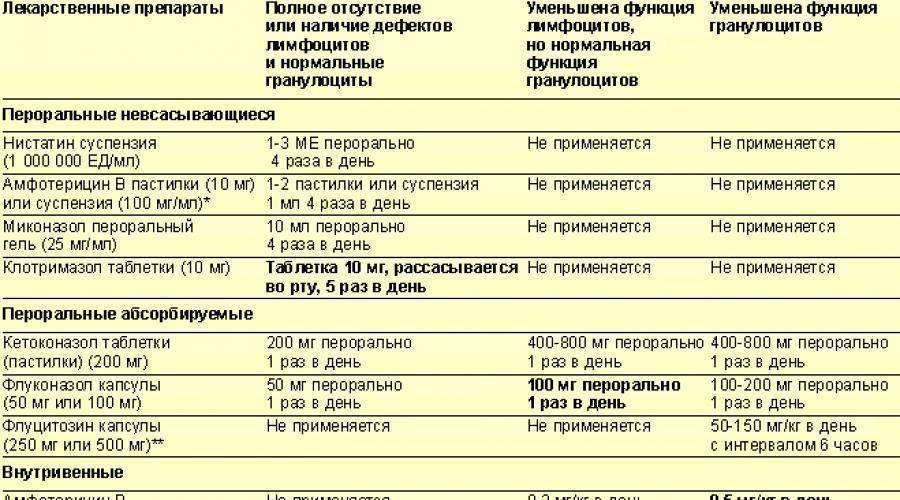
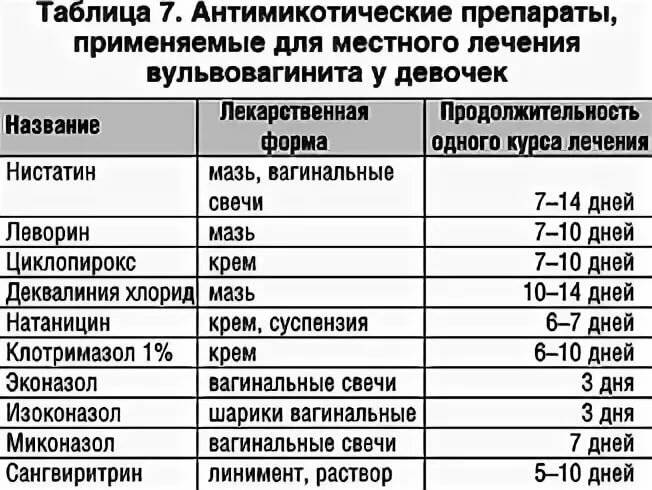
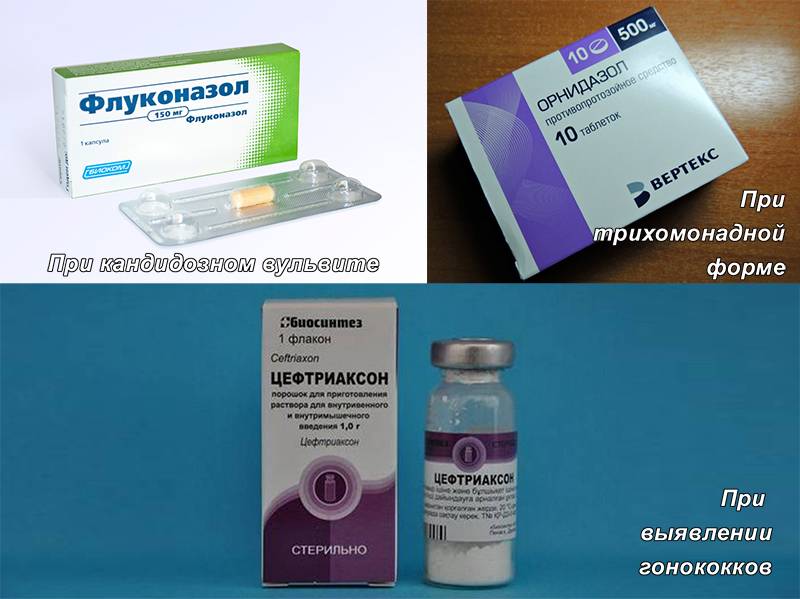
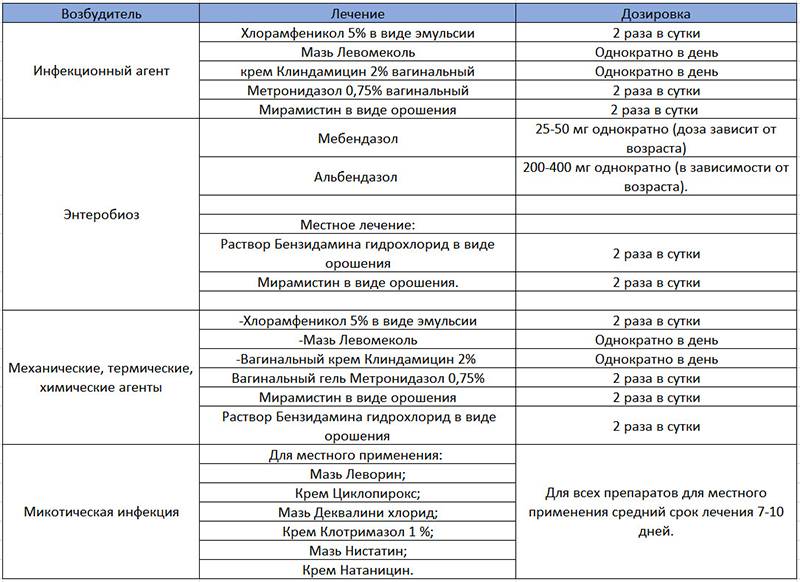
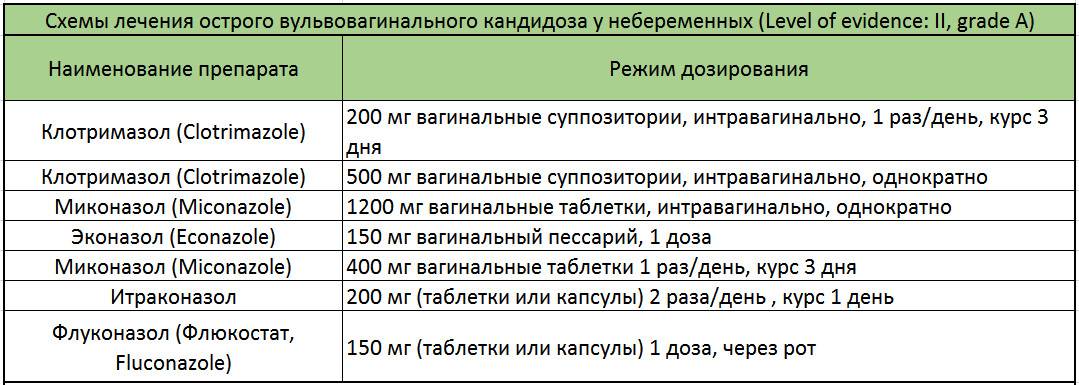
В случае, если при лабораторном обследовании в анализе мазка обнаруживают дрожжеподобные грибы Candida, назначаются противогрибковые препараты в виде мазей, кремов.
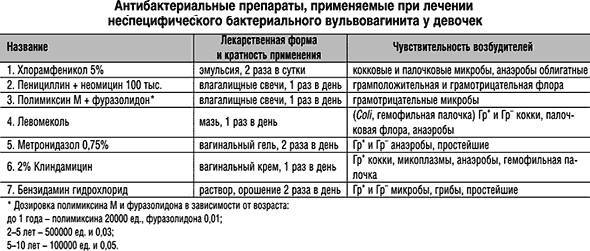
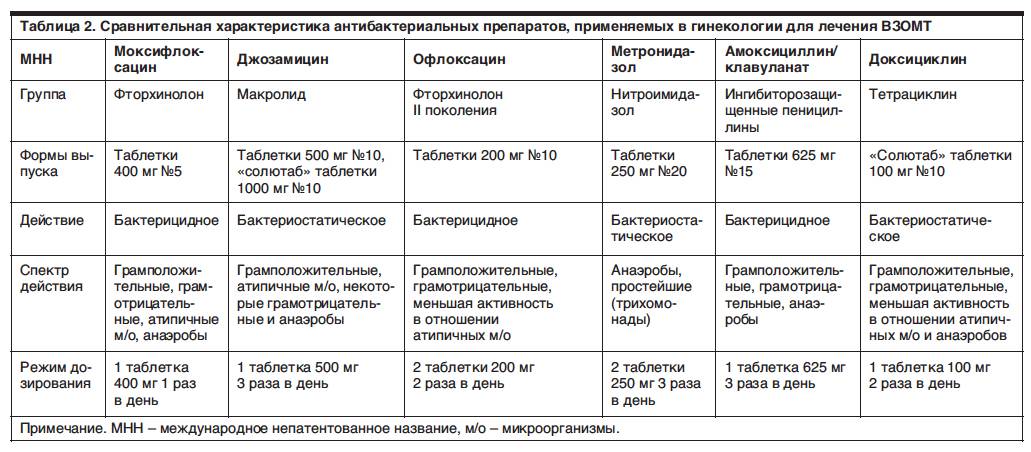
Существует такое понятие, как специфический вульвовагинит, то есть вагинит, вызванный патогенными микроорганизмами (гонококки, трихомонады, хламидии). Это заболевание требует назначение антибиотиков, возможно, назначение влагалищных палочек и мазей.
Кроме лекарственной терапии, направленной на уничтожение возбудителя инфекции, стоит отметить, что в комплекс лечения обязательно входят витамины в виде синтетических форм или продуктов, обогащённых витаминами (фрукты, овощи, бобовые). Ну и, конечно же, заболевание считается излеченным при восстановлении микробиоценоза влагалища.
Восстановление микрофлоры производится при приёме пробиотиков (1-го, 2-го, 3-го, 4-го поколений), пребиотиков, эубиотиков или кисломолочных продуктов
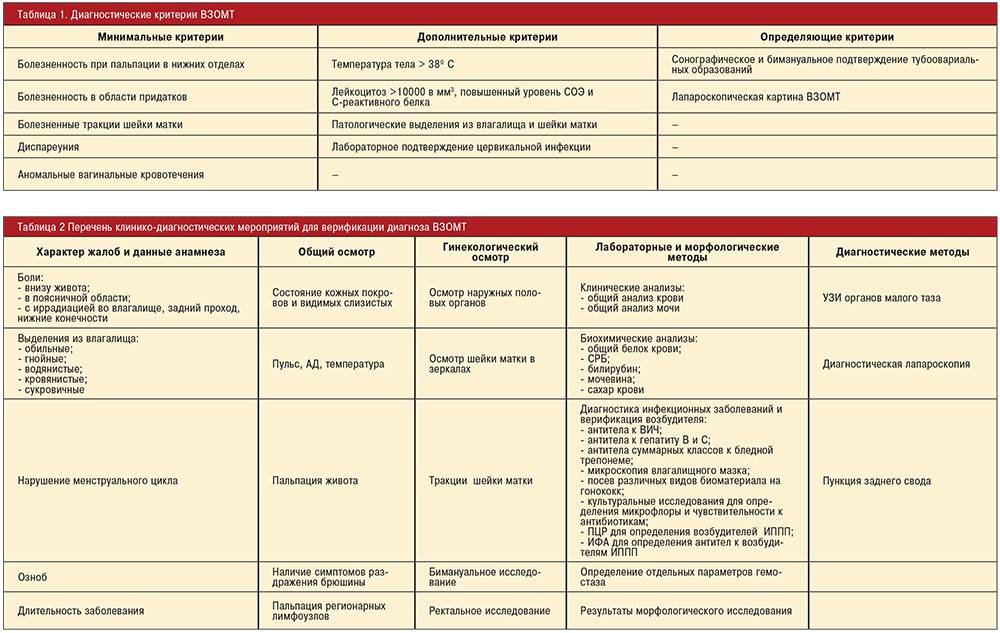
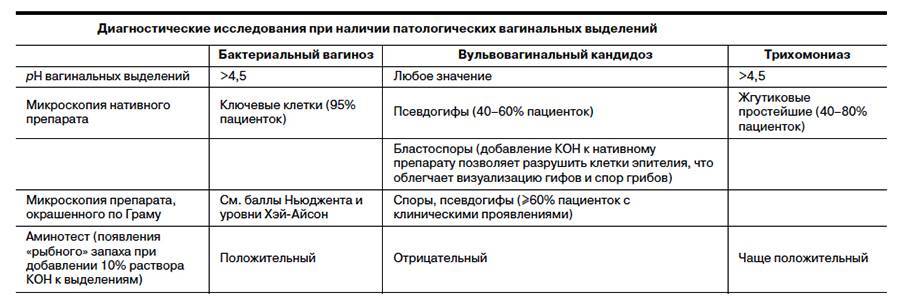
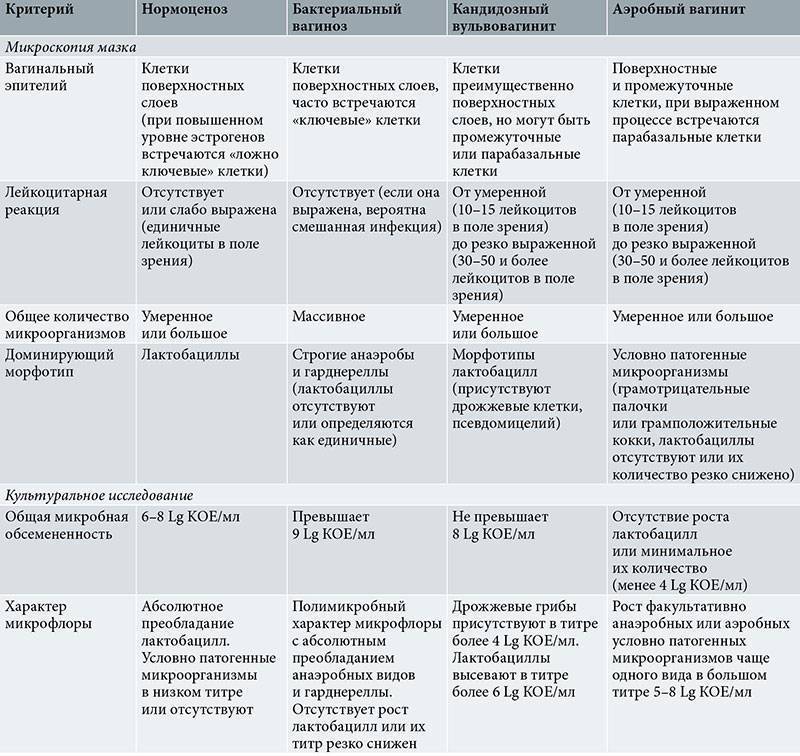
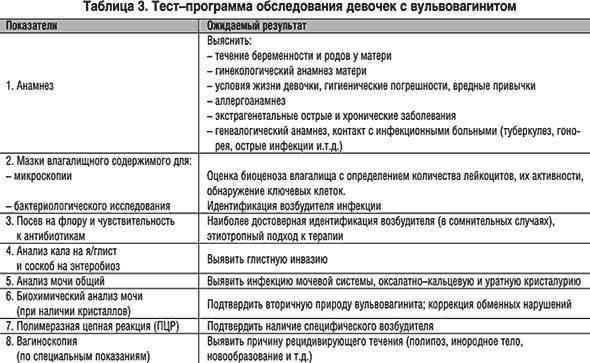
Диагностика вульвовагинита
Чтобы окончательно подтвердить диагноз вульвовагинита важно провести ряд инструментальных и лабораторных исследований. Это позволит выявить причину патологии, особенности течения и на основании этого составить максимально эффективный план лечения
В первую очередь требуется прием гинеколога с осмотром на кресле и забором мазков на микрофлору. Если есть показания, то проводят такие исследования, как:
- Кольпоцервикоскопию (для девочек проводят вагиноскопию) – осмотр с помощью кольпоскопа стенок влагалища и шейки матки.
При вульвовагините подтверждается вышеперечисленная симптоматика, а при введении гинекологического зеркала больная может отмечать резкую болезненность из-за наличия воспаления.
Бактериоскопия и бактериологическое исследование урогенитальных выделений.
Для того, чтобы определить этиологический фактор вызвавший развитие заболевания проводят лабораторную диагностику путем бактериологического исследования и микроскопии мазков материалов. Материалы для мазков берутся из мочеиспускательного канала, шеечного канала и влагалища. У девочек не живущих половой жизнью только из мочеиспускательного канала и заднего свода, при этом используется особый инструмент – ложка Фолькмана. Также проводят высокоточные исследования: ПЦР-анализ (полимеразная цепная реакция) и МФА (метод флуоресцирующих антител). Также важными являются клинический анализ крови, анализ мочи, а у маленьких девочек проведение соскоба на энтеробиоз.
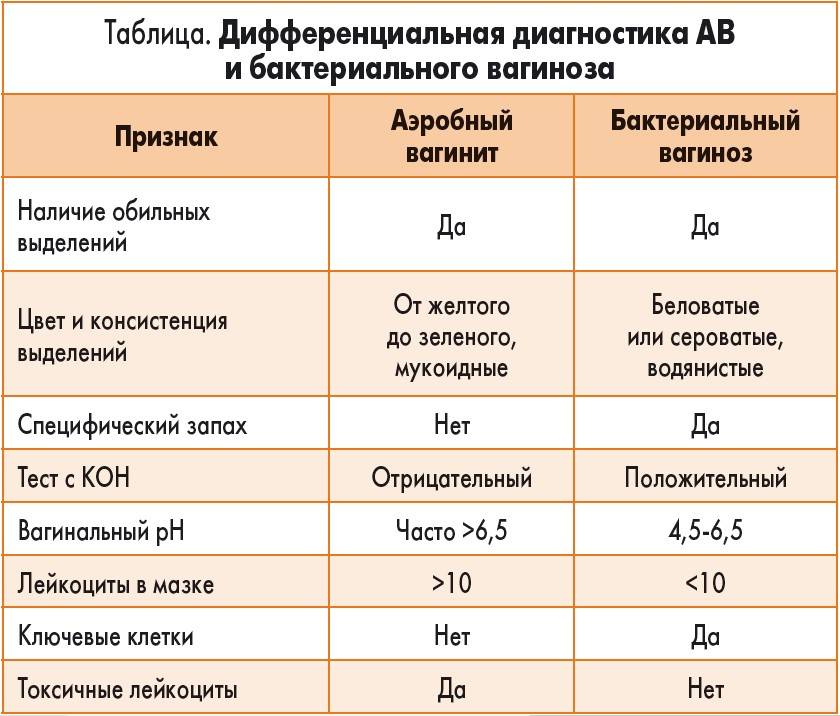
Проводят дифференцирование диагноза между различными видами вульвовагинитов (специфические, неспецифические), а также с другими заболеваниями. Для исключения восходящей или низходящей инфекции проводят ультразвуковое исследование органов малого таза. При тяжелом развитии патологии, необычном или рецидивирующем течении желательна консультация смежных специалистов: дерматовенеролога, инфекциониста, иммунолога, аллерголога, уролога. Потребность в консультации и выбор специалиста определяется особенностями течения.
Диагностика вульвовагинита
Чтобы окончательно подтвердить диагноз вульвовагинита важно провести ряд инструментальных и лабораторных исследований. Это позволит выявить причину патологии, особенности течения и на основании этого составить максимально эффективный план лечения
В первую очередь требуется прием гинеколога с осмотром на кресле и забором мазков на микрофлору. Если есть показания, то проводят такие исследования, как:
- Кольпоцервикоскопию (для девочек проводят вагиноскопию) – осмотр с помощью кольпоскопа стенок влагалища и шейки матки.
При вульвовагините подтверждается вышеперечисленная симптоматика, а при введении гинекологического зеркала больная может отмечать резкую болезненность из-за наличия воспаления.
Бактериоскопия и бактериологическое исследование урогенитальных выделений.
Для того, чтобы определить этиологический фактор вызвавший развитие заболевания проводят лабораторную диагностику путем бактериологического исследования и микроскопии мазков материалов. Материалы для мазков берутся из мочеиспускательного канала, шеечного канала и влагалища. У девочек не живущих половой жизнью только из мочеиспускательного канала и заднего свода, при этом используется особый инструмент – ложка Фолькмана. Также проводят высокоточные исследования: ПЦР-анализ (полимеразная цепная реакция) и МФА (метод флуоресцирующих антител). Также важными являются клинический анализ крови, анализ мочи, а у маленьких девочек проведение соскоба на энтеробиоз.
Проводят дифференцирование диагноза между различными видами вульвовагинитов (специфические, неспецифические), а также с другими заболеваниями. Для исключения восходящей или низходящей инфекции проводят ультразвуковое исследование органов малого таза. При тяжелом развитии патологии, необычном или рецидивирующем течении желательна консультация смежных специалистов: дерматовенеролога, инфекциониста, иммунолога, аллерголога, уролога. Потребность в консультации и выбор специалиста определяется особенностями течения.
Хронический вагинит
Сначала женщина сталкивается с острой формой вагинита. Однако если на инфекцию не происходит никакого воздействия, тогда слизистая становится все более рыхлой и истонченной, что позволяет патогенным организмам все глубже проникать в нее. Это приводит к развитию хронического вагинита, который периодически будет обостряться.
Симптоматика при хроническом вагините стертая и неяркая. Обычно выделяются серозно-гнойные выделения (порой гнойные). Самочувствие остается нормальным, боли отсутствуют. Здесь женщины тоже не обращаются к врачам, занимаясь самолечением, что позволяет инфекции дальше продолжать свою жизнедеятельность. А пациентка устраняет лишь симптомы болезни, но не причину.
перейти наверх
Симптомы вульвовагинита
Факторов, приводящих к вульвовагиниту, может быть множество и все они сильно отличаются друг от друга, но симптоматика патологии похожа не зависимо от этиологии. Характерные клинические проявления вульвита, вагинита (кольпита) и собственно вульвовагинита сложно выделить. Данные заболевания характеризуются в первую очередь признаками локального (местного) воспаления. Чаще всего больных вульвовагинитом беспокоят:
- Зуд и дискомфортные ощущения в зоне воспаления, часто усиливающиеся во время мочеиспусканий.
- Бели из влагалища (обильные выделения) гнойного, молочного или творожистого характера, а при тяжелом течении – кровянистые. При развитии старческого вульвовагинита клиническая картина проявляется по-другому – слизистый покров влагалища сухой, склонен к эрозиям шейки матки.
- Выделения с характерным неприятным запахом.
- Диспареуния (болезненные ощущения во время половых отношений), а также нерезкая ноющего характера боль в области низа живота.
- Повышение температуры тела.
- Полакиурия (учащенное мочеиспускание).
- Невротические реакции, на фоне расчесов, нарушения сна, чаще всего у детей.
Острый вульвовагинит отличается от хронического яркостью клинической картины. Обострения при хроническом течении формируются на фоне интеркуррентных (случайно присоединившихся) заболеваний, погрешностей в питании и переохлаждении. Вульвовагинит у детей может осложниться синехиями малых половых губ, что в дальнейшем нарушает акт мочеиспускания. Запущенное, длительное течение приводит к образованию рубцовых тканей, в будущем половая жизнь может быть существенно усложнена.
Также, если вульвовагинит приобрел восходящее развитие, то это грозит развитию оофорита, сальпингита или эндометрита. Наиболее опасным вагинит может оказаться для беременных, данная инфекция может послужить провоцирующим фактором хориамнионита, самопроизвольного аборта, эндометрита в послеродовом периоде и даже проявлением инфекции у новорожденного.
Хронический вульвовагинит также может быть причиной появления крауроза вульвы. При этой патологии ткани приобретают повышенную плотность, появляются эрозии и трещины. При данной патологии повышается риск появления раковых заболеваний.
Проявления вульвовагинита
Вульвовагинит у ребёнка всегда проявляется жалобами или, по-научному, клинической картиной. Девочка жалуется маме на зуд, боль, жжение и неприятные ощущения — «щипет там» (в области половых органов).

А мама говорит, что ребёнок часто тянет ручки в «то самое место», на трусиках появились какие-то выделения (бели, творожистые, зелёные), и кожа стала ярко красной или розовой, появились высыпания или даже расчёсы.
Других проявлений, таких как нарушение общего состояния, снижение аппетита, болей в животе или внизу живота, нет, они могут появиться только при распространении воспаления на другие органы и ткани.
Тогда всплывает вопрос, откуда же он берётся, этот вагинит, у маленького ребёнка.
Проявления вульвовагинита
Вульвовагинит у ребёнка всегда проявляется жалобами или, по-научному, клинической картиной. Девочка жалуется маме на зуд, боль, жжение и неприятные ощущения — «щипет там» (в области половых органов).

А мама говорит, что ребёнок часто тянет ручки в «то самое место», на трусиках появились какие-то выделения (бели, творожистые, зелёные), и кожа стала ярко красной или розовой, появились высыпания или даже расчёсы.
Других проявлений, таких как нарушение общего состояния, снижение аппетита, болей в животе или внизу живота, нет, они могут появиться только при распространении воспаления на другие органы и ткани.
Тогда всплывает вопрос, откуда же он берётся, этот вагинит, у маленького ребёнка.
Что такое вульвовагинит?
Это воспаление слизистой оболочки половых органов (вульвы и влагалища).
Провоцирующими факторами патологии являются:
- Неправильное соблюдение правил гигиены наружных половых органов.
Туалет вульвы должен проводится ежедневно с использованием средств с подходящим рН
Важно знать, что проводить гигиенические процедуры нужно по направлению спереди назад
Отсутствие постоянного полового партнера.
Частая смена партнеров, нерегулярная половая жизнь, отказ от применения барьерных контрацептивов способствуют развитию заболеваний, которые передаются половым путем.
Метаболические болезни.
Патологические процессы, при которых нарушается основной обмен (тиреотоксикоз, гипотиреоз, сахарный диабет) приводят к нарушению влагалищной микрофлоры.
Гормональные нарушения.
В подростковом возрасте и во время менопаузы происходят активные гормональные скачки, что также отражается на кислотно-щелочном (рН) равновесии слизистой оболочки макроорганизма.
Прием медикаментов и некоторые виды терапии.
Бесконтрольный прием лекарственных средств, химио- и лучевая терапия способствуют активации грибковой флоры с формированием вульвовагинита.
Также часто такой патологический процесс возникает при травмах половых органов, длительном механическом раздражении, применение агрессивных средств для интимной гигиены, снижение общего и местного иммунитета.
Классификация вульвовагинита по происхождению
Различают:
- Инфекционные
- Неспецифические (коко-бацилярная флора).
- Специфические. Формируется при активации условно-патогенных и патогенных микроорганизмов влагалища (гонококки, трихомонады, хламидии, уреаплазмы, микоплазмы, грибы рода Candida). Уровень молочнокислых бактерий, которые играют роль барьера, снижается и формируется хороший фон для развития воспалительных процессов органов малого таза.
Неинфекционные.
- Атрофический вульвовагинит. Патология, которая характеризуется снижением выработки смазочного вещества стенками влагалища. Эта разновидность заболевания возникает при нарушении гормонального фона. Чаще встречается у женщин в климактерическом периоде.
- Аллергический вульвовагинит. Протекает как реакция на механическое раздражение слизистой влагалища, при обнаружении гельминтов. Чаще возникает у маленьких девочек при некачественной гигиене наружных половых органов.
В зависимости от того, какой из видов патологии возникает, будет различаться симптоматика и схема медицинской помощи пациенту.
По клинике вульвовагиниты делят на острые и хронические.
Кандидозный вульвовагинит
Это разновидность инфекционного поражения слизистой оболочки женских половых органов. Этиологическим фактором заболевания является грибы рода Candida. Болезнь занимает второе место, среди гинекологической патологии. Часто осложняет течение беременности. Это патологическое состояние возникает из-за таких причин:
- Применение медикаментов (антибактериальные препараты широкого спектра действия). Бесконтрольное использование различных лекарственных средств нарушает микрофлору влагалища с развитием патологического процесса.
- Синтетическое белье. У многих женщин развивается воспалительный процесс слизистой, при неправильном выборе нижнего белья. Синтетические материалы нарушают дыхание кожных покровов, что способствует присоединению инфекции.
- Нарушение работы эндокринных органов. При гормональном дисбалансе активизируется грибковая микрофлора, формируется бесконтрольное размножение грибков, что активизирует развитие заболевания.
Данная патология имеет характерные клинические проявления. Пациентка жалуется на появления “творожистых” выделений из влагалища. Возникает постоянное ощущение зуда и жжение, которое усиливается при проведении гигиенических процедур и после них.
Кандидозная форма вульвовагинита может развиваться и у женщин во время беременности. Это связывают с дисбалансом в работе эндокринных желез. Такое заболевание опасно не только для организма будущей матери, но и для состояния ребенка. Вульвовагинит может стать фактором активации преждевременных родов. Также может возникнуть кандидозное поражение полости рта, патологический процесс в легких. При тяжелом течение формируется вульвовагинит у грудничка.