Как делать правильно массаж глаз у новорожденных
Врач покажет Вам, как правильно проводить массаж слезного мешочка, чтобы процесс принес максимальную пользу. Вы можете также прощупать этот мешочек у себя, чтобы лучше понимать, где он находится. Указательный палец поместите на точке во внутреннем уголке глаза, где сходятся два канальца перед входом в слезный мешок. Надавливания должны быть несильные, но в то же время достаточные, чтобы выгнать гной. От найденной точки ведите сверху вниз по направлению к носу ребенка, слегка прижимая палец. Необходимо совершить примерно 6-10 таких движений. При этом должен выделяться гной из слезного мешка — это показатель того, что массаж глаз проводится правильно. Его убирают с помощью ватного тампона и так продолжают до тех пор, пока содержимое канала не прекратит выходить.
После завершения процедуры нужно промыть глаз с помощью антисептических растворов, а затем закапать антибиотик. Это может быть раствор «Левомицетина» 0,25%, «Витабакт» или другие средства. Специалисты рекомендуют проводить массаж глаз при конъюнктивите у детей или непроходимости слезного канала в течение двух недель, одновременно используя антибактериальные капли или мази. Обычно за это время процесс нормализуется, и слеза начинает отходить в нормальном режиме.
Как правило, назначение врача выглядит так:
- массаж глаз — 4 раза в день по 6-10 движений;
- промывание антисептическим раствором;
- «Левомицетин» 0,25% 1 капля*4-5 раз в сутки.
Симптоматика
Разделяют ряд признаков неполадок в функционировании слезоотводящих путей. Это могут быть такие симптомы, как:
- Чрезмерное слезоотделение;
- Опухание, боль в уголках глаз;
- Инфекции, воспаления, а также продолжительное время беспокоящие человека;
- Накопление слизи и ее чрезмерное выделение.
Помимо перечисленных признаков, пациенты с непроходимостью часто жалуются на расплывчатость зрения.При появлении вышеперечисленных симптомов верным решением будет обратиться за квалифицированной помощью. Своевременное лечение, которому предшествует ранняя диагностика, позволит избавиться от нежелательных последствий.
Ход операции
Длительность оперативного вмешательства составляет 5-20 минут. При этом нет необходимости нахождения в стационаре
После зондирования важно соблюдать рекомендации и предписания врача, своевременно приходить на осмотр к офтальмологу по месту жительства
Вначале операции кожа вокруг глаза обрабатывается антисептическими и дезинфицирующими медикаментами в виде растворов, в глаза вводится разрешенный по возрасту местный анестетик.
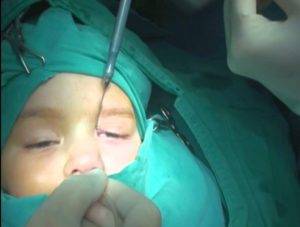
В конце манипуляции дезинфицирующим, антисептическим раствором обрабатывается кожа вокруг глаз, и вымываются остатки пробки и гноя.
Полное зондирование слезных путей определяется при выливании через носовой ход дезинфицирующей жидкости. При необходимости процедура может быть повторена.
Вместо зонда может использоваться специальный небольшой шарик. При наполнении его воздухом он проходит через слезные пути и нарушает целостность, устраняет пробку.
Реабилитация
В течение недели показано стационарное наблюдение, регулярная замена повязки, антибактериальная терапия для профилактики постоперационной инфекции. Швы удаляют на 5-6 день.
На полное заживление тканей уходит около месяца. В реабилитационном периоде делают промывания глаз и слизистой носа. Показано плановое наблюдение врача. Противопоказано посещать бассейны, бани, пляжи. Также следует воздержаться от интенсивных физических нагрузок.
Если тяжелый хронический дакриоцистит не лечить правильно, развиваются растяжения слезного мешка, абсцессы и флегмоны. В результате возможны язвы роговицы, омертвение тканей, гнойный энцефалит и менингит. Воспалительный процесс распространяется дальше по типу рожистого воспаления с повышением температуры и увеличением регионарных лимфатических узлов.
Чтобы проконсультироваться у оперирующего врача-офтальмолога в Санкт-Петербурге, позвоните нам в «СМ-Клиника».
Цены
| Наименование услуги (прайс неполный) | Цена (руб.) | В рассрочку (руб.) |
|---|
| Консультация хирурга по операции (АКЦИЯ) | – |
| Удаление слезного мешка | от 27000 | от 2698 |
* Ознакомиться подробнее с условиями можно здесь — Лечение в кредит или рассрочку.
Запись на прием
Уточните дополнительную информацию по телефону +7 (812) 435 55 55 или заполните форму online — администратор свяжется с Вами для подтверждения записи.
«СМ-Клиника» гарантирует полную конфиденциальность Вашего обращения.
Подготовка малыша к зондированию
Операцию проводит детский врач-офтальмолог с высокой квалификацией в специально оборудованном глазном кабинете или клинике.
5 этапов подготовки к процедуре:
- Окончательный диагноз должны подтвердить на консультации отоларинголога, чтобы убедиться в отсутствии врожденного искривления перегородки носа.
- Сдается общий анализ крови, чтобы проверить свертываемость.
- За несколько часов до операции не разрешено кормить маленького пациента, чтобы исключить возможность срыгивания во время проведения.
- Перед самой манипуляцией грудничка необходимо туго запеленать, чтобы исключить вероятность хаотичного движения руками и ножками.
- Лучше, чтобы ребенок был выспавшийся и в хорошем настроении.
Причины воспаления слезного канальца
Основной причиной развития воспалительного процесса является закупорка слезного канала из-за того, что при рождении у ребенка не прорвалась пленка, которая защищает глазки новорожденного внутри утробы матери от околоплодных вод. Пленка также защищает от околоплодных вод нос и дыхательные пути крохи. Обычно она самостоятельно разрывается сразу после родов малыша с первым его криком. Но бывает, что пленка так и остается целой, и это в дальнейшем препятствует нормальному процессу слезоотделения.
Как следствие – слезы накапливаются в слезном мешочке, происходит его деформация и в результате провоцируется развитие воспалительного процесса.
Радикально решить эту проблему поможет зондирование слезного канальца у новорожденного. Обычно процедура проводится деткам в двух или трехмесячном возрасте, но допускается проведение процедуры и в более раннем возрасте, если есть на то прямые показания.
В категорию риска входят дети с синдромом Дауна, краниосиностозом, последовательностью Голденхар, синдромом расщелин, гемифациальной микросомией или любой лицевой аномалии средней линии.
Стоит отметить и иные причины возникновения дакриоцистита (воспалительного процесса слезных канальцев).
Среди них инволюционный стеноз (наиболее распространенная причина обструкции НЛД у пожилых людей), новообразования в слезном мешочке, болезнь Синуса (врожденная или приобретенная после некорректного хирургического вмешательства – повреждение синуса), травмы (переломы назо-орбитальные), заболевания воспалительного типа, неоплазм.
Промывание слезного канала у взрослых
Медики могут диагностировать закупоренность слезных каналов у пациентов любого возраста. Чаще всего у взрослых процедура проходит в диагностических целях. С помощью данного метода возможно установить процент пассивной проходимости слезоотводящих путей (в некоторых случаях диагностику проводят несколько раз).
Проблемы с проходимостью у взрослых устраняются сложнее, чем у детей младенческого возраста. В данном случае не помогает ни зондирование, ни массаж. Из-за плотно сформированных тканей единственным способом восстановления слезотока является многократное промывание.
Как и в случае с новорожденными, пациенту после процедуры вводятся антибиотики, позволяющие предотвратить осложнения. Препараты принимаются во время реабилитационного периода. Они могут быть в форме назальных спреев, в виде капель.
Реабилитация и послеоперационный уход
В период реабилитации важно следить за общим состоянием здоровья, не допуская простудных заболеваний, ОРВИ, соблюдать рекомендации офтальмолога. Для профилактики инфицирования назначаются антибактериальные капли и мази:
Для профилактики инфицирования назначаются антибактериальные капли и мази:
- Флоксал;
- Тобрекс;
- Тобрисс;
- Тобрамицин;
- Вигамокс;
- Витабакт;
- Левомицетин;
- Ципромед и Ципролет (с года).
Для промывания глаз перед закапыванием используется водный раствор фурацилина или марганцовки слабой концентрации, отвар ромашки или чайная заварка. Все жидкости должны быть комнатной температуры и свежеприготовленными.
После зондирования можно совершать привычные действия и процедуры – умываться, купаться в ванне и др. Однако многие специалисты советуют месяц наблюдать за состоянием глаз. Воду для умывания следует использовать кипяченую. Нежелательно купание в открытых водоемах.
Московская Клиника
Многопрофильная клиника специализируется на диагностике (МРТ, УЗИ, рентген, функциональная диагностика и др.), амбулаторных приемах, на курсовом лечении, восстановительных процедурах. В клинике пациенты могут сдать все необходимые лабораторные анализы, пройти комплексные и чек-ап программы.
В связи с масштабным распространением коронавируса, в клинике приняты все необходимые меры для обеспечения безопасности пациентов: выполняется обеззараживание оборудования, воздуха, производится дезинфекция помещений, соблюдается стандартный температурный режим и режим проветривания на частой основе, размещены дополнительные дезинфекторы для рук, проводится ежедневная термометрия сотрудников, администраторы зала следят за тем, чтобы все пациенты были в масках.
Московская Клиника круглосуточно проводит следующие виды тестирования: экспресс-тест COVID-19 (данный тест является официальным аналогом ПЦР-теста и выполняется в течение 30 минут), срочный ПЦР-тест CITO (выполняется в течение суток), ПЦР-тест (выполняется до 3-х дней), экспресс-тест на антитела к COVID-19. Тесты проводятся в клинике круглосуточно!
По результатам любого вида теста пациентам выдается справка как на русском, так и английском языке, которую вы можете предъявить по месту требования. Срок действия справки по месту требования составляет 3 дня.
Клиника располагается по адресу ул. Полковая, д.12, к.1.
В диагностическом отделении для пациентов доступна точная диагностика на новейшем и современном оборудовании экспертного класса:
Все виды МРТ-исследований на аппарате General Electric 1,5 Тесла закрытого типа (2018 г.);
Все виды УЗИ на аппарате MINDRAY DC-70PRO X (2018 г.);
Рентгенография с минимальной лучевой нагрузкой на аппарате PXP-100 CA фирмы POSKOM Co.Ltd с трубкой Toshiba (2018 г.);
Функциональная диагностика (СМАД, ХОЛТЕР, ЭЭГ, ЭНМГ, ЭКГ, ЭХО-КГ, спирометрия и др.);
Гастроскопия;
Лабораторные исследования.
В лечебном отделении представлено более 15-ти направлений, среди которых: оториноларингология, гинекология, урология, хирургия, неврология, кардиология, ортопедия, офтальмология, эндокринология, терапия и др.
В восстановительном отделении можно пройти курс процедур по массажу, физиотерапии, мануальной терапии.
В Московской клинике прием ведут более 30 специалистов высшей категории, кандидаты и доктора медицинских наук с большим опытом работы.
Клиника располагается в 15-ти минутах ходьбы от станций метро Марьина роща и Савёловская с удобной транспортной развязкой.
Для пациентов на территории клиники предоставлена бесплатная парковка.
Показания
Зондирование – это мини-операция, которая назначается при крайней необходимости. Сначала врач посоветует больному делать толчкообразный массаж в области закупорки и капать лечебные капли, и только после – зондирование. Желательно провести бактериологическое исследование гнойного отделяемого, чтобы назначить подходящие капли.
- младенец с дакриоциститом старше 5 месяцев;
- глаз слезится постоянно, на улице слезотечение усиливается;
- воспаления в области носослезного протока перешли в хроническую форму;
- лечение массажем и каплями дает кратковременный эффект, глаз продолжает гноиться.
Иногда грудничкам устраняют закупорку в 1-3 месяца, если самочувствие ребенка ухудшается, или часто поднимается температура. В остальных случаях операцию откладывают до 6 месяцев по следующим причинам:
- иногда массаж помогает восстановить проходимость слезы;
- к этому возрасту слезы вырабатываются в полном объеме, происходит полноценное промывание слезного канала. Это ускоряет восстановление после операции и снижает риск рецидива.
ЧТО ТАКОЕ ХАЛЯЗИОН?
Халязион — хроническое воспаление края века. Халязион возникает, если секреторная железа закупоривает выходной канал мейбомиевой железы — сальной железы, расположенной на веке. Внешне халязион выглядит как плотная шишка красноватого цвета с серватым центром величиной до 5 -7 мм. Иногда появляется гной в полости образования, и это место начинает болеть.
Не путайте халязион с ячменем: это разные заболевания. Ячмень, в отличие от халязиона, вызван инфекцией внутри сальной железы. Ячмень расположен ближе к краю века, халязион — дальше, там где расположены мейбомиевы железы, — в хрящевом отделе века. Кроме того, халязион — хроническое заболевание.
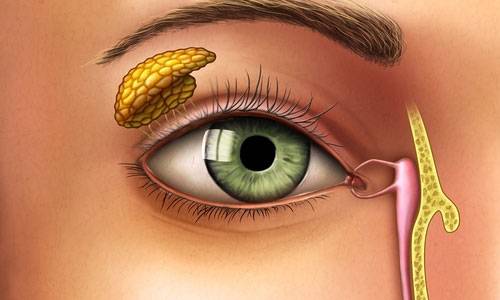
Дакриоцистит глаз у новорожденных
Еще одна распространенная глазная патология в младенческом возрасте — дакриоцистит. Это непроходимость слезного канала, при которой происходит застой в нем слезы. Всего таких канальцев два — со стороны верхнего века и нижнего. 90% слезной жидкости стекает через нижний канал в нос, дополнительно увлажняя его изнутри. Вот почему, когда мы плачем и происходит усиленное слезотечение, возникает насморк.
До появления ребенка на свет его слезные каналы имеют тонкую перепонку из эмбриональной ткани. Она защищает зрительные органы от попадания в них околоплодных вод. Обычно эта пленка разрывается после рождения, когда малыш делает первый вдох, а его глазки начинают нормально работать. Однако бывает так, что пленка никак не хочет разрываться, и тогда нормальный отток слезы нарушается, присоединяется инфекция и возникает дакриоцистит — гнойное воспаление слезного мешка. Вот основные проявления этой болезни у новорожденного:
- гнойное отделяемое из глаз малыша на второй неделе жизни;
- покраснение конъюнктивы и кожи у внутреннего уголка глаза;
- болезненная припухлость, отек век;
- слезотечение;
- выделение гноя при надавливании на область слезного мешка;
- склеенные после сна ресницы;
- временный эффект от использования антибиотиков и антисептиков.
Внешне проявления болезни напоминают конъюнктивит глаз, и родители часто практикуют самостоятельное лечение: промывание глаз настоем ромашки или чая, закапывание антибактериальных капель. На некоторое время симптомы исчезают, а затем повторяются вновь. Поскольку основная причина не ликвидирована, слеза продолжает застаиваться, в глазную щель попадают новые бактерии и начинают размножаться.
Каждый раз при появлении у ребенка гнойных выделений из глаз не нужно искать советов в интернете, стоит посетить окулиста для диагностики. Только специалист определит, какая патология вызвала воспаление: конъюнктивит, дакриоцистит или что-то другое. Стандартные схемы терапии воспалительных заболеваний глаз включают промывание органов зрения, введение капель и мазей. Врач также может дополнительно назначить массаж глаз при забитом слезном канале, чтобы эффективнее удалить излишки гноя. Его могут проводить родители самостоятельно в домашних условиях. Массаж — важная процедура на начальном этапе лечения конъюнктивита глаз и дакриоцистита, так как он воздействует на причину и направлен на улучшение проходимости слезных путей.
ЛЕЧЕНИЕ ХАЛЯЗИОНА
На ранних стадиях заболевание можно лечить консервативными методами: каплями, мазями, инъекциями кортикостероидов или физиотерапией. Эти средства помогают при небольшом размере халазиона. Если халязион стал большим, начинает болеть, врачи рекомендуют его удалить. Если медикаментозное или физиотерапевтическое лечение не помогает, не стоит откладывать операцию.
Микроинвазивная операция проходит под местной анестезией. Хирург с помощью микрохирургического скальпеля вскрывает капсулу халязиона с внутренней стороны века, вдоль мейбомиевых желез. Содержимое халязиона вычищают и обрабатывают внутреннюю полость. На этом операция заканчивается. За веки закладывают антибактериальную глазную мазь и через 15 минут вы можете идти домой.
Контрольный осмотр проводят на 2-3 день после операции.
Как лечить дакриоцистит у детей
Дакриоцистит новорожденных подразумевает три варианта лечения:
- консервативные методы;
- выжидательная тактика;
- оперативное вмешательство.
Какой метод лечения подходит вам, определит врач при осмотре новорожденного. Не занимайтесь самолечением или нетрадиционными народными методами. Новорожденный — это не поле для экспериментов.
К консервативным методам лечения дакриоцистита относятся медикаментозные средства и массаж. Объединение этих двух способов позволяет значительно ускорить процесс выздоровления и облегчить состояние новорожденного ребенка.
Медикаментозное лечение
Непроходимость носослезного канала у малышей лечится в основном каплями и мазями. Выбор антибактериального средства должен происходить на основе посева и высеянной микрофлоры. Капли закапываются днем и после массажа, а мази закладываются за нижнее веко на ночь. Дозировки и способ применения назначает врач.
Капли и мази от дакриоцистита для лечения новорожденных:
- «Альбуцид».
- «Вигамокс».
- Грудным детям часто назначают «Тобрекс».
- «Левомицетин».
- Гентамициновая мазь.
- Дексаметазоновая мазь.
- «Офтаквикс».
- Раствор фурацилина или хлоргексидина для промывания, протирания глаз.
Капли перед использованием необходимо подогреть до температуры тела в ладошке или на водяной бане. Так как хранить вскрытые препараты необходимо в холодильнике, малышу будет очень неприятно закапывание холодных медикаментов в глаз.
Смотрите интересное видео с советами врача-педиатра о лечении болезни:
Массаж
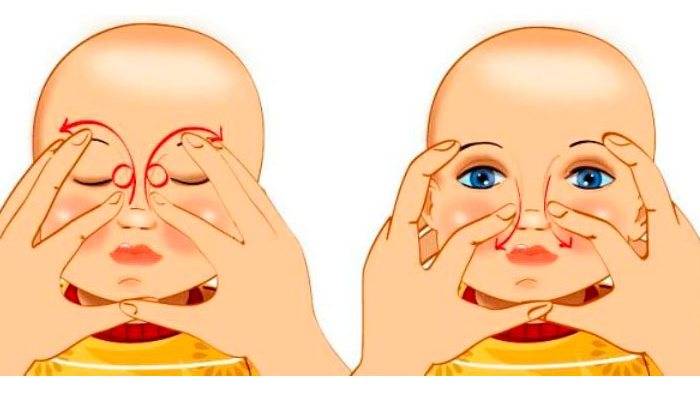
Как пробить слезный канал самостоятельно без операции? Основным методом лечения дакриоцистита у новорожденных является специальный массаж. Движения напоминают надавливание от уголка глаза до кончика носа вдоль носовой перегородки. Это физически выталкивает все закупорки и помогает канальцам освободиться.
Техника массажа для новорожденных при дакриоцистите:
- Прежде всего, необходимо помыть руки, снять все украшения, подстричь ногти, чтобы не травмировать новорожденного и не занести инфекцию.
- Если присутствуют гнойные выделения, сначала движением снизу- необходимо выдавить гнойное содержимое. Протрите глаз ватным диском или марлей, смоченным в антисептическом растворе.
- Затем закапайте антибиотики в каплях и теперь движением сверху вниз проталкивайте капли по канальцам в слезный мешок и дальше. Капли необходимо закапать несколько раз.
- Повторяйте эти движения десять раз, два-три раза за сутки. На ночь заложите за нижнее веко мазь.
Что говорит о массаже при воспалении слезного канала у детей самый известный педиатр страны – доктор Комаровский, можно посмотреть тут:
Дакриоцистит – зондирование слезного канала у детей
В первые дни жизни у новорожденных детей довольно часто наблюдается небольшое выделение гноя из глаз. Иногда это явление ошибочно принимают за конъюнктивит, хотя причина может быть совершенно иная.
Основным виновником подобных явлений считается воспаление слезного мешка и непроходимость слезных каналов – дакриоцистит. Диагноз «дакриоцистит» ставится грудничкам на первом-втором месяца жизни.
Причины его развития следующие: во время беременности плод находится в жидкой среде и его естественные слезные каналы перекрывает желатиновая пленка, которая препятствует попаданию околоплодных вод в организм.
Во время рождения, при первом крике, желатиновая пленка рвется, открывая носослезные проходы. Однако это происходит не всегда, и тогда в глазах ребенка создается идеальная среда для развития заболевания, а процесс оттока жидкости нарушается. Дакриоцистит у детей действительно похож на конъюнктивит, поэтому их так легко спутать.
Для того, чтобы точно установить причину проблемы, врач сначала проводит осмотр малыша.
Признаками дакриоцистита могут быть:
- воспаленные и красные глаза;
- гнойные выделения из слезного мешка;
- слезный застой;
- слезотечение.
Затем необходимо сделать пробу Веста: малышу закапывают в глаза красящий раствор, а в нос вставляют тонкий ватный тампон.
Если через несколько минут тампон не окрасится, значит, слезный канал действительно непроходим, а если краситель проявится, это будет говорить о том, что слезный канал не закупорен и будет достаточно простого массажа.
При подтверждении дианоза «дакриоцистит», в ряде случаев может потребоваться зондирование или бужирование слезного канала ребенка.
Когда нужно делать зондирование?
Для начала специалисты всегда назначают консервативное лечение — родители могут сами делать малышу специальный и несложный массаж, промывание глаз, закапывать капли. Обычно массаж каналов и закапывание капель на ранней стадии заболевания помогает в 80% случаях. Если же такое лечение не даст результатов, придется прибегнуть к хирургическому вмешательству.
Зондирование слезно-носового канала – это крайняя мера в лечении дакриоцистита у новорожденных, но затягивать с ней нельзя. Суть метода заключается в следующем: под местной анестезией врач вводит в слезные пути специальный зонд и прочищает слезные каналы. Зондирование позволяет излечить дакриоцистит и избежать возможных осложнений в будущем. Процедура безопасна и занимает всего 3-5 минут. Если ребенку уже больше 3-5 месяцев курс лечения может меняться, а вместо зондирования проводят бужирование слезного канала. В процессе бужирования малышу делают прокол, убирая непроходимость слезного канала.
В связи с тем, что слезных канал у совсем маленьких детей мягкий, прокол или промывание проходят легко и проблема в большинстве случаев убирается сразу же.
При правильном выполнении процедуры рецидивов не возникает, однако очень редко эта манипуляция может оказаться не эффективной: при дефектах носовой перегородки, чрезмерной изогнутости слезного канала или при других нарушениях. В подобных случаях нужно проводить регулярный массаж канала до достижения ребенком шести лет.
В этом возрасте самостоятельно формируются кости, поэтому врачи могут понять, есть ли изменения, и определить дальнейшую тактику лечения. Что касается массажа, то он является прекрасной профилактикой и разминкой слезных каналов.
Его рекомендуются делать всем для того, чтобы не возникло необходимости проводить зондирование слезного протока. Нужно иметь в виду, что любой массаж всегда назначается врачом, как и лекарственные препараты. Доктор покажет и расскажет, какая техника массажа необходима в каждом конкретном случае.
Правила выполнения массажа
Правильное выполнение всех действий во время массажа – залог положительного результата и здоровья ребенка. Ваши руки должны быть абсолютно чистыми и сухими, с аккуратно подстриженными короткими и гладкими ногтями во избежание случайного травмирования кожи или слизистой малыша.
Массажные движения, назначенные врачом, удобнее всего выполнять мизинцем, круговыми движениями. Массаж новорожденных при дакриоцистите помогает содержимому слезного мешочка протолкнуть желатиновую пленку через носослезные каналы.
Закапывайте капли перед кормлением, так как во время или после еды младенец может уснуть и капли начнут действовать.
Запись на прием к врачу педиатру
Обязательно пройдите консультацию квалифицированного специалиста в области детских заболеваний в клинике «Семейная».