Поведенческая коррекция инсомнии
Общие профилактические и поведенческие рекомендации по лечению бессонницы врач-сомнолог может дать уже на первичном амбулаторном приеме, вне зависимости от причины нарушения сна и возраста взрослого пациента. Исследования показали, что даже одной консультации иногда может оказаться достаточно, чтобы решить проблему стадии хронической инсомнии
При этом важно, чтобы пациент пришел на прием сознательно и был готов работать над проблемой, а не ждал волшебную пилюлю
Однако если бессонница длится долго, требуется больше времени на коррекцию дезадаптивного поведения и замены ложных убеждений на истинные. Полноценные программы когнитивной поведенческой терапии бессонницы состоят из нескольких этапов.
- Первоначальная оценка процессов сна и бодрствования пациента, использование дневников сна или браслетов-трекеров. Иногда проводится более детализированное обследование – полисомнография. Это помогает оценить истинную тяжесть нарушения сна.
- Обучающие сессии, во время которых обсуждаются основы физиологии сна, гигиена сна, объясняется лечебный принцип ограничения сна, происходит борьба со сформировавшимися у пациента негативными установками относительно собственного сна и т. д.
Достоинство когнитивной терапии заключается еще и в том, что в случае необходимости, она может комбинироваться с медикаментозным лечением. При этом по мере выздоровления у пациента не отмечается зависисмости от таблеток. Более того, сформировавшееся у пациента применение когнитивной поведенческой терапии позволяет в ряде случаев снизить дозировку и уменьшить частоту приема снотворных препаратов.
Следует понимать, что когнитивная поведенческая терапия – это не лекции о здоровом образе жизни, о режиме сна и бодрствования. Это, в первую очередь, индивидуальная работа с пациентом. Врач обучает своего пациента, как ему следует спать правильно.
Таким образом, когнитивная поведенческая терапия инсомнии дожна быть первой линией лечения хронической бессонницы. Ее можно проводить уже во время обследования пациента на предмет выявления основной причины расстройства сна. При этом сам больной должен осознавать личную ответственность за положительный результат терапии. Занимаясь самолечением в силу плохой осведомленности в сомнологии можно лишь усугубить собственное состояние. Поэтому при хронической инсомнии настоятельно рекомендуется обратиться в специализированный сомнологический центр.
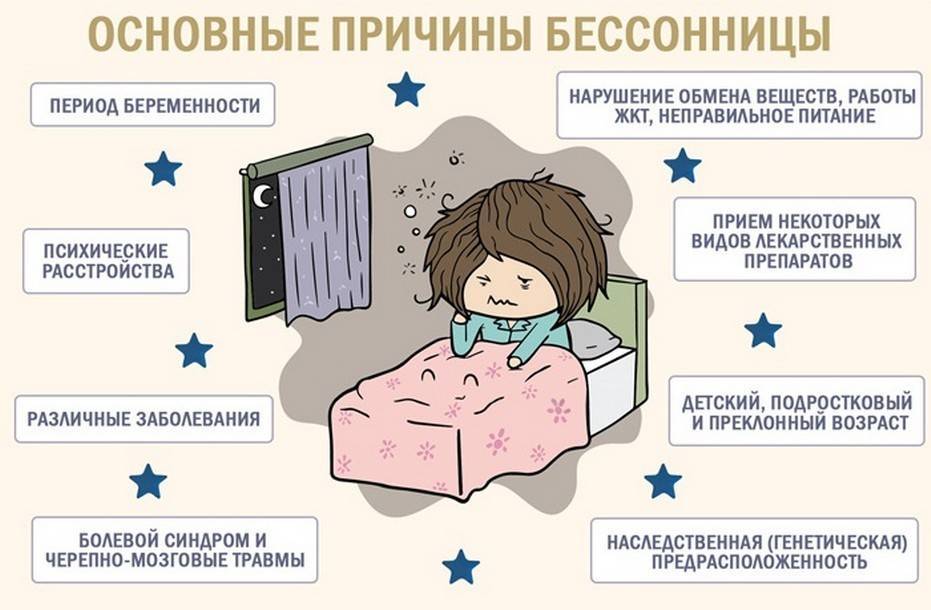
Методы диагностики бессонницы
С учётом разнообразия факторов, способных вызвать бессонницу, большое значение приобретает диагностика причин бессонницы.
Полисомнография
Полисомнография предполагает одновременную запись разнообразных физиологических параметров, оценивающих работу сердца, головного мозга, органов дыхания. С помощью полисомнографии выявляется синдром обструктивного апноэ сна, оценивается тяжесть нарушений сна. Одного сеанса полисомнографии, как правило, достаточно для оценки состояния и определения причин бессонницы.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения бессонницы
Лечение бессонницы не должно сводиться к употреблению снотворных препаратов. Снотворное может помочь заснуть, но оно не устраняет причину бессонницы. В некоторых случаях снотворное употреблять просто нельзя. Если причина бессонницы – проблемы с дыханием, человек должен иметь возможность проснуться, чтобы дыхание восстановилось. Также снотворное исключается во время беременности и кормления грудью.
Эффективное лечение бессонницы возможно только после выявления её причин. Диагностика и лечение бессонницы в Москве проводится в Реабилитационном центре “Семейного доктора”.
Если Вас беспокоит бессонница, лучше всего сначала обратиться к врачу общей практики (семейному врачу или терапевту). Если будет выявлено психогенное происхождение бессонницы, Вам потребуется консультация врача-невролога или психотерапевта.
В большинстве случаев лечение бессонницы требует комплексного подхода. Могут использоваться такие методы, как:
Снотворные препараты
Самостоятельно прибегать к использованию снотворных препаратов нежелательно. Снотворное должен назначать врач. Обычно курс приема снотворных препаратов составляет от 3-х дней до 2-х недель. При долговременном приёме эти препараты теряют эффективность и перестают помогать. Если Вы чувствуете, что препарат Вам плохо помогает, ни в коем случае не увеличивайте дозу, но и резко бросать его принимать также не стоит: иначе бессонница только усилится. Необходимо обратиться к врачу, который скорректирует курс приёма или заменит препарат.
Электросон
Метод состоит в следующем. С помощью слабых импульсных токов низкой частоты, направляемых через электроды, наложенные на веки, оказывается тормозящее воздействие на нервную систему. Пациент погружается в состояние, подобное сну. Процедура оказывает успокаивающее действие, положительно сказывается на качестве крови, улучшает мозговое кровообращение.
Физиотерапия
Из методов аппаратной физиотерапии наряду с электросном в лечении бессонницы используется магнитотерапия, а также дарсонвализация головы и воротниковой зоны.
Массаж
При бессоннице показан расслабляющий и успокаивающий массаж
Рефлексотерапия
В комплексе с другими методами лечения бессонницы может использоваться рефлексотерапия.
Поведенческая терапия
Поведенческая терапия включает в себя комплекс рекомендаций, изменяющих модель
отхода ко сну. Обычно выделяют контроль стимулов (в постель надо отправляться с
целью именно заснуть) и ограничение количества сна (не стоит валяться в
постели, если нет сна).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Готовьтесь ко сну
Хорошей привычкой станет просто напросто готовиться ко сну – убедиться, что все срочные дела сделаны, планы на завтра составлены, и вы готовы расслабиться. Вот несколько советов, которые могут пригодиться:
- примите теплую, но не горячую ванну – это поможет вашему телу достичь температуры, идеальной для отдыха,
- напишите список дел на следующий день – это поможет упорядочить мысли и избавиться от любых отвлекающих факторов,
- сделайте расслабляющие упражнения, например, легкую растяжку, только не проводите интенсивные тренировки перед сном,
- послушайте спокойную музыку,
- почитайте, но не с телефона или компьютера.
Медитация тоже может помочь вам избавиться от тревоги, обратить внимание на дыхание и просто расслабиться. Исследования показывают, что медитация и практики осознанности (mindfulness) помогают быстро справиться с небольшими нарушениями сна
Другие исследования обнаружили, что люди, выполняющие подобные практики, реже страдают бессонницей и депрессией, а также меньше утомляются.
Важно Если бессонница беспокоит вас больше четырех недель, нужно обратиться к врачу
1.Общие сведения
Прионы – известная с 80-х годов ХХ века модификация белка, относительно которой до сих пор продолжаются научные дебаты: считать ли ее формой жизни или особой самовоспроизводящейся макромолекулой. Дело в том, что прионы способны превращать сходные по строению молекулы белковой ткани в свои точные копии. Вполне возможно, что именно так зародилась жизнь как таковая: под влиянием какого-либо случайного физического или химического воздействия доорганическое соединение в теплых прибрежных водах приобрело способность к «размножению», положив тем самым начало длиннейшей эволюции живой материи.
Однако эти гипотезы представляли бы лишь сугубо теоретический интерес, не будь прионные белки столь опасны. Памятные с конца ХХ века (и до сих пор вспыхивающие в различных регионах) эпизоотии коровьего бешенства и овечьей трясучки, а также фатальные для человека губчатые энцефалопатии, превращающие вещество мозга в пористую псевдобелковую массу (напр., болезнь Крейтцфельда-Якоба) – являются, как теперь известно, результатом распространения и передачи прионных инфекций.
Статистика прионных заболеваний человека весьма противоречива; частота встречаемости, по сути, неизвестна. Однако можно с уверенностью сказать, что, по крайней мере, одно заболевание этого рода встречается исключительно редко, – и добавить: к счастью. Речь идет о т.н. фатальной семейной инсомнии (бессоннице), которая на сегодняшний день зарегистрирована лишь в сорока семейных линиях на земном шаре.
Нарушения сна: диссомнии, пресомнические нарушения, интрасомнии, постсомнические нарушения, парасомнии, паталогические парасомнии, гиперсомнии
Нарушения сна можно разделить на:
Парасомнии –
двигательные и психические феномены, которые сопровождают сон. Это вздрагивания, перемена положения тела, которые являются физиологичными. И патологические парасомнии – избыточные, беспокойные движения во время сна, сноговорения, снохождение. Могут быть также устрашающие сновидения, ночные кошмары, нарушения ритма и глубины дыхания, ночной храп, апноэ (длительная пауза в цикле дыхания).
Гиперсомниии –
патологическая дневная сонливость. Чаще всего дневную сонливость и неподходящее засыпание днем вызывает обструктивное апноэ. То есть во время сна происходит перекрытие дыхательных путей и больной просыпается от нехватки воздуха. Особенно часто это происходит у тучных людей, с большим животом, спящих на спине, когда легкие подпираются органами находящимися ниже диафрагмы. В этой ситуации желательно снижать вес, спать на боку, на более высокой подушке. Дневные засыпания крайне опасны для людей занимающихся вождением и другими опасными видами деятельности.
– Как оценить качество сна?
– Врач изучающий сон – сомнолог, анализирует сон с помощью полисомнографии. Это метод диагностики включающий одновременную регистрацию электроэнцефалографии, ЭКГ, электромиографии, аудиомониторинг храпа, анализ движения тела, ног, дыхательные движения, температура тела, АД, пульса и др. Данные полисомнографии позволяют оценить продолжительность сна, количество пробуждений, распределение стадий сна, нарушения дыхания и сердечного ритма, аномальные движения и установить характер парасомний. Однако не каждому пациенту с бессонницей удается так внимательно изучить свой сон. Поэтому разобраться в этом часто помогает врач терапевт или невролог, или психиатр.
– Анна Алексеевна, расскажите о причинах нарушения сна?
Лечение бессонницы
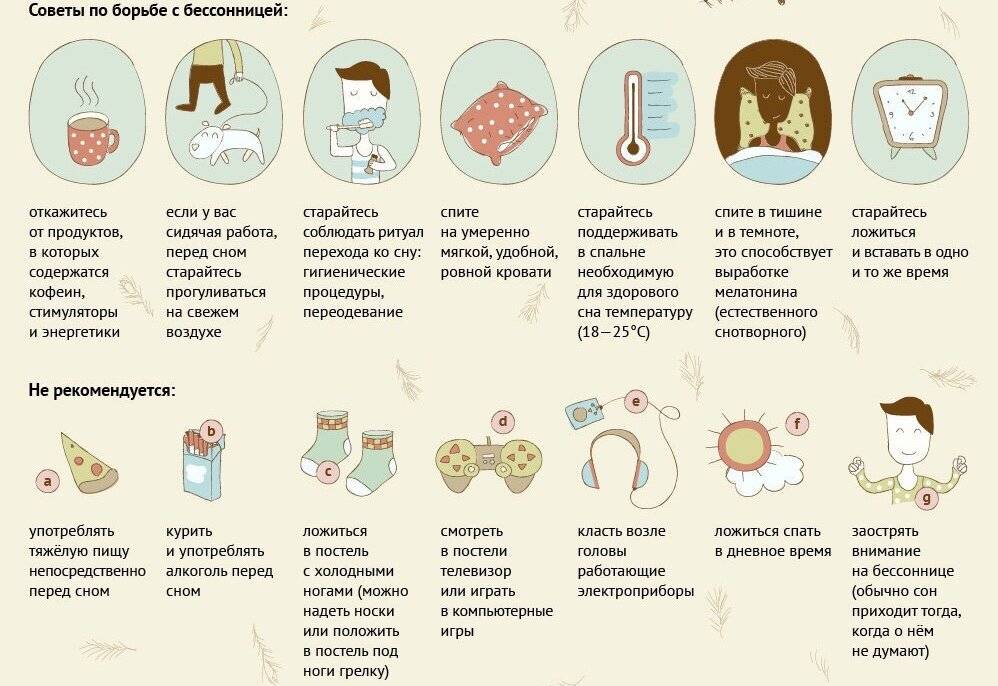
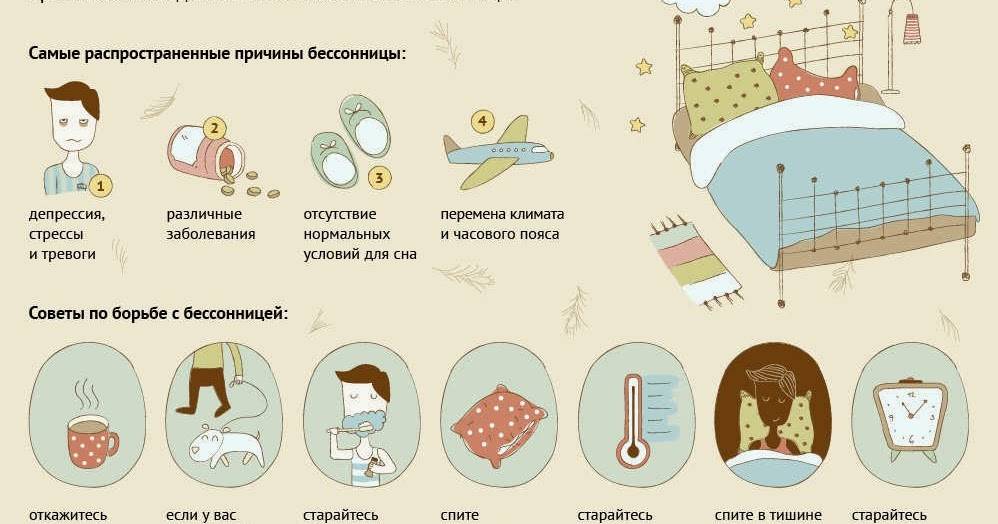
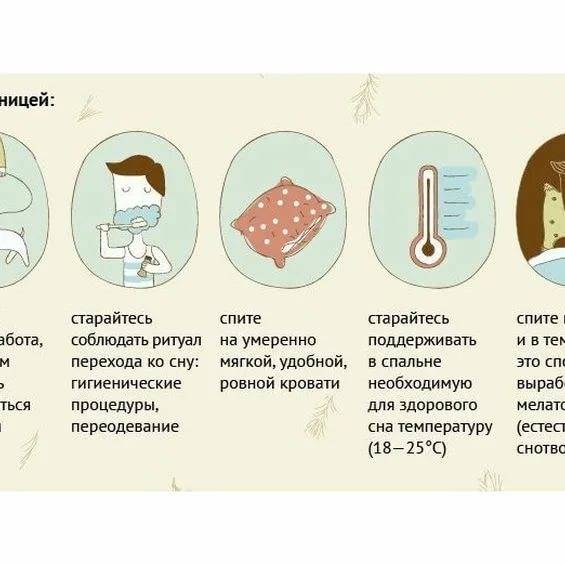
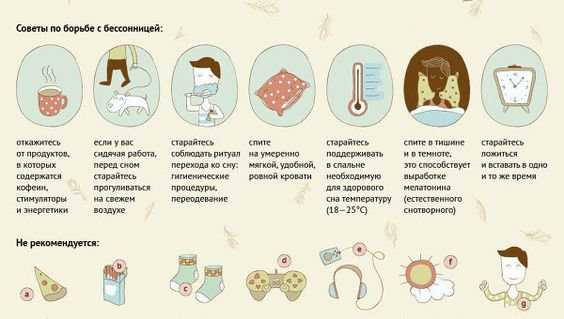
Для избавления от легкой бессонницы специалисты сомнологи рекомендуют:
- засыпайте и просыпайтесь в одно и то же время, даже в выходные дни — чтобы не сбивать свои биологические часы;
- соблюдайте гигиену сна — удобная постель, свежий воздух, комфортная температура, полное отсутствие света в спальне;
- избегайте эмоциональных и умственных нагрузок в вечерние часы;
- ужинайте вовремя — за три-четыре часа до сна;
- откажитесь от крепких напитков перед сном — кофе, чая, алкоголя;
- используйте «умный» будильник с браслетом, который подсчитывает частоту пульса и разбудит Вас в наиболее подходящее время;
- релаксационные методики — медитация, прослушивание успокаивающей музыки, дыхательная гимнастика, йога, теплый душ вечером;
- ароматерапия и фитотерапия, расслабляющие ванны с эфирными маслами.
Лечением нарушения сна должен заниматься только специалист. Для устранения причин возникновения заболевания применяются следующие методики.
- Психотерапия — когнитивно-поведенческая терапия, методы релаксации.
- Лечение соматических и неврологических заболеваний, провоцирующих нарушение сна.
- Медикаментозная терапия.
- Физиотерапия.
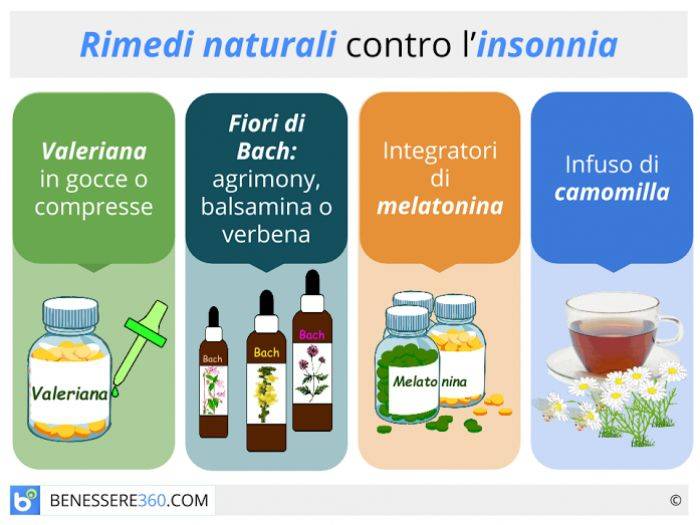
Средства народной медицины — настойки и отвары трав успокаивающего действия: сон-трава, мята, мелисса, валериана, боярышник, пустырник, хмель, зверобой.
Средства от бессонницы, продающиеся без рецепта.
Успокаивающие: валокордин, корвалол, ново-пассит, пустырник форте Эквалар, найтвелл (на травах с магнием и витамином В6).
Улучшающие мозговое кровообращение – мемоплант, танакан (на основе дерева Гинкго Билоба);
Адаптогенного действия – мелатонин, мелатонекс, меларена.
В тяжелых случаях назначаются лекарства сильнодействующие: антигистаминные – димедрол, донормил, пипольфен; транквилизаторы — феназепам; бензодиазепины — сомнол, золпидем; барбитураты – мепробамат.
Все эти препараты, оказывая положительное воздействие, могут вызывать дневную сонливость, ухудшение реакции и даже временную амнезию.
Физиотерапевтические процедуры
- Массаж;
- лечебные ванны (бальнеотерапия): с хвоей, морской солью, с лавандой, ромашкой;
- магнитотерапия;
- гальванотерапия;
- дарсонвализация головы и воротниковой зоны;
- лекарственный электрофорез;
- иглоукалывание;
- электросон.
Победить бессонницу вполне реально, главное вовремя обратиться за помощью к специалисту.
Поделитесь статьёй в соцсетях:
Причины и симптомы аритмии (нарушение ритма сердца)
Аритмия (нарушение ритма сердца) появляется из-за неправильного прохождения электрических импульсов через ткань миокарда и это может быть вызвано несколькими причинами: нарушением непосредственно проводящей системы сердца (чаще всего речь идет о мерцательнойй, синусовой аритмии), нарушением целостности миокарда (сердечной мышцы) или же нарушениями вегетативной (нервной) регуляции сердечной деятельности. Неконтролируемое учащение сердцебиения может также быть следствием выброса стрессорных гормонов при панических атаках и любых телесных проявлениях тревоги, стресса. Также сердцебиение может возникать при неадекватной выработке стрессорных гормонов надпочечниками (подлежат проверке) и щитовидных гормонов.
Чаще всего аритмии проявляются следующими симптомами:
- Быстрое сердцебиение.
- Медленное сердцебиение.
- Ощущение «провала» при нормальном сердцебиении, перебои.
- Одышка
- Боль и сдавление за грудиной.
- Головокружение и предобморочные состояния.
При появлении любого из этих симптомов мы рекомендуем обратиться к врачу для индивидуального подбора лечения аритмии!
Наиболее частые причины аритмии:
- Ишемическая болезнь сердца. При недостаточном кровообращении из-за сужения просвета сосуда, питающего ткань миокарда, обесточенная мышца не может нормально проводить электрические импульсы. Ишемическая болезнь сердца часто выступает причиной мерцательной аритмии (фибрилляции предсердий), синусовой аритмии.
- Ревматические заболевания. При ревматических заболеваниях часто поражаются клапаны сердца, что часто выступает причиной аритмии.
- Тиреотоксикоз или гипотиреоз. Нарушения в функционировании щитовидной железы приводит к развитию аритмии практически в каждом случае. В этом случае аритмия проходит при грамотном лечении основного заболевания.
- Врожденные особенности строения проводящих путей сердца, например, наличие дополнительного проводящего пучка.
- Сахарный диабет косвенно является причиной аритмии в случаях снижения содержания количества сахара в крови (гипогликемии). Гипогликемия сама по себе возможна при длительном голодании или низкоуглеводной диете. Сахарный диабет часто выступают причиной нарушения работы миокарда и, как следствие, синусовой, мерцательной аритмии.
- Нарушения в работе вегетативной нервной системы. Неврозы, длительный стресс, хроническое недосыпание во многих случаях выступает причиной аритмии. В таком случае чаще всего возникает дыхательная аритмия. Причиной дыхательной аритмии часто выступает хроническая интоксикация при использовании стимуляторов: никотин, кофеин и др. Физиологической (т.е. нормальной) дыхательная аритмия может быть только в подростковом возрасте, во время становления нервной системы.
Что еще можно сделать?
Генетика тоже может влиять на паттерны сна. Ученые обнаружили, что бессонница может передаваться по наследству. Исследователи также установили генетическую связь между бессонницей и диабетом II типа. Различные ДНК-тесты, в том числе Генетический тест Атлас, могут проанализировать генетическую предрасположенность к бессоннице. А еще появляется все больше доказательств того, что кишечные микробы могут влиять на качество сна. , наличие более разнообразного микробиома (с различными типами бактерий) связывают с более качественным сном. Разнообразие кишечной микробиоты и другие важные параметры здорового кишечника поможет определить тест Атласа.
- NHS: How to get to sleep – Sleep and tiredness
- Tomas Chamorro-Premuzic, “How Much Is Bad Sleep Hurting Your Career?”, Harvard Business Review Home
- Kelly Glazer Baron et al., “Orthosomnia: Are Some Patients Taking the Quantified Self Too Far?”, 2017
- Dalva Poyares et al., “Fitness Tracker to Assess Sleep: Beyond the Market”, 2015
- Janna Mantua et al., “Reliability of Sleep Measures from Four Personal Health Monitoring Devices Compared to Research-Based Actigraphy and Polysomnography”, 2016
- Kathleen E. West et al., “Blue light from light-emitting diodes elicits a dose-dependent suppression of melatonin in humans”, 2011
- Mark R. Rosekind, “The Cost of Poor Sleep: Workplace Productivity Loss and Associated Costs”, 2010
- David S. Black et al., “Mindfulness Meditation and Improvement in Sleep Quality and Daytime Impairment Among Older Adults with Sleep Disturbances: A Randomized Clinical Trial”, 2015
- Kline, C, E., “The Bidirectional Relationship Between Exercise and Sleep: Implications for Exercise Adherence and Sleep Improvement”, 2014
- Yujiro Yamanaka et al., “Physical exercise accelerates reentrainment of human sleep-wake cycle but not of plasma melatonin rhythm to 8-h phase-advanced sleep schedule”, 2010
- Stein, M, B et al., “Genome-Wide Analysis of Insomnia Disorder”, 2018
- Celia Vimont, “Should You Be Worried About Blue Light?”, 2021
Почему у беременных женщин могут возникать проблемы со сном
Первая и наиболее важная причина проблем со сном во время беременности — увеличение размеров плода. Это затрудняет поиск удобного положения для сна.
Если женщина спала на спине или животе, могут возникнуть проблемы со сном на боку, как рекомендуют врачи. Кроме того, смена положения во сне становится более трудной по мере прогрессирования беременности.Другие общие физические симптомы, которые также могут мешать сну:
- Частые позывы к мочеиспусканию. Почки работают сильнее, чтобы отфильтровать увеличенный объем крови, проходящей через организм, и этот процесс создает больше мочи. Второй фактор — когда ребенок растет и матка становится больше, увеличивается давление на мочевой пузырь. Третий — околоплодные воды обновляются каждые 2-3 часа, что не может ни отразиться на диурезе беременной днем и ночью. Ночные мочеиспускания в ночное время также увеличиваются, если ребенок особенно активен ночью.
- Учащенное сердцебиение. Частота сердечных сокращений увеличивается, чтобы обеспечить хороший приток крови к матке. При этом чем больше крови поступает в матку, тем быстрее работает сердце, чтобы отправить достаточное количество крови остальным органам.
- Затрудненное и учащенное дыхание. Увеличение гормонов во время беременности заставляет дышать более глубоко и может казаться, что не хватает воздуха. В дальнейшем дыхание может быть затруднено, так как увеличенная матка занимает больше места, что приводит к давлению на диафрагму.
- Боль в пояснице и судороги ног. Дополнительный вес при беременности влияет на боли в ногах и спине. Во время беременности организм также вырабатывает гормон релаксин, который помогает подготовиться к родам. Один из эффектов релаксина — ослабление связок по всему телу, что делает беременных женщин менее устойчивыми и более подверженными травмам, особенно в спине.
- Изжога и запор. У многих беременных женщин появляется изжога, которая возникает, когда содержимое желудка возвращается в пищевод. Во время беременности вся пищеварительная система замедляет работу, и пища дольше остается в желудке и кишечнике, что может вызвать изжогу или запор. Эти ощущения могут ухудшиться в последнем триместре беременности, когда растущая матка давит на желудок или толстую кишку.
Проблемы со сном могут возникнуть и по другим причинам. У многих беременных женщин сны становятся более яркими, чем обычно, а у некоторых даже возникают кошмары.
1.Что такое бессонница? Виды бессоницы
Бессонница – это расстройство сна, при котором появляются трудности с засыпанием и/или поддержанием сна. У людей с бессонницей обычно возникает одна из следующих проблем:
- Сложно заснуть;
- Частые пробуждения в ночное время и сложности с тем, чтобы уснуть снова;
- Пробуждения очень рано по утрам;
- Чувство усталости после пробуждения.
Виды бессонницы
Есть два основных типа бессонницы – первичная бессонница и вторичная бессонница.
- Первичная бессонница означает, что человек испытывает проблемы со сном, которые непосредственно не связаны с любым другим состоянием здоровья;
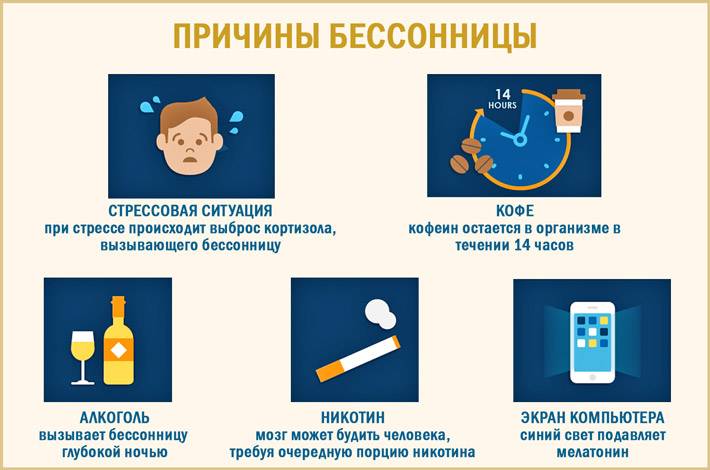
- Вторичная бессонница возникает тогда, когда проблема со сном связана с чем-то еще, например – заболеванием. Бессонницу могут вызывать астма, депрессия, артрит, рак или изжога, а также разные виды боли. Некоторые лекарства и алкоголь тоже могут стать причиной бессонницы.
Острая и хроническая бессонница
Бессонница также различается в зависимости от того, как долго она длится и как часто случается. Бессонница может быть краткосрочной (острая бессонница) или продолжаться долгое время (хроническая бессонница). Бессонница может появляться периодически и чередоваться с временем, когда проблемы со сном не возникают. Острая бессонница может длиться от одной ночи до нескольких недель. О хронической бессоннице обычно говорят тогда, когда проблема со сном появляется, по крайней мере, три ночи в неделю на протяжении месяца и дольше.
Обследования в первом триместре беременности
Врачи женской консультации рекомендуют будущим мамочкам первый раз посетить гинеколога и встать на учет в
женской консультации в срок до 12 недели их беременности. На первой консультации специалист заводит
«Индивидуальную карту беременной и родильницы» (форма №111/у) по которой будущая мама будет наблюдаться в
женской консультации, а затем оформляет и выдает каждой пациентке обменную карту (форма 113/у – с которой
она пойдет в выбранный родильный дом) и список лабораторных обследований, которые она должна пройти в
обязательном порядке. Для тех будущих мам, которые начнут наблюдаться в женской консультации до 12 недель
беременности, положено единовременное пособие от государства (см. сайт Фонда Социального Страхования РФ,
виды и размеры пособий). Пожалуйста, учитывайте, что акушерский срок беременности рассчитывается не со дня
зачатия, а с первого дня последней менструации.
Важно помнить, что для полного оформления обменной карты нужно будет пройти ряд специалистов. Поэтому не
следует затягивать с визитом и уже после планового посещения гинеколога следует отправиться на обследование
к терапевту, хирургу, эндокринологу, отоларингологу, стоматологу и окулисту (нужных специалистов выберет
лечащий врач на основании оценки медицинской истории беременной женщины)
К прохождению данных специалистов
нужно отнестись со всей серьезностью, ведь именно от их заключения во многом зависит план ведение конкретной
беременности.
Кроме этого, в первом триместре беременности каждая женщина должна сдать ряд анализов, среди которых:
привычный всем общий анализ крови;
важное определение группы и резус-фактора, если у мамы окажется отрицательный резус-фактор, нужно будет
проверить резус-фактор будущего отца;
биохимический анализ крови;
определение свертываемости крови;
исследование на наличие антител к TORCH-инфекциям, в частности, краснухе, токсоплазме, цитомегаловирусу,
герпетической инфекции;
анализы на сифилис, гепатиты В и С, ВИЧ;
общий анализ мочи и тест на сахар;
анализ кала на яйца глистов;
мазок из носа;
мазок на влагалищную флору;
ЭКГ.
Список может быть как шире, так и уже, более подробную информацию можно получить у лечащего врача При
постановке на учет врач проводит общий и гинекологический осмотр беременной женщины с занесением полученных
данных в ее обменную карту.
Ошибочно полагать, что какие-то из перечисленных выше анализов являются необязательными или их можно
избежать. Только полное исполнение рекомендаций врача по объему обследования, позволит оценить состояние
здоровья будущей матери, ведь ей предстоит достаточно напряженный период, который также закладывает и основу
здоровья ребенка в будущем.
Если во время беременности женщина отказывается сдавать кровь на ВИЧ, тогда данный анализ проведут малышу
сразу после рождения
Очень важно оценить статус по ВИЧ инфекции как можно раньше до родов. К сожалению,
многие женщины не знают о своем статусе по ВИЧ инфекции, а ведь в случае правильного выполнения профилактики
передачи от матери к ребенку, риск рождения малыша с ВИЧ инфекцией практически равен нулю
А как обстоят дела с другими анализами из обязательного списка? Своевременно сделанные исследования на
TORCH-инфекции помогут вовремя диагностировать заболевание. Общий и биохимический анализ крови даст
возможность оценить состояние здоровья женщины, исключить анемию беременности и вести контроль уровня
форменных элементов крови. Анализ мочи необходим для оценки функции почек.
Обычно врач-гинеколог в женской консультации приглашает на прием беременных женщин в первом триместре с
частотой 1 раз в 4 недели.
Первый триместр беременности подходит к концу? Самое время для ультразвукового исследования. УЗИ на 11-13
неделе позволяет:
- определить точные сроки гестации;
- дать заключение о количестве плодов в матке;
- диагностировать возможные проблемы формирования нервной трубкой плода, дефекты конечностей и брюшной
стенки.
Кроме того, в первый скрининг входит определение особых, связанных с беременностью белков (РАРР-А и βХГЧ) с
помощью анализа крови. На основание результатов УЗИ и анализа крови на эти белки, врач принимает решение о
наличие или отсутствие риска врожденных аномалий развития у плода и может направить беременную на
консультацию к врачу-генетику.
Причины и решения проблемы бессонницы у беременных
Многие женщины недоумевают, почему асомния так часто наблюдается. Причина бессонницы может скрываться в какой-нибудь мелочи, поэтому найти истину может только врач, который подойдёт комплексно к решению поставленной проблемы. Не стоит думать, что только заболевания могут стать фактором для возникновения асомнии. Чаще всего причина заключается в каком-то бытовом недостатке, который провоцирует значительные нарушения.
Главной причиной нередко называют гормональную перестройку, которая происходят во время беременности до задержки. Гормональный фон напрямую влияет на работу всех органов и систем органов, поэтому может менять привычный ритм жизни.
Займитесь мониторингом сна
Прежде всего важно понять, что не так с вашим сном. С этим поможет мониторинг сна
Благодаря мониторингу можно выяснить, есть ли у вас проблемы с засыпанием, просыпаетесь ли вы среди ночи, чутко ли спите.
Если вы настроены очень серьезно, можно записаться на исследование в специальную лабораторию сна и проконсультироваться у сомнолога. Полисомнография – это золотой стандарт для выявления нарушений сна. Врачи используют подобные исследования для диагностики синдрома беспокойных ног, апноэ сна, бессонницы и других состояний.
Однако сегодня есть множество более дешевых и компактных устройств, которые помогут с мониторингом сна. Если у вас есть умные часы, то специальные приложения способны отслеживать паттерны сна на основании частоты сердечных сокращений. Часы также умеют записывать звуки, что поможет обнаружить храп или внешние раздражители, которые мешают вам глубоко спать. Например, громкие звуки с улицы ранним утром. Провести такое «исследование» намного легче, но его точность будет значительно ниже.
Обратите внимание Есть разные данные об эффективности приложений для мониторинга сна. Одни исследования говорят о том, что показания умных часов и трекеров достаточно надежны
Другие исследования указывают на то, что такие девайсы зачастую переоценивают длительность сна. Также есть данные о том, что у некоторых людей умные часы и подобные гаджеты могут вызывать дополнительную тревожность, которая ухудшает сон.