Бледная полоска на тесте на беременность
Тест на беременность стал одним из популярнейших товаров. Ведь его использование оказывается наиболее удобным и простейшим способом, чтобы в домашних условиях выявить наступление беременности. Именно его использует абсолютное большинство женщин для проверки наступления беременности. Но всё же современные тесты вовсе не совершенны, поэтому порой возникают ситуации с неоднозначным результатом – когда тест выводит бледную полоску
Как же понять, о чем свидетельствует появление бледной полоски – каков на самом деле результат и почему возникла такая ситуация? Эти распространенным вопросам мы и уделим особенное внимание в своей статье
Что значат полоски теста на беременность?
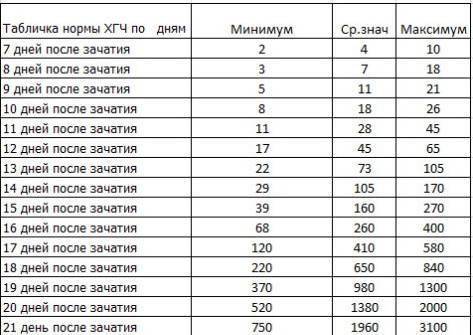
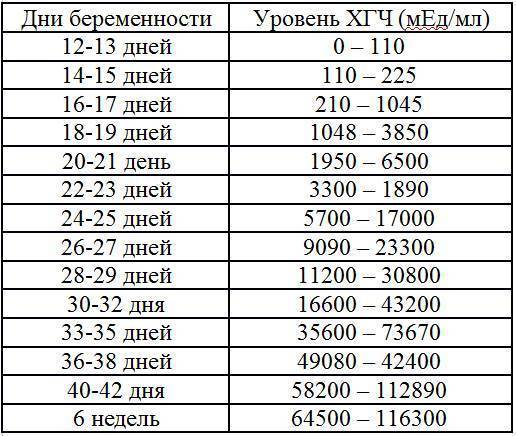
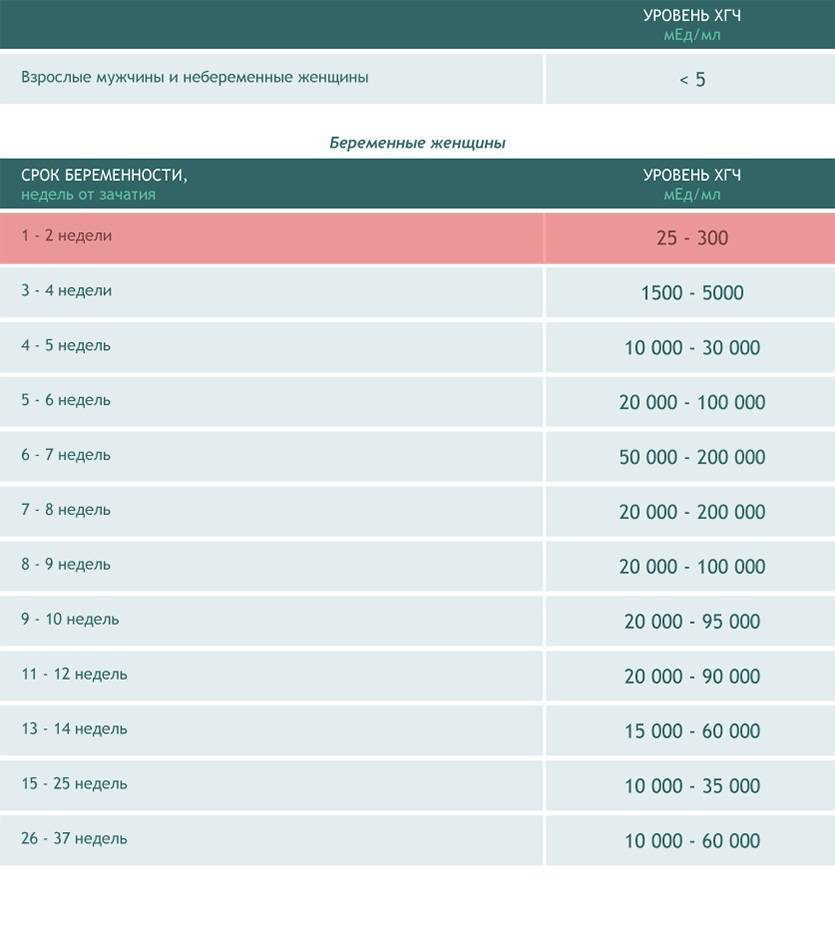
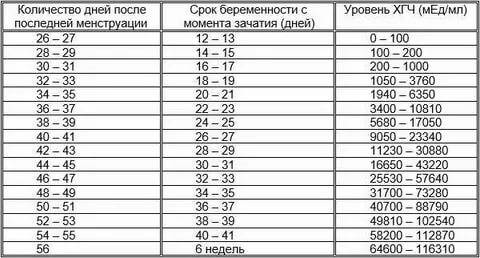
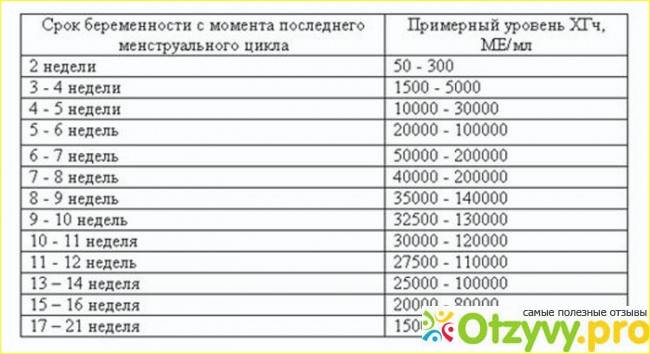
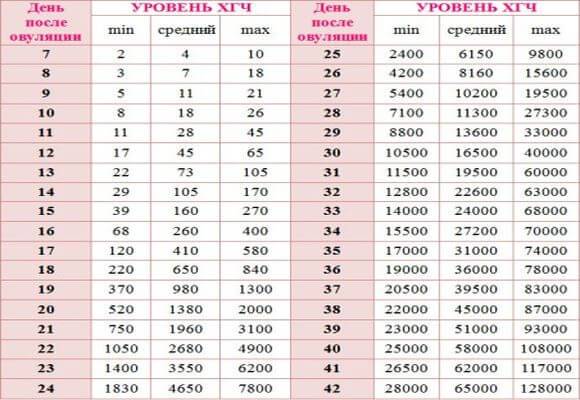
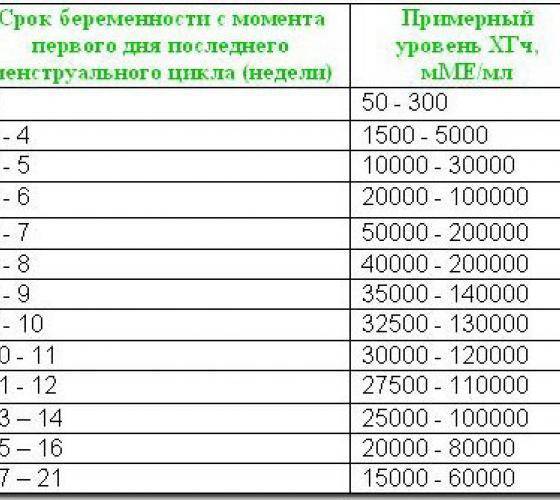
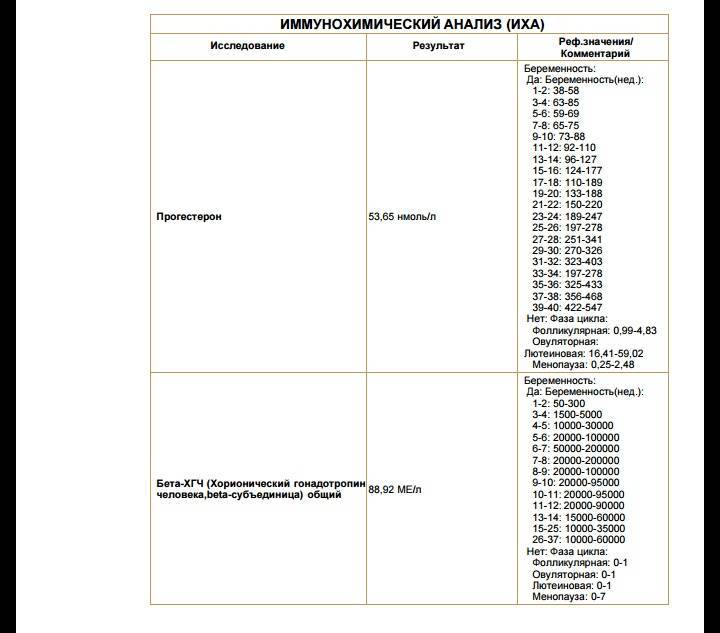
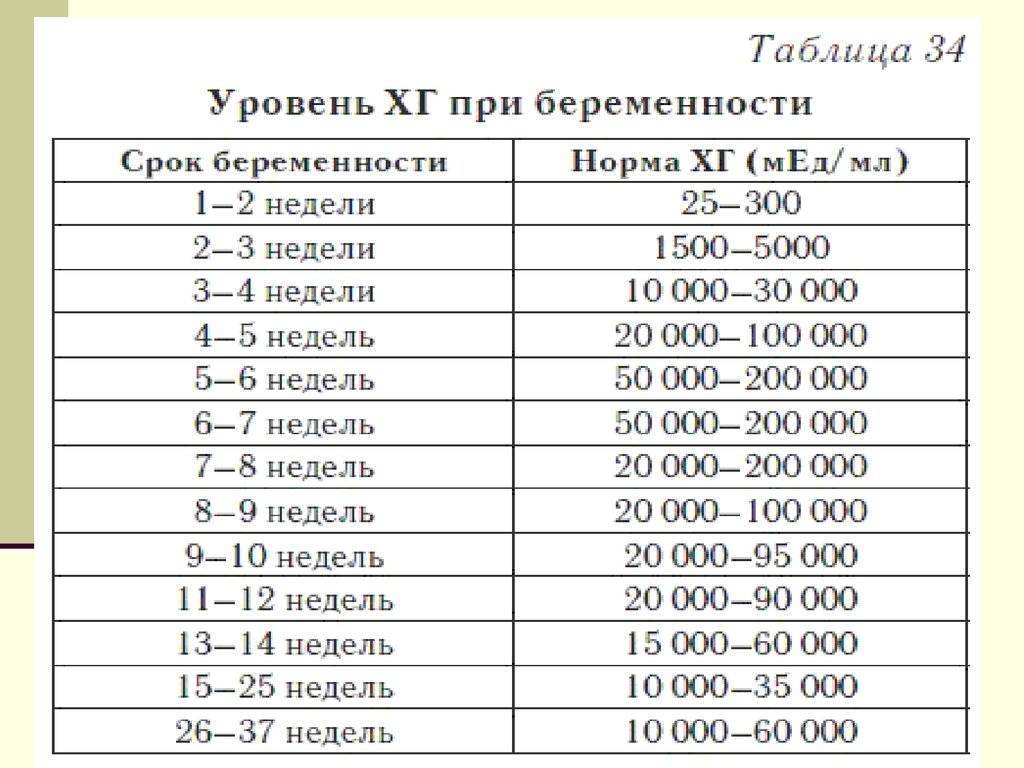
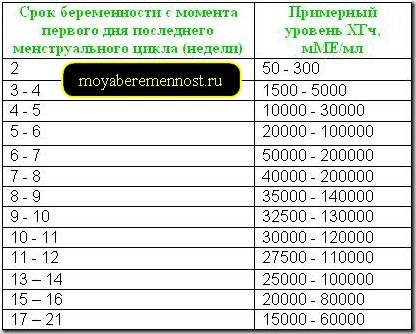
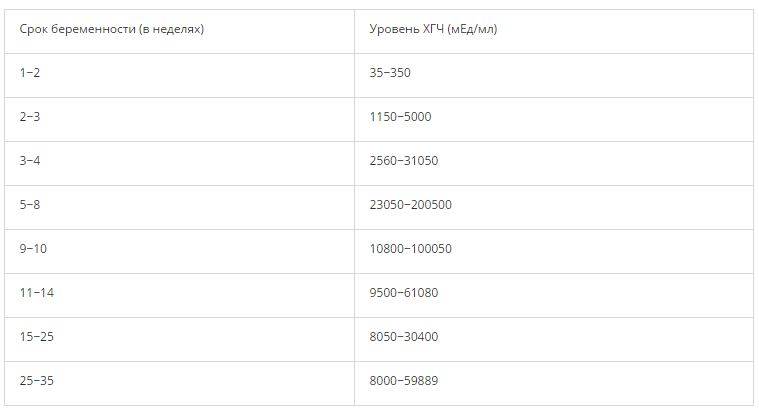
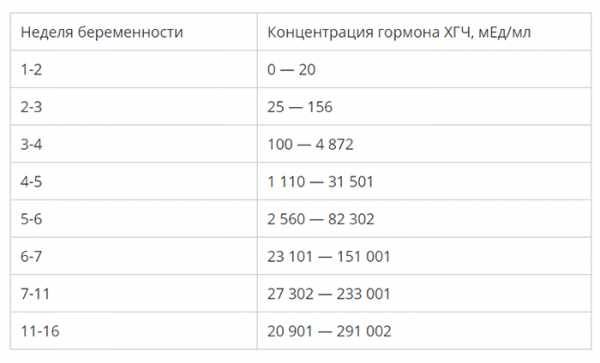
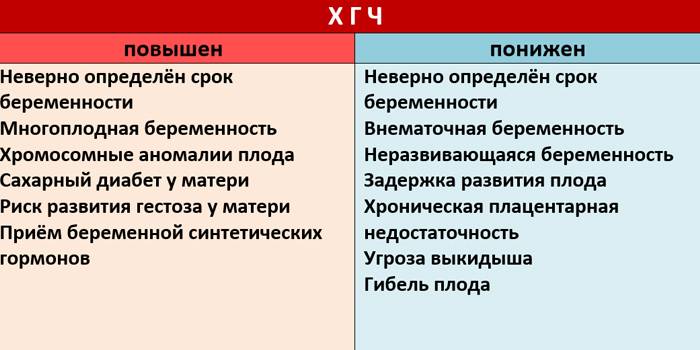
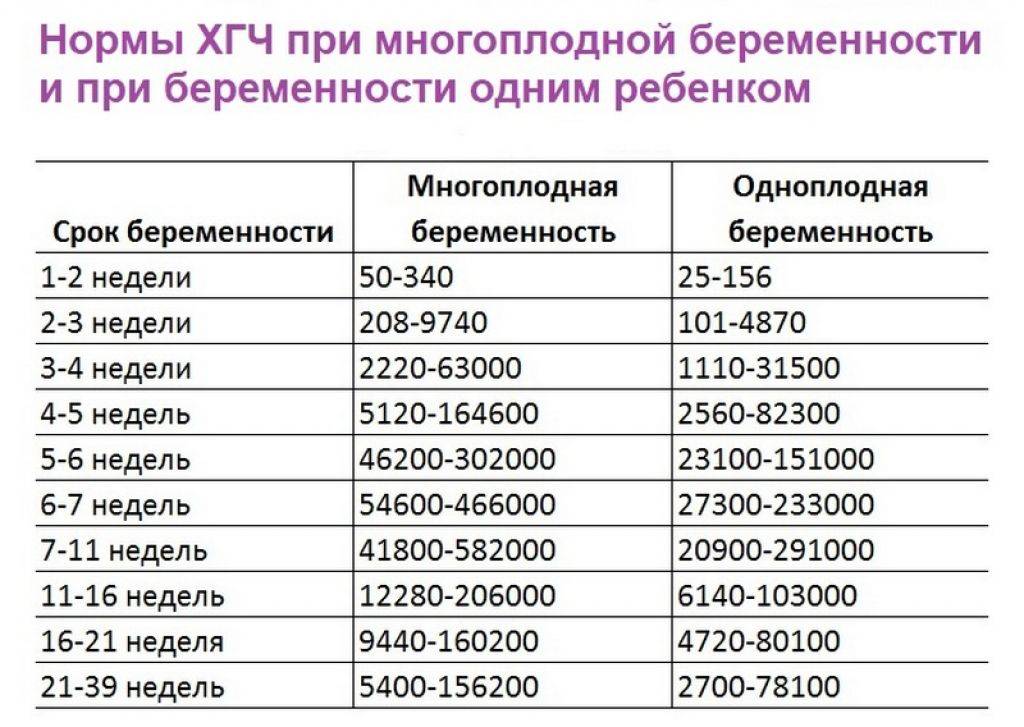
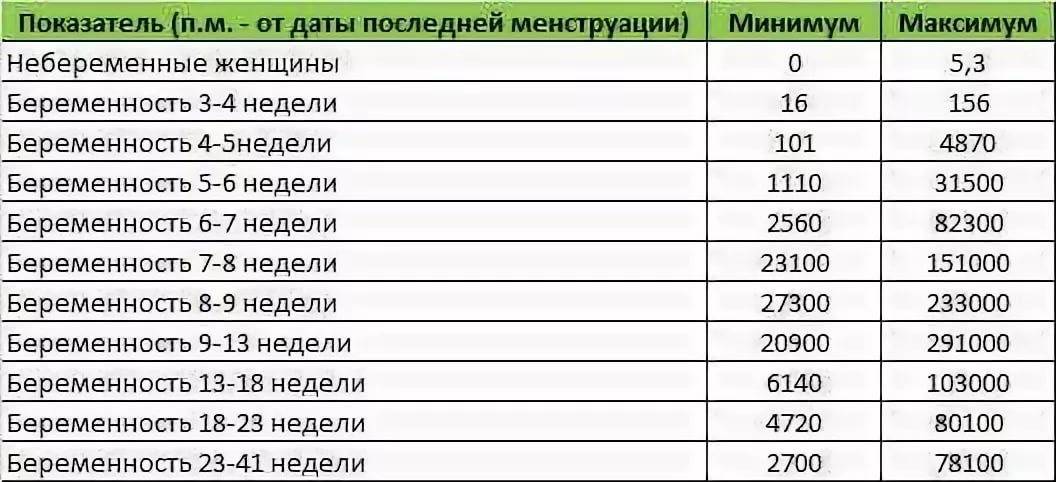
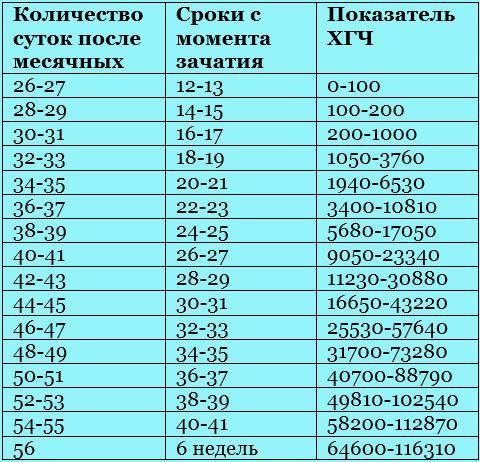
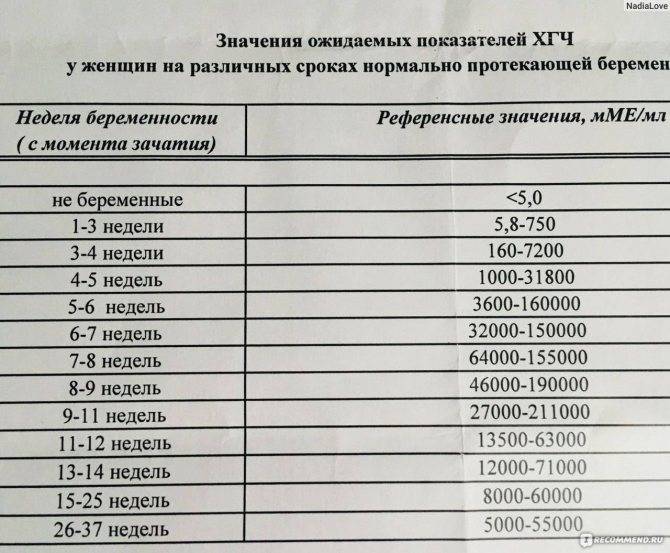
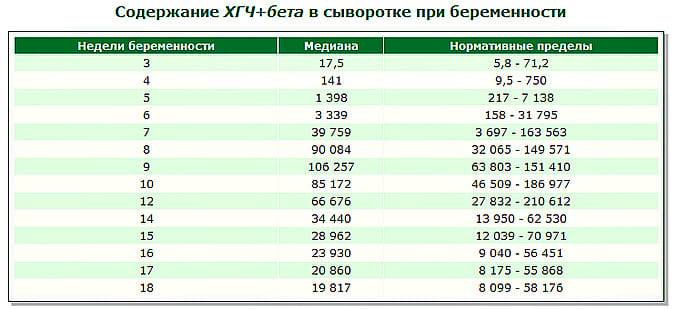
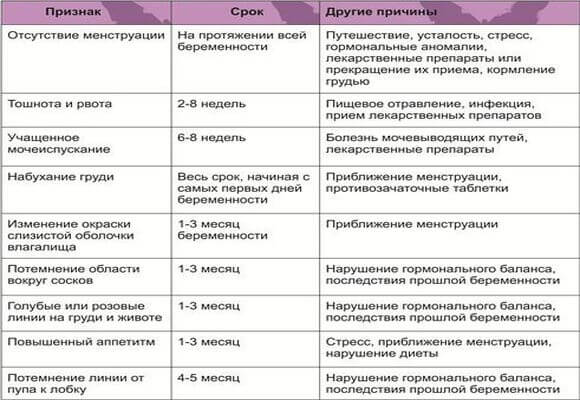
Прежде всего, следует разобраться в причинах и задачах появления второй полоски на тесте. По замыслу авторов тестов, вторая полоска свидетельствует о наступлении беременности. Для этого анализируется изменение уровень гормона ХГЧ в женском организме – при повышении содержания хорионического гонадотропина человека есть все основания судить о наступившей беременности. Данный гормон достигает своего максимального пика примерно на 8-9 неделях беременности. Но уже к 7-10 дням после состоявшегося зачатия концентрации хорионического гонадотропина достаточно для определения беременности с помощью анализа крови.
Но для современных тестов на беременность определяется содержание уровня ХГЧ по моче, в которую он попадает гораздо позднее по сравнению с кровью. Поэтому специалисты для достоверных результатов рекомендуют использование теста на беременность не ранее, чем спустя две недели с момента оплодотворения либо с первого дня менструальной задержки.
Результаты теста на беременность обычно определяются по одной либо двум выраженным полоскам на его поверхности. При покупке качественного теста и следовании инструкции, с правильным выполнением процедуры, одна полоска в любом случае точно появится. Почему она возникает? Первая из полосок на тесте – контрольная, свидетельствующая о пригодности выбранного теста и подтверждающая правильное выполнение процедуры. Вторая полоска на изделии – непосредственно тестовая. Именно от её появления зависит – наступила беременность или нет.
Что значит появление бледной второй полоски теста на беременность?
При покупке действительно качественного теста на беременность, с правильным применением изделия, в большинстве случаев вторая полоска, даже достаточно бледная, свидетельствует про наступившую беременность. Во множестве инструкций к тестам на беременность приводится предупреждение о том, что появление даже бледной полоски может свидетельствовать о состоявшемся зачатии. Причиной подобного «бледного» вида полоски становится не ярко выраженное содержание ХГЧ в моче женщины, но даже в меньшем количестве гормон может свидетельствовать про наступившую беременность.
Слабая полоска на тесте на беременность
Что делать при появлении бледной второй полоски теста на беременность?
Прежде всего, даже если устраивает полученный результат, рекомендуется выполнение дополнительного контрольного теста. Желательно для проверки воспользоваться тестом от другого производителя. Возможна покупка не обычной тест-полоски, а воспользоваться электронным аналогом – для получения достоверного результата. При подтверждении тестом наступившей беременности остается лишь поздравить с этим радостным событием.
При этом появление положительного результата теста может свидетельствовать о наступлении внематочной беременности. Поэтому после применения теста при положительном результате нужно обязательно обратиться за консультацией у специалиста. Особенно если в этот период возникают боли в нижней части живота, общая слабость организма с прочими отклонениями своего состояния здоровья. В любом случае при наступлении беременности следует встать на учет к гинекологу по возможности раньше.
Внематочная беременность и тест на беременность
Другая особенность бледной полоски на тесте на беременность
Интересная особенность – бледная полоска на тесте на беременность позволяет судить о поле своего будущего ребенка. Невысокий уровень содержания ХГЧ, который приводит к появлению бледной полоски, в большинстве случаев свидетельствует о предстоящем рождении мальчика. При появлении яркой полоски из-за высокой концентрации ХГЧ, вероятнее родится девочка. Соответственно, бледная полоска, появившаяся на тесте на беременность, свидетельствует о многом, поэтому отнестись к ней нужно со всей ответственностью.
Особенности хорионического гонадотропина человека
ХГЧ является гликопротеином, который состоит из α и β частиц. α-частица по своей химической структуре идентична таковой в ЛГ, ФСГ и тиреотропном гормоне. β-составляющая создаёт уникальность этого гормона, благодаря ней ХГЧ отличается от предыдущих гормонов. Хорионический гонадотропин человека при нормальной беременности начинает усиленно продуцироваться сразу же после оплодотворения яйцеклетки. После пятой недели беременности он способствует прекращению менструации, препятствует отторжению плодного яйца, усиливает устойчивость организма женщины к стрессам.
ХГЧ вызывает при беременности физиологическую гипертрофию коры надпочечников и стимулирует выработку глюкокортикоидов. Он активирует процессы синтеза гормонов, сохраняющих беременность: прогестерона эстрогенов. ХГЧ при внематочной беременности эти функции не выполняет.
Какие ощущения у женщины после имплантации эмбриона в матку
Симптомы неспецифичны, и не всегда одна женщина может ощущать тоже, что и остальные после данной процедуры.
Кровотечение
Данный симптом подразумевает выделение небольшого количества крови, которое возникает при имплантации эмбриона в эндометрий матки. Они могут быть красными, а иногда темно-коричневого оттенка. Выделения при имплантации – это результат повреждения капилляров стенки матки.
Данному симптому стоит уделять особое внимание. А причина в том, что уже с первой недели наступления беременности возникает вероятность угрозы выкидыша
При этом на общем фоне боли при имплантации эмбриона внизу живота, этот процесс может, сопровождается кровянистыми выделениями. Кроме этого, стоит помнить, что кровянистые выделения не только признак имплантации эмбриона, но могут быть следствием инфекционных заболеваний половых органов или же наличия гинекологических заболеваний.
Боль
Будущие мамы иногда ощущают боль внизу живота, при прикреплении такое явление распространенное и не считается отклонением от нормы. Но, если боль ярко выражена, то стоит обратиться за консультацией и осмотром к специалисту.
Повышение температуры
Температура при прикреплении, как правило, повышается не только общая, но и базальная. Она может держаться на повышенной отметке не только в момент внедрения, но и на протяжении первого триместра. Это одна из наиболее распространенных реакций на наступление беременности у женщины.
Не перепутайте беременность с простудой. Ведь при удачной имплантации несколько дней может наблюдаться озноб и повышение температуры до 37,3. Если вы ожидаете беременность, и температура начала подниматься, не стоит принимать жаропонижающие и противовирусные препараты – это может навредить эмбриону и прервать беременность.
Имплантационное западение
Период имплантационного западения – это незначительное снижение базальной температуры, перед ее резким повышением. Такой признак дает возможность точно определить женщине наступившую беременность, но только при правильном выполнении техники измерения. Из-за того, что температура при прикреплении вначале снижается, симптом и получил название «западения».
Тошнота
У многих женщин после имплантации изменяются не только вкусовые предпочтения, но и появляется тошнота, неприятный привкус во рту, которые часто путают с возможным пищевым отравлением.
Слабость и недомогание
С наступлением беременности, после успешного прикрепления многие женщины могут ощущать у себя резкий упадок сил, апатию, головокружение.
Психоэмоциональная нестабильность
На начальных сроках беременности может резко меняться настроение, будущие мамы вдруг начинают чувствовать нехватку любви, внимания, жалость к себе и уныние.
Исследования ХГЧ при внематочной беременности
Для выявления концентрации ХГЧ при внематочной беременности существует несколько способов. Стандартный – аптечный тест на беременность, в котором реагент – моча. После нехитрых манипуляций на тесте фиксируются две розовых полоски. Первая – яркая, а вторая имеет бледно-розовый оттенок. В аптечной сети продаются тесты, помогающие выявить патологическую беременность. В набор входит шкала, по которой самостоятельно отслеживается уровень ХГЧ при внематочной беременности.
Однако, наиболее точные результаты ХГЧ при внематочной беременности показывает анализ крови, по показателям которого наблюдают нарастание гормона.
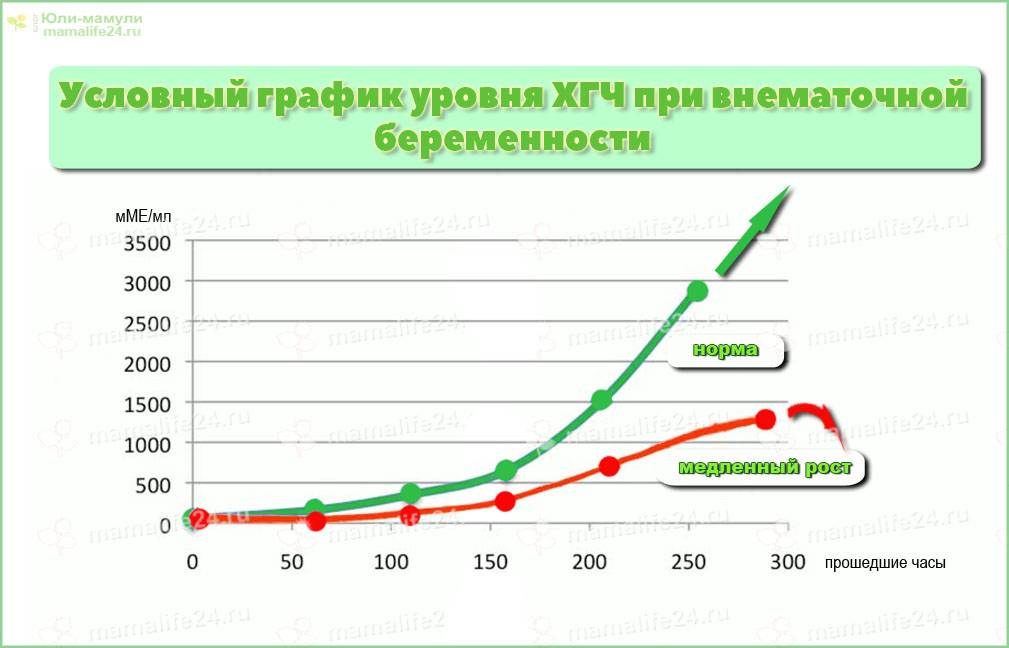
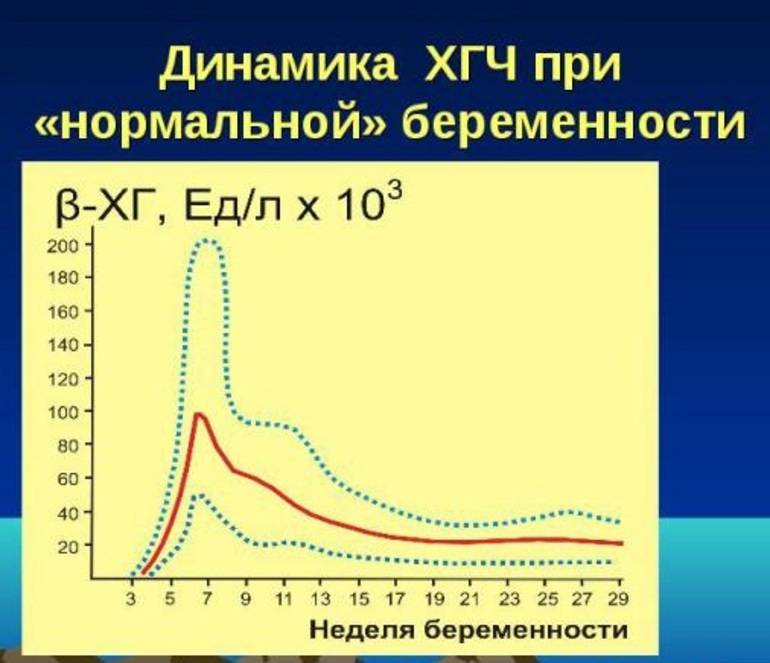
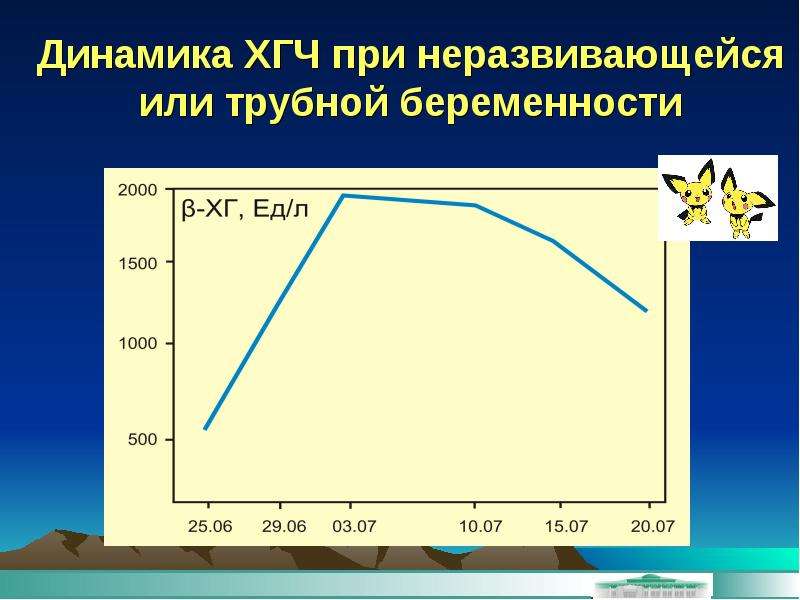
При «правильной» беременности ХГЧ увеличивается, и через два дня достигает установленного показателя. При внематочном развитии плода тот же уровень достигается через семь дней.
Контролируя показатели ХГЧ, можно облегчить диагностику аномальной беременности. Несмотря на то, что тест ХГЧ при внематочной беременности не является самостоятельным методом диагностики неправильного прикрепления плода, но изменение концентрации гормона значительно облегчает возможность быстро отреагировать и устранить угрозу жизни.
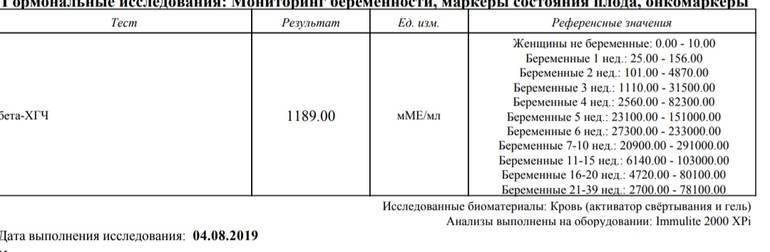
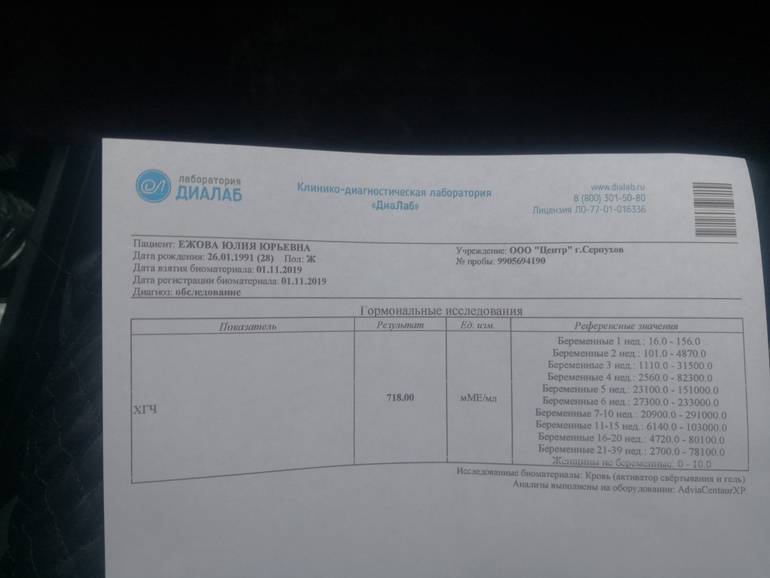
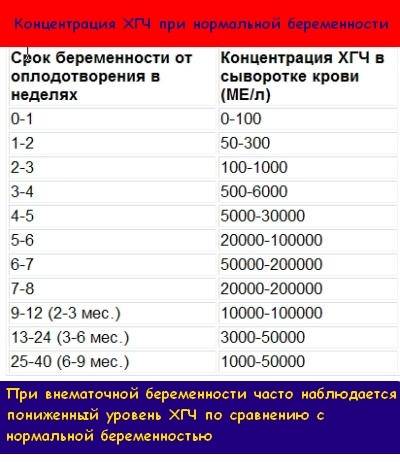
Пониженный уровень гормона – не обязательно сигнал внематочной беременности. Расшифровку результатов должен проводить врач, поскольку неграмотное суждение приводит к необоснованным волнениям. Во время оценки результатов есть смысл опираться на нормы диагностической лаборатории, в которой проводился тест.
Интерпретировать показатели – обязанность врача. Обратившись в «Центр ЭКО» г. Курск, можно получить не только грамотную врачебную консультацию, но и эффективное лечение.
Что происходит при внематочном развитии эмбриона
По клиническим проявлениям внематочная беременность бывает двух видов:
- Прогрессирующая. На ранних сроках самопроизвольный выкидыш не происходит, поэтому плодное яйцо продолжает расти, прорастая затем в стенку фаллопиевой трубы. По проявлениям прогрессирующая внематочная беременность схожа с нормальной. До момента врастания женщина иногда не чувствует никаких изменений в состоянии, иногда наблюдаются кровянистые выделения из влагалища, схожие с менструальными. Часто путает это со скудной менструацией.
- Прервавшаяся. Завершается самопроизвольным выкидышем, но по типу развития делится на подвиды.
Трубный аборт. Эмбрион отслаивается от стенки матки и выходит в брюшную полость. У пациентки есть кровяные сгустки из влагалища, ощущаются резкие боли внизу живота, больно сидеть и даже лежать. Матка при пальпации увеличена, придатки расширены.
Разрыв трубы. Случается на 6-10 неделе беременности. Проросший в фаллопиеву трубу эмбрион разрывает орган, вызывая сильнейшее кровотечение. Женщина испытывает кинжальную боль внизу живота, отдающую в поясницу. Пациентка лежит только на левом боку с поджатыми к животу ногами. У неё выпирает задний свод влагалища, шейка матки смещается вперёд. Пациентка теряет сознание из-за снижения артериального давления, выступает холодный пот.
Проведённая диагностика прервавшейся внематочной беременности позволяет избежать серьёзных последствий для здоровья и сохранит женскую репродуктивную систему.
Внематочная беременность
В гинекологии диагноз «внематочная беременность» – это роковой вердикт. Если оплодотворенная яйцеклетка не имплантируется в положенном месте, а именно в матке, наступает аномальная беременность – внематочная. Патология критическая, и в недалеком прошлом вовремя не ликвидированная патология влекла тяжелые осложнения или гибель пациентки. Современная медицина научилась диагностировать «нездоровую беременность» в начальных сроках. Благодаря многофункциональной медицинской аппаратуре, лабораторным тестам, докторам удается уменьшить риски осложнений.
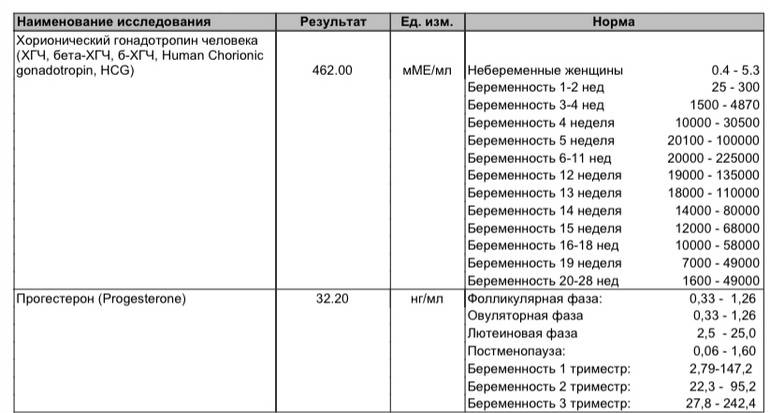
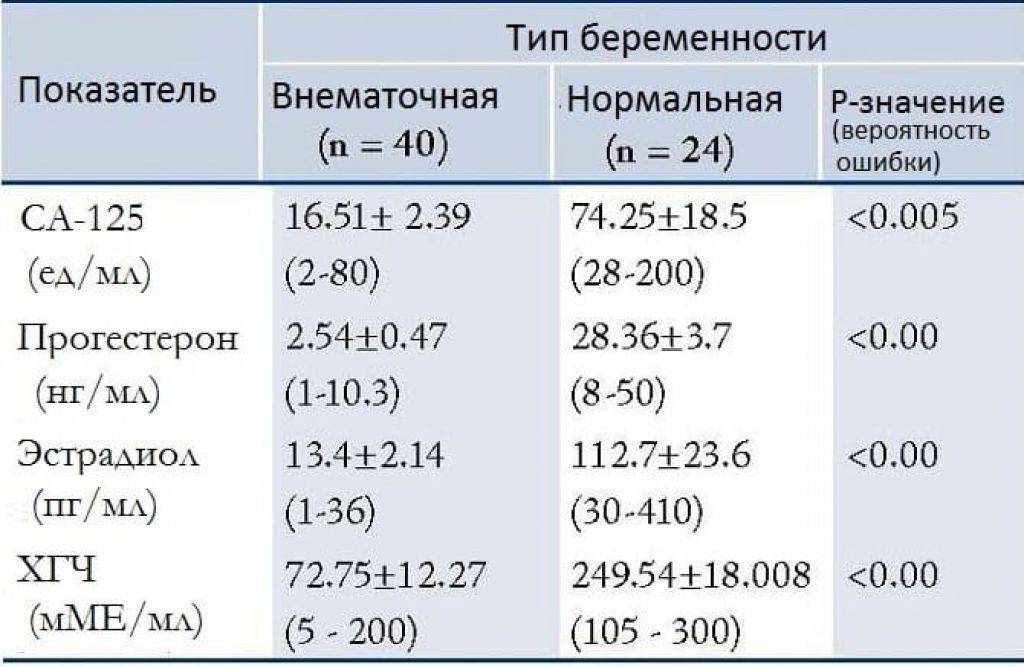
Главным исследованием, подтверждающим факт беременности, остается ХГЧ. При внематочной беременности специфический гормон имеет место, однако его концентрация значительно отличается от уровня хорионического гонадотропина маточной имплантации эмбриона.
Кроме пониженного гормона ХГЧ при внематочной беременности, для врачей большое значение имеет наличие болей в животе, отсутствие зародыша в матке, маленькая матка.
При «нормальной» беременности оплодотворенная яйцеклетка покидает маточную трубу и фиксируется во внутреннем слое матки, где продолжает цикл развития. Если женская половая клетка обосновалась в фаллопиевой трубе – это не нормально.
Хорионический гонадотропин продуцируется зародышем сразу после имплантации. ХГЧ при внематочной беременности регистрируют спустя неделю после зачатия. Однако уровень гормона не соответствует норме: наблюдаются низкие показатели ХГЧ.
При внематочной беременности нарушается проходимость фаллопиевых труб. Дисфункция придатков связана с хроническими инфекциями половых органов, абортами, хирургическими операциями органов репродукции. Данные факторы изменяют сократительную активность труб, повышают риск неестественного приживления эмбриона.
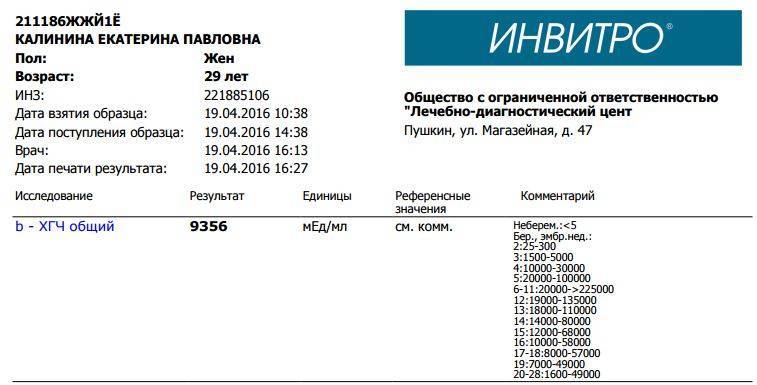
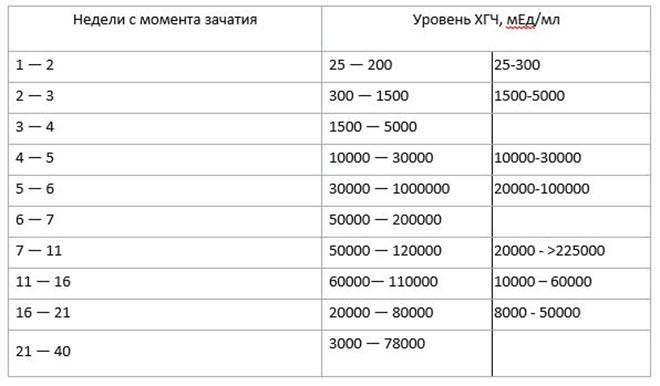
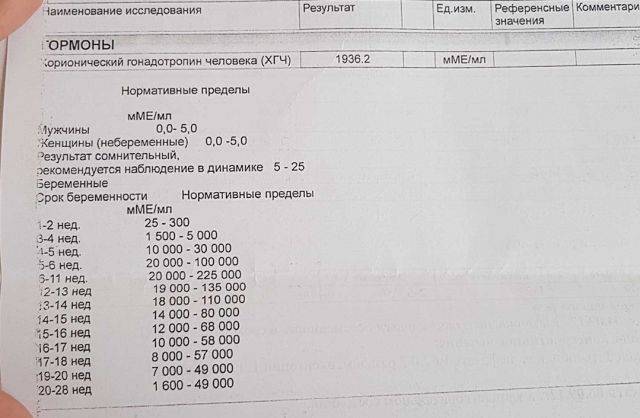
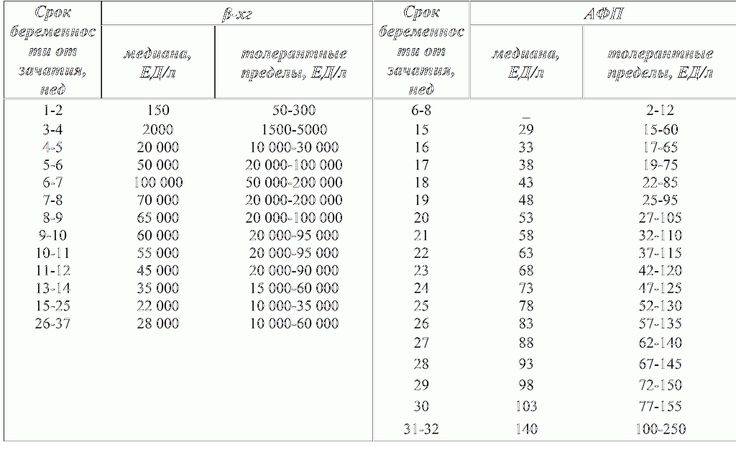
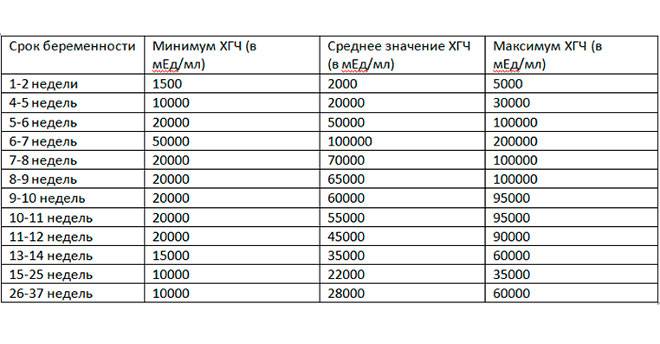
Уровень ХГЧ при внематочной беременности
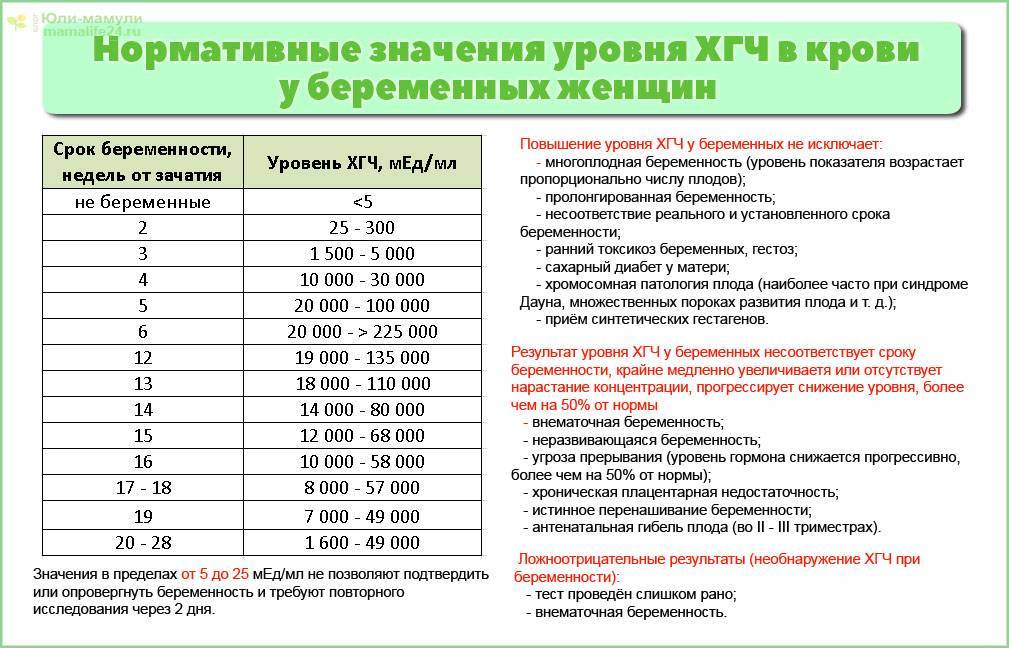
ХГЧ – это хорионический гонадотропин человека, обуславливающий наступление зачатия. Показатель ХГЧ при внематочной беременности повышается почти таким же образом, как и при наличии нормального развития плода, но медленнее. Данный фактор отражается при проведении теста на беременность в виде одной четкой полоски, при том, что вторую почти незаметно.
Поступление гормона в кровь при внематочной беременности замедлено по сравнению с нормальной. Получить максимально точные результаты поможет УЗИ-мониторинг. При проведении исследования на мониторе четко видна полость матки без наличия в ней эмбриона, а в фаллопиевой трубе заметно визуализируется округлое уплотнение.
Анализ на уровень ХГЧ проводится методом взятия крови и мочи пациентки. Наиболее неточным методом считается домашний тест на определение беременности, демонстрирующий исключительно наличие или отсутствие повышения бета ХГЧ. Самым достоверным способом считается исследование уровня ХГЧ в крови, по которому можно увидеть четкую динамику роста ХГЧ при внематочной беременности или нормальной.
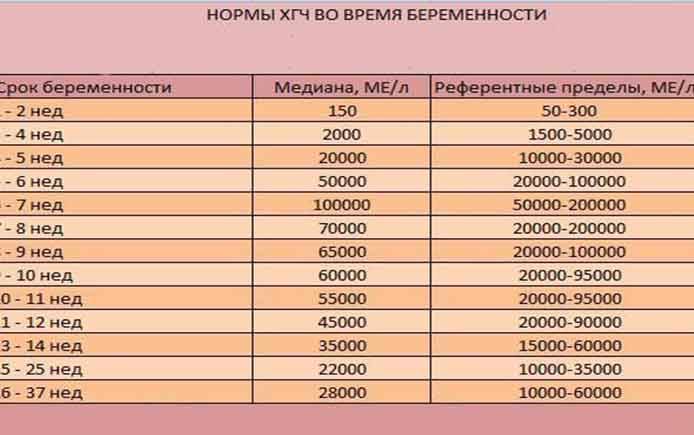
Для нормального развития плода характерно возрастание бета ХГЧ каждые 48 часов на 65%. При внематочной беременности рост гормона на 65% осуществляется только за неделю. Замедленное возрастание ХГЧ может обуславливать не только внематочную беременность, но и неразвивающийся плод, а также угрозу самопроизвольного выкидыша.
Диагностика внематочной трубной беременности
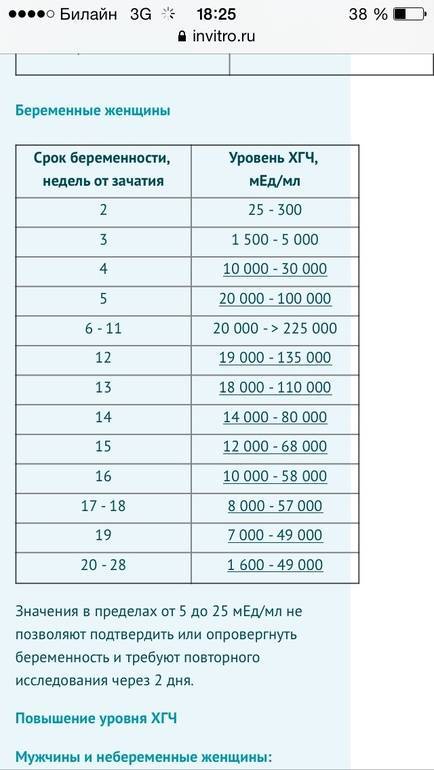
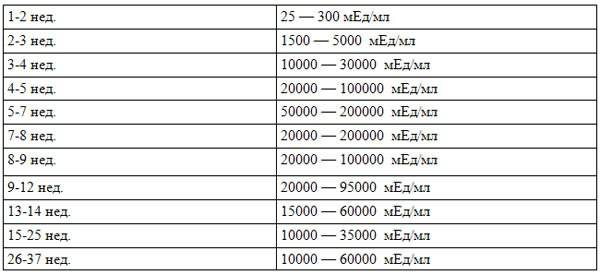
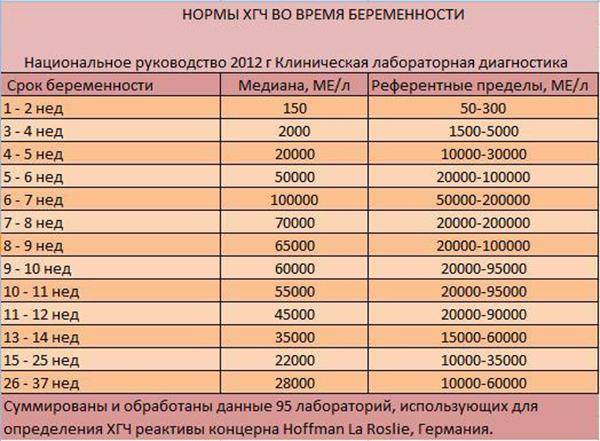
На современном этапе развития медицины ранняя диагностика внематочной беременности достаточно сложна. О течении беременности косвенно можно судить по уровню ХГЧ в крови. В большинстве случаев ХГЧ при внематочной беременности ХГЧ определяется на уровне, который выше 1500 мЕд/мл. Тогда, когда концентрация хорионического гонадотропина ниже этого показателя, нужно через сорок восемь часов повторно выполнить анализ крови.
При отсутствии увеличения концентрации ХГЧ в полтора раза или его снижения можно говорить о внематочной беременности. Диагноз уточняют при помощи ультразвукового исследования гениталий с применением вагинального датчика. Если в брюшной полости определяется больше количество жидкости, в матке отсутствует плодное яйцо, а также имеются иные признаки кровотечения, то диагноз «внематочная трубная беременность» не должен вызывать сомнения.
Хирургическое лечение
Хирургическое лечение патологии — трубной внематочной беременности производят несколькими известными в медицине способами. Для прерывания и избавления от патологии используется:
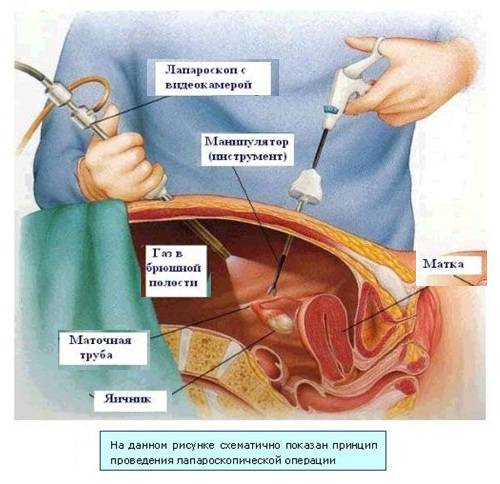
- Лапароскопия – оперативный, относительно щадящий метод избавления, поскольку позволяет не производить разреза брюшной полости, сохраняет маточную трубу, в нее проникают делая прокол. Это надежный метод диагностики и самый достоверный.
- Тубэктомия – это операция по удалению трубы с патологией, в случае внематочной беременности она производится, если невозможна ее сохранность. К тубэктомии прибегают чаще в случае беременности вне полости матки повторной. В экстренных случаях, когда необходимо спасать женщину, возможно и удаление яичника.
- Туботомия (сальпинготомия) – второй вариант операции производимый в случае невозможности применения милкинга. Хирург вынужден разрезать маточную трубу в области прикрепления неразвивающегося плодного яйца, удалить его фрагменты, а маточную трубу после процедуры зашить. Возможно придется часть трубы удалить, если эмбрион окажется слишком велик. Туботомия дает возможность сохранить детородный орган, который далее способен свои функции выполнять полноценно. В будущем женщина может забеременеть, хотя и снижается процент этой возможности.
- Милкинг (выдавливание) – данная хирургическая процедура целесообразна в случае аномалии плодного яйца — отслойке, само яйцо из маточной трубы извлекается выдавливанием, а детородный орган сохраняется. Правда, применение такого щадящего способа возможно не всегда, а в случае расположения зиготы вблизи выхода из трубы. А определяющими являются факты остановки развития зиготы в зародыш и ее отслойка, а также место нахождения плодного яйца в трубе матки.
Чаще всего при этом проводится лапароскопия. Пока маточная труба не лопнула, ее сохраняют, хоть и высока вероятность развития второй параллельной внематочной беременности в ней. Оптимальным решением является удаление маточной трубы, пока не произошел ее разрыв. Удаление трубы хирургическим путем осуществляется во время процедуры лапароскопии.
Всем пациенткам, перенесшим внематочную беременность, рекомендуется предохраняться от беременности в течение последующих 6 месяцев после операции с целью избежания повторных рецидивов эктопической беременности и для подготовки организма к нормальной беременности.
Вопрос-ответ
1) У меня была внематочная беременность на сроке 4-5 недель в ампулярном отделе трубы. Проведена лапароскопия с выдавливанием плодного яйца и сохранением трубы. На следующий день после операции хирург назначил укол метотрексата (я так поняла для надежности). Ставили 3 дня капельницы, наверное с какими-то лекарствами. Спаек не обнаружено. Какова вероятность повторной внематочной? И какие посоветуете дополнительные обследования? И лечение еще нужно провести, чтобы исключить повторную внематочную? Хирург советует рентген с контрастным веществом и быть может опять лапароскопию по восстановлению функции труб, но очень уж не хочется опять переживать 3 лапароскопию (1 — удаление миомы и спаек на трубах, потом рождение ребенка, и 2 — удаление желчного пузыря). Очень хочется второго ребенка.
К сожалению, риск повторения ситуации возможен ? и с каждой внематочной беременности он сильно возрастает, особенно у женщин после 35 лет. На этапе планирования беременности из возможных обследований — это только диагностика проходимости обеих маточных труб (то, что вам предложил врач). Но планировать зачатие сразу после такой процедуры не рекомендуется (влияние рентгена + контраста), но после рентгена с контрастом вероятность нормальной беременности увеличивается, так как контраст, проходя по трубам, улучшает их проходимость. Но для начала можно сделать эхогистеросальпингографию (УЗИ). Она не настолько достоверна как рентген, но явные проблемы с проходимостью труб она должна показать, если таковы имеются.
2) Мне 26 лет. В этом году в апреле у меня была внематочная беременность. Сделали операцию с помощью выдавливания трубы, и сохранили трубу. Тогда врачи сказали, что спаек и загибов в трубе не обнаружено. И строго пол года предохраняться. Как уже второй месяц нерегулярный цикл. Мес. должны были быть 11 ноября, но до сих пор их нет, уже задержка мес., боюсь что вб. Есть ли шансы на беременность? Что надо предпринять, чтобы избежать от повторной вб???? Что надо делать для нормальной беременности? Есть дочка, ей 1,5 годика, хочу ещё детей.
Сдайте кровь на ХГЧ и тогда узнаете есть ли беременность или её нет. К тому же отслеживая ХГЧ в динамике можно предположить наличие вб. В норме ХГЧ должен увеличиваться в 2 раза каждые 2 дня. Если рост ХГЧ будет плохим, то одна из причин этому — внематочная беременность. Раз спаек и загиба нет, то что-то предпринять, чтобы избежать повторения вб — нельзя. Увеличивает риск развития вб приём гормональных контрацептивов или наличие спирали до планирования беременности, поэтому рекомендуется после отмены ОК или извлечения спирали воздержаться от незащищённых ПА в течение 3 менструальных циклов. Также приём прогестерона (Утрожестана и т.п.) при планировании беременности может увеличивать риск возникновения вб.
3) Задержка пять дней и ответ теста положительный, при этом в матке плодное яйцо не получается визуализировать. Что делать?
Это не значит, что можно с уверенностью говорить о внематочной беременности. Для исключения такой патологии следует пройти УЗИ через 1-2 недели, а также выполнить анализ крови на наличие ХГЧ. На очень ранних сроках беременность в матке может не визуализироваться.
4) Через какой срок после внематочной беременности можно планировать новую беременность?
Для исключения возможных осложнений желанную беременность можно планировать не раньше, чем через 6 месяцев.
Операция при внематочной беременности: удаление плодного яйца лапарокопическим методом
Оптимальный метод хирургического лечения внематочной беременности – лапароскопия. В гинекологии такой хирургический доступ заслужил большую популярность, так как значительно сокращается послеоперационный период, снижается риск образования спаек, не остается шрамов. Удаление маточной трубы во время лапароскопии производят либо при невозможности выполнения пластики трубы, либо у женщин, не заинтересованных в сохранении детородной функции. Операция по удалению маточной трубы должна проводится грамотным гинекологом – хирургом в комплексе с другими лечебными мероприятиями в зависимости от состояния пациентки, в которое вылилась внематочная беременность, лапароскопия при этом – наиболее оптимальный метод.
Разрешение внематочной беременности
Есть два способа лечения внематочной беременности: медикаментозный и хирургический.
1. Медикаментозный способ подразумевает прием лекарственного препарата, который вызывает отмирание плода и его дальнейшее рассасывание. Это оптимальный вариант, позволяющий сохранить органы женщины и в дальнейшем родить ребенка.
2. Хирургический способ – это выскабливание плодного яйца или удаление маточной трубы, яичника, рога матки.
Оперативное вмешательство проводится лапароскопическим способом (сальпинготомия или туботомия), а также с помощью сальпингэктомии.
Лапароскопия позволяет сохранить фаллопиеву трубу и яичник, а устранить лишь плодное яйцо. Данный метод является щадящим и не нарушает репродуктивную функцию.
Сальпингэктомия или тубэктомия – это радикальное вмешательство, в ходе которого удаляется и плодное яйцо, и фаллопиева труба.
При принятии решения об удалении или сохранении маточной трубы, учитываются такие факторы:
- желание или нежелание пациентки иметь в будущем детей;
- уровень изменений в строении фаллопиевой трубы. Возможно сильное ее растяжение, наличие спаек или повреждений эпителия;
- является ли внематочное развитие плода первым или повторным. В случае не единичной внематочной беременности риск развития патологии в будущем настолько велик, что трубу нет смысла сохранять;
- локализация прикрепления плодного яйца. Если оно находится в наиболее узкой части фаллопиевой трубы, то органосохраняющее вмешательство не осуществляется.
Если развивается сильное кровотечение, то единственным способом спасти жизнь пациентке является удаление фаллопиевой трубы.
Восстановление трубы невозможно, так как естественная труба способна сокращаться и передвигать яйцеклетку, а искусственным способом этого добиться невозможно.
Домашнее лечение в этом случае недопустимо, так как патология неизменно приведет к смерти пациентки. Следует как можно быстрее обратиться за медицинской помощью при развитии симптомов и ухудшении состояния.
Причины
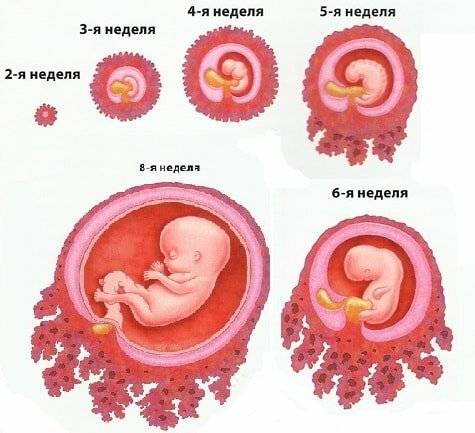
В норме оплодотворение (слияние яйцеклетки женщины и сперматозоида мужчины) происходит в маточной трубе. Сразу после слияние образовавшееся плодное яйцо за счет поступательного сокращения маточных труб продвигается в полость матки. Здесь оно фиксируется к стенке (происходит имплантация) и дальше развивается.
Если плодное яйцо по каким-то причинам остается в маточной трубе или выталкивается в обратную сторону, в брюшную полость, и крепится к яичникам и другим внутренним органам, возникает внематочная беременность. Ее опасность в развитии внутреннего кровотечения. Происходит это за счет того, что плодное яйцо по мере своего роста может травмировать окружающие ткани. В итоге происходит разрыв маточной трубы, угла тела матки (если эктопическая беременность расположена в дополнительном роге). Несвоевременное оказание медицинской помощи может стоить жизни женщины.
Протоколы ЭКО
Существует несколько протоколов (программ) ЭКО, различающихся длительностью, наличием дополнительных мер и условиями применения. В настоящее время используются следующие из них:
- Естественный (ЭКО в естественном цикле) – не включает прием гормональных стимуляторов яичников, яйцеклетка образуется в результате обычной овуляции;
- Короткий – в этом протоколе стимуляция яичников осуществляется с началом менструации, что сокращает время процедуры, но не позволяет управлять ростом фолликулов;
- Суперкороткий (Токийский) – заключается в минимальной стимуляции яичников для предотвращения осложнений, вызываемых гормональным дисбалансом, используется также при криоконсервации эмбрионов;
- Длинный – назначается до менструации и включает этапы управления работой гипофиза и яичников, стимуляции роста фолликулов и овуляции;
- Длинный с мягкой стимуляцией – включает несколько этапов стимуляции-торможения яичников для максимального созревания небольших яйцеклеток;
- Криопротокол – в нем для экстракорпорального оплодотворения используются замороженные половые клетки или эмбрионы.
Стандартный протокол ЭКО включает этап стимулирования яичников гормональными препаратами с целью вызвать образование нескольких фолликулов (и, соответственно, яйцеклеток) за один менструальный цикл. Это позволяет получить большее число эмбрионов, что увеличивает шанс на успешное наступление беременности.
Что влияет на успех имплантации
При планировании беременности немаловажно учитывать некоторые факторы, которые станут на преграде к вашей цели. Плодное яйцо в момент прикрепления достаточно чувствительно к внешней среде и нуждается в специальных условиях для дальнейшего развития
Если у вас были медицинские аборты, выкидыши, воспаления органов малого таза, нужно пройти тщательное лечение с последующим обследованием, которое подтвердит готовность матки и в частности эндометрия, к будущей беременности. Так как при попадании неокрепшего эмбриона в воспаленную полость матки, он не сможет выжить, и дальнейшее его развитие будет невозможной. Также следует сдать анализы на уровень гормонов надпочечников, прогестерона, эстрогена и т.д. Эти гормоны отыгрывают решающую роль при зачатии и развитии плода.
Еще планируя беременность, следует учитывать продолжительность приема гормональных препаратов и длительность использования внутриматочной спирали. Все эти факторы делают внутреннюю слизистую матки недостаточно чувствительной, в результате чего может развиться плацентация или шеечная беременность. Не забывайте также о вредных привычках. Откажитесь от употребления спиртных напитков и курения. Старайтесь больше проводить времени на свежем воздухе, в еде отдайте предпочтение нежирным сортам мяса и рыбы, свежим овощам и фруктам, которые богаты на витамины и минералы естественного происхождения. Избегайте контакта с вредными веществами, а также, если вы принимаете какие-то препараты, проконсультируйтесь с врачом об их побочных эффектах.
Прикрепление плодного яйца к полости матки – один из важнейших этапов в развитии эмбриона. От того, как будет происходить этот процесс, зависит дальнейшей развитие или неразвитее беременности
Поэтому важно прислушиваться к советам гинеколога и тогда через 9 месяцев у вас будет здоровый и крепкий малыш
Самые важные и интересные новости о лечении бесплодия и ЭКО теперь и в нашем Telegram-канале @probirka_forum Присоединяйтесь!